Las enfermedades cardiovasculares son una de las patologías sistémicas más prevalentes en el mundo occidental. Muchos pacientes cardiópatas han tenido un episodio coronario agudo y están siendo tratados con antiagregantes plaquetarios como el Adiro (ácido acetilsalicílico o AAS). La terapia con estos fármacos puede suponer un reto para el odontólogo, que debe enfrentarse a un importante dilema: o mantener el fármaco, con el consiguiente riesgo hemorrágico, o retirarlo, con la posibilidad de que se produzcan complicaciones tromboembólicas, suponiendo un riesgo para la vida del paciente.
En estos casos, antes de retirar la terapia antiagregante, convendría sopesar el riesgo hemorrágico versus el riesgo de generar un nuevo episodio tromboembólico, como puede ser la trombosis del stent o la recidiva del accidente coronario agudo, eventos que podrían poner en riesgo la vida del paciente.
Fisiología Plaquetaria y Formación del Trombo
Para comprender mejor los riesgos asociados con el uso de antiagregantes plaquetarios y los implantes dentales, es crucial recordar la fisiología plaquetaria y los mecanismos de formación del trombo plaquetario. La plaqueta es uno de los elementos formes de la sangre, junto con los glóbulos rojos y los glóbulos blancos.
Normalmente, en la sangre hay entre 150.000 y 400.000 plaquetas por mL, y el volumen plaquetario medio suele ser de 7-9 micrómetros cúbicos. Las plaquetas proceden de las células madre hematopoyéticas de la médula ósea, concretamente de la estirpe mieloide y tienen una vida media de 7 a 10 días.
Adhesión: Cuando se lesiona un vaso, las plaquetas circulantes enlentecen su velocidad sobre la zona dañada, en contra del flujo sanguíneo que las empuja, gracias a que el receptor plaquetario GP Ib se une al factor von Willebrand (FVW) de la matriz bajo el endotelio.
Activación: Tras la adhesión, se produce la activación de la plaqueta, apareciendo en el exterior los receptores que estaban inactivos. Estos activan moléculas intracelulares, que provocan un cambio en la morfología plaquetaria, con emisión de pseudópodos y liberación de ciertas sustancias que promueven la agregación plaquetaria, perpetuando el proceso.
Liberación: Tras la activación, se produce la liberación de las moléculas almacenadas en los gránulos de las plaquetas. Las plaquetas activadas pueden liberar hasta 300 proteínas diferentes.
Agregación: Una vez atrapadas las plaquetas en la zona dañada, se produce el reclutamiento de nuevas plaquetas desde la circulación sanguínea, lo que se conoce como agregación plaquetaria. La activación del receptor GP IIb/ IIIa es la vía final que conduce a la agregación plaqueta- ria.
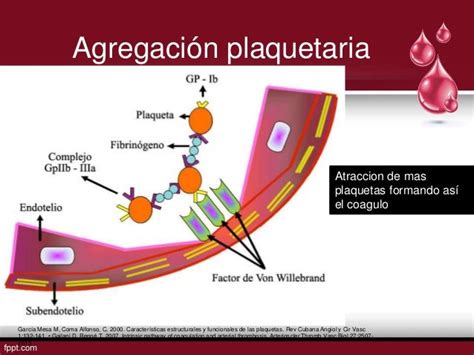
Mecanismos de la agregación plaquetaria.
Fármacos Antiagregantes Plaquetarios
El ácido acetil salicílico (AAS) es el antiagregante por excelencia. Además, dosis pequeñas parecen afectar solo al TXA2. El triflusal es un análogo del AAS, que inhibe de forma selectiva la COX plaquetaria, pero no afecta a las células endoteliales.
El dipiridamol es un inhibidor de la fosfodiesterasa, que aumenta los niveles de AMPc intracelular, inhibiendo la agregación; además es vasodilatador.
La ticlopidina es un derivado tienopiridínico, que se comporta como un profármaco, es decir, se metaboliza en el hígado dando lugar a un metabolito activo, que antagoniza la agregación inducida por ADP.
El prasugrel es otro profármaco que inhibe el receptor P2Y12, y es más potente, más rápido y presenta menor variabilidad en la respuesta antiagregante que el clopidogrel.
El ticagrelor es un antagonista del receptor P2Y12 de efecto reversible. Es más rápido y potente que el clopidogrel.
Se emplean como fármacos trombolíticos de urgencia en el tratamiento del IAM.
Inhibe la agregación mediada por la trombina, pues es antagonista del receptor de trombina PAR1.
El iloprost es un análogo de la prostaciclina, que aumenta el AMPc intraplaquetario y además es vasodilatador.

Sitios de acción de los fármacos antiagregantes.
Consideraciones y Riesgos en Implantes Dentales
Existe una alta prevalencia de enfermedades cardiovasculares, que implican el uso de fármacos antiplaquetarios orales, para la prevención primaria o secundaria. Es cada vez más frecuente que los odontólogos se enfrenten a pacientes con mono o terapia combinada de antiagregantes y que se enfrenten al dilema de mantener o descontinuarla.
Al considerar la colocación de implantes dentales en pacientes que toman Adiro, hay que valorar riesgo de tromboembolismo arterial primario o recurrente vs riesgo de sangrado que suele ser bajo. El riesgo de complicaciones hemorrágicas no suele ser mayor al riesgo de las complicaciones tromboembólicas. Los pacientes tienen un mayor riesgo de discapacidad permanente o muerte si se modifica la terapia antiplaquetaria en cirugía bucal no compleja.
Se considera seguro continuar con la aspirina a bajas dosis (100 mg), durante todo el período perioperatorio oral y maxilofacial. La terapia con aspirina no debe ser alterada o suspendida para cirugía cuando se prescribe como prevención secundaria después de un accidente cerebrovascular, síndrome coronario agudo, infarto de miocardio o revascularización coronaria.
Si tu paciente le han implantado un stent hace menos de un año, no suspendas antiagregación y valora si realmente la cirugía podría posponerse. Valora con tu cardiólogo o tu anestesiólogo.
Es importante preguntar: ¿Suspendo los antiagregantes? ¿Cuál fue la indicación? ¿Cuánto tiempo ha pasado desde el evento o la intervención clínica? ¿Cuáles son las comorbilidades de nuestro paciente? ¿exactamente que intervención haré? ¿realmente hay riesgo de sangrado?
Manejo odontológico del paciente bajo terapia antiagregante plaquetaria:
- Consultar con el médico tratante para determinar la seguridad de suspender el tratamiento antiplaquetario por varios días.
- Suspender la administración de la TAP 3 ó 4 días antes al procedimiento, ya que hay suficiente número de plaquetas como para asegurar una hemostasia adecuada.
- Durante el procedimiento contar con medidas que promuevan la formación de un coágulo estable.
- Restaurar la TAP un día después del procedimiento en caso de que no se presente sangramiento postoperatorio.
Con respecto a los pacientes que se encuentran sometidos a terapias dual de aspirina y clopidogrel, que van a recibir tratamientos odontológicos quirúrgicos (extracciones múltiples, osteotomías, colocación de implantes, entre otras) no existe evidencia científica en cuanto a las complicaciones hemorrágicas postoperatorias; sin embargo, es posible la pérdida de función antitrombótica si es suspendida la TAP y sus consecuencias cardiovasculares.
Por lo tanto, la historia clínica es un factor fundamental para predecir posibles alteraciones hemostáticas, además la importancia de realizar pruebas de laboratorio antes de la intervención quirúrgica.
Implantes dentales.
Comportamiento ante una cirugía bucal
Preoperatorio:
- Completa y exhaustiva anamnesis en donde se determine:
- Patología de base para determinar el uso de anestesia sin vasoconstrictor.
- Problemas hemorrágicos en procedimientos quirúrgicos orales anteriores.
- Hemorragia espontánea.
- Hemorragia por periodos prolongados, hematomas o equimosis ante cortes menores o traumatismos.
- Otras condiciones sistémicas que aumenten el tiempo de sangría.
- Otros fármacos administrados.
- Interconsulta con el médico tratante en caso de terapia dual, para determinar la suspensión o no de uno de los medicamentos; y cirugía cardiovascular con una data menor a 6 meses.
- Indicar exámenes serológicos como: hematología completa, PT, PTT, tiempo de sangría y retracción del coágulo.
- Planificar la cirugía en las primeras horas de la mañana y si es posible en los primeros días de la semana, de manera de resolver eventos hemorrágicos postoperatorios.
- Toma de presión arterial.
- Considerar la salud de los tejidos periodontales, debido a que la presencia de inflamación aumentaría el riesgo de sangrado.
- Informar al paciente de la posibilidad de riesgo de sangrado durante y después del acto quirúrgico.
- En pacientes con prótesis valvulares y stents coronarios, considerar la terapia profiláctica antibiótica.
Perioperatorio:
- Realizar los procedimientos en un área limitada de la cavidad bucal (por cuadrantes).