Las aftas bucales, también conocidas como úlceras orales o aftas recurrentes, son lesiones que se producen en la mucosa de la boca. Las aftas bucales constituyen una de las alteraciones más frecuentes que afectan a los tejidos blandos de la cavidad oral. Pueden aparecer en los carrillos, los labios o la lengua, o incluso en el velo del paladar o las encías.

Las aftas bucales son lesiones comunes y dolorosas que pueden afectar la calidad de vida.
Aunque son comunes y, en la mayoría de los casos, no son graves, pueden ser molestas y dolorosas, generando dificultad para realizar la masticación. Las aftas o llagas bucales son pequeñas ulceraciones que aparecen en los tejidos blandos de la boca que se inician con una mancha roja, y evolucionan hasta adquirir un color blancuzco, con un halo rojizo a su alrededor. Clínica dental con especialistas en el tratamiento para aftas bucales.
Las aftas son defectos mucosos, redondos u ovalados, circunscritos, dolorosos, de tamaño pequeño (unos pocos milímetros), recubiertos de una capa de fibrina blancoamarillenta y rodeados de un margen eritematoso estrecho (fig. 1). Las aftas pueden aparecer en una o más zonas de la cavidad oral. La aparición simultánea de varias aftas en diferentes áreas de la mucosa oral da lugar a un cuadro denominado estomatitis aftosa. El término «estomatitis aftosa recidivante» (EAR) debe emplearse únicamente en caso de apariciones recidivantes de aftas en la mucosa oral no relacionadas con enfermedades sistémicas.
Tipos de Aftas Bucales
Se distinguen tres formas clínicas:
- Forma menor: Aproximadamente el 80% de los pacientes con EAR padecen una forma menor. El afta menor suele tener un diámetro inferior a 5 mm y suele afectar sobre todo a la mucosa móvil, no queratinizada de los labios y las mejillas, del suelo de la boca, del borde lateral de la lengua y de la cara inferior de la lengua (fig. 1). Este tipo de aftas no se suelen encontrar ni en las encías, ni en el dorso de la lengua ni en el paladar. Las lesiones curan en un plazo de 10 a 14 días sin dejar cicatriz.
- Forma mayor: Aproximadamente el 10% de los afectados padecen una variante mayor también denominada periadenitis mucosa necrótica recurrente o enfermedad de Sutton. El afta mayor puede adquirir un tamaño superior a 10 mm y también una mayor profundidad que las aftas menores. Las aftas mayores se localizan sobre todo en la mucosa labial y en la parte posterior de la cavidad oral en el paladar y en los arcos palatinos (fig. 2). Provocan un dolor notable, se acompañan ocasionalmente de fiebre y malestar y pueden dificultar la ingestión. Las lesiones pueden tardar hasta 12 semanas en curar, muchas veces con formación de cicatrices. Las infecciones por el VIH se asocian a la aparición de aftas grandes, muy dolorosas, de evolución tórpida y resistentes al tratamiento.
- Tipo herpetiforme: Las aftas herpetiformes son raras. A diferencia de las otras formas de EAR, el tipo herpetiforme se manifiesta habitualmente a edades avanzadas. Las aftas herpetiformes suelen medir entre 1 y 3 mm y suelen aparecer por grupos de hasta 100 aftas. Tienden a confluir, lo que da lugar a úlceras grandes e irregulares. Las aftas herpetiformes son extremadamente dolorosas. Se localizan, igual que las otras formas de EAR y a diferencia de la infección herpética, sobre todo en la mucosa móvil, no queratinizada, principalmente en los bordes de la lengua, la cara inferior de la lengua, el suelo de la boca, pero también en el paladar y las encías (fig. 3). Las lesiones curan normalmente en un plazo de 2 semanas.
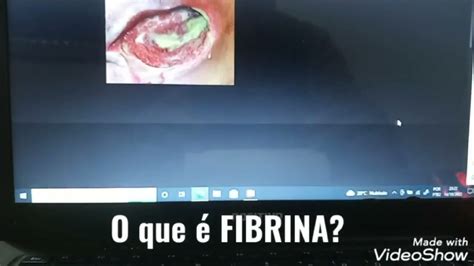
Figura 1. Afta recubierta de fibrina amarilla y con un margen eritematoso manifiesto en la encía móvil, no queratinizada.
Además de esta clasificación en función de las características morfológicas, se distinguen también la aftosis simple y la aftosis compleja:
- Se denomina aftosis simple a los brotes recidivantes de aftas menores, aftas mayores y aftas herpetiformes, habitualmente con intervalos libres de enfermedad entre dos brotes.
- Se denomina aftosis compleja a la actividad patológica continuada con presencia prácticamente permanente de al menos tres aftas. También se considera una aftosis compleja la presencia de aftas orales y genitales una vez se ha descartado la enfermedad de Behçet.
Causas de las Aftas Bucales
La aparición de aftas puede estar asociada a varios factores:
- Lesiones mecánicas: Provocadas por un mordisco involuntario, alimentos duros, restauraciones dentales mal ajustadas, ortodoncia, o un cepillado dental agresivo.
- Infecciones: Tanto las infecciones víricas como bacterianas pueden manifestarse con lesiones ulcerosas en la mucosa bucal. Algunas de las más frecuentes son el herpes simple oral, la herpangina y la enfermedad de mano-pie-boca.
- Factores genéticos: Existen estudios que afirman que la probabilidad de que una persona sana tenga aftas aumenta si uno de sus progenitores tiene tendencia a padecerlas, siendo aún mayor cuando se trata de ambos padres.
- Estrés: En muchos casos se puede establecer una relación con una situación de estrés.
- Carencia de vitaminas y minerales: Ciertos déficits de vitamina B12, hierro y ácido fólico pueden influir.
- Hipersensibilidad alimentaria: Hay alimentos que producen llagas en la boca en determinadas personas. De ser así, la causa de las aftas puede ser fácilmente identificable, ya que su aparición coincide con la ingesta de dichos alimentos.
- Alteraciones hormonales: El aumento de los niveles de progesterona y la disminución de los niveles de estrógenos en las mujeres pueden desencadenar la formación de llagas en la boca.
- Tabaquismo: El abandono del hábito de fumar puede desencadenar o empeorar los brotes de aftas.
- Reacciones adversas a fármacos: Se ha constatado una incidencia mayor de aftas en pacientes sometidos a tratamiento con antiinflamatorios no esteroideos y beta-bloqueantes.
Etiopatogénesis
Desde el punto de vista patogénico, el afta es una reacción inmunitaria mediada por células, en la que los linfocitos T y el TNF-α desempeñan un papel esencial. Algunas sustancias como talidomida o pentoxifilina, que bloquean la síntesis de TNF-α, pueden inhibir la actividad patológica de la EAR. El TNF-α es una citocina proinflamatoria que favorece la migración de los granulocitos neutrófilos. Este es el mecanismo por el cual se inicia la inflamación aguda. Esto favorece la expresión de complejos MHC que convierten las células epiteliales en objetivo de los linfocitos T CD8+ citotóxicos. En este proceso intervienen también otras citocinas. En las lesiones mucosas se observa un aumento de IL-2 y también de TNF-α, mientras que la IL-10 está disminuida.
Hasta ahora, se desconoce la etiología de las aftas. Hasta un 40% de las personas afectadas tienen una historia familiar positiva. En gemelos univitelinos la concordancia es muy elevada en comparación con gemelos bivitelinos en los que la concordancia es mucho menor. Existe una asociación cuestionable con el HLA-B51 y otros tipos de HLA. Se observó una correlación estrecha con determinados polimorfismos de la IL-1β +3954 y el TNF-α-30812. Se pudo observar una correlación similar para los alelos de la IL-62. Los polimorfismos descritos dieron lugar a un aumento de la expresión de IL-1β, IL-6 y TNF-α. Estos estudios respaldan las evidencias de que para la EAR existe una predisposición genética.
En la bibliografía se han descrito diversos factores desencadenantes que pueden variar de caso a caso. Muchos afectados señalan como factores desencadenantes determinados alimentos o aditivos como nueces, queso, piña, tomates, cítricos, chocolate, gluten o conservantes. Sin embargo, en general, no se logra demostrar la coincidencia con alergias alimentarias relevantes. Se sospechó también del laurilsulfato sódico, un detergente presente en la mayoría de los dentífricos y colutorios, como agente inductor de la aparición de aftas. Sin embargo, no se logró demostrar esta relación en un estudio a doble ciego de gran envergadura.
La EAR suele debutar en la segunda década de la vida y vuelve a remitir en la cuarta década. En cambio, las úlceras inducidas por medicamentos suelen manifestarse más a edades avanzadas. En algunas mujeres con EAR, se ha descrito una relación entre el ciclo menstrual y la actividad de la enfermedad con un incremento de los brotes aftosos durante la fase luteínica. Sin embargo, una revisión extensa de la bibliografía no consiguió establecer una relación entre la EAR y el ciclo menstrual, el embarazo o la menopausia.
En esta situación, un traumatismo mínimo provocado por mordeduras, el cepillado dental o un tratamiento odontológico puede desencadenar la aparición de aftas. Rara vez aparecen aftas en la mucosa queratinizada o en sujetos fumadores que muestran un epitelio más queratinizado, debido a la mayor resistencia mecánica de la mucosa.
La importancia de la hipovitaminosis y la ferropenia en la aparición de la aftosis es controvertida. Diversos estudios demostraron déficits de vitamina B12, hierro y ácido fólico en los pacientes con aftosis. Se han descrito también niveles bajos de vitamina B1, B2 y B6 en pacientes con EAR. A pesar de ello, se sigue dudando del significado de estos estados deficitarios en la patogénesis de la EAR, dado que el tratamiento sustitutivo con hierro y vitaminas apenas mejora la aftosis.
Se sospecha que los estreptococos actúan como estímulos antigénicos en la patogénesis de las aftas a través de una reacción cruzada de la proteína de choque térmico de 60 kDa de los estreptococos con la mucosa oral. Por ahora no se dispone de evidencias suficientes de un posible papel patogénico del Helicobacter pylori, adenovirus, virus del herpes, virus varicela zóster y citomegalovirus en la EAR.
Diagnósticos Diferenciales
El herpes simple oral recidivante se confunde ocasionalmente con la EAR, pero en general se distinguen con cierta facilidad. En los primeros estadios, el herpes se caracteriza por la aparición de vesículas que se rompen rápidamente para dar lugar a úlceras en las mucosas y que pueden pasar desapercibidas. Las lesiones del herpes simple aparecen agrupadas y se localizan en la mucosa queratinizada de la encía, en el paladar duro y la lengua (fig. 4).
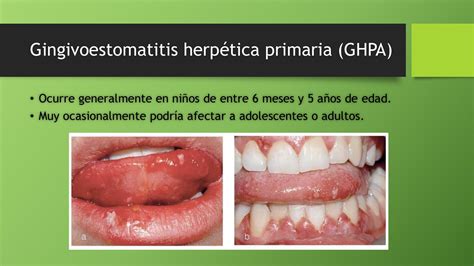
Figura 4. Estomatitis herpética recidivante.
En otras infecciones víricas como la herpangina y la enfermedad de mano-pie-boca también se observan lesiones aftosas de la mucosa oral. Sin embargo, ninguna de las dos tiene carácter recidivante. La herpangina es una enfermedad infecciosa causada por un virus Coxsackie que se caracteriza por un cuadro brusco de fiebre alta. En la cavidad oral, especialmente en los arcos palatinos, la úvula y las amígdalas, se produce una erupción repentina de vesículas de 3-5 mm rodeadas de un halo eritematoso, las cuales se abren al cabo de algunos días y se transforman en úlceras planas de color amarillo grisáceo. La enfermedad de mano-pie-boca se debe también a una infección por virus Coxsackie y con menor frecuencia por enterovirus. La enfermedad debuta con un cuadro inicial de dolor faríngeo seguido de una erupción de vesículas sobre un fondo eritematoso en la mucosa oral, en las superficies palmoplantares y también en los pliegues interdigitales. El estado general no suele estar muy afectado.
En general, la evolución clínica de la herpangina y la enfermedad de mano-pie-boca permite distinguirlas fácilmente de la EAR.
Se han observado úlceras orales, habitualmente vestibulares o linguales, de aspecto aftoso, después de la administración del vasodilatador nicorandil para el tratamiento de la cardiopatía coronaria sobre todo en relación con dosis altas o después de aumentar la dosis. Sin embargo, estas úlceras no recidivan y desaparecen si se suspende el tratamiento con nicorandil.
Diversas enfermedades sistémicas pueden dar lugar a lesiones aftosas en la mucosa oral. Estas enfermedades incluyen la enfermedad de Behçet, síndrome MAGIC («mouth and genital ulcers with inflamed cartilage» = policondritis recidivante), síndrome de Sweet, neutropenia cíclica, neutropenia familiar benigna, síndrome PFAPA («periodic fever with aphtae, pharyngitis and adenitis» = fiebre periódica con aftas, faringitis y adenopatías), enfermedades inflamatorias intestinales crónicas, enfermedad celíaca, lupus eritematoso sistémico e inmunodeficiencia primaria y secundaria incluida la infección por el VIH.
La enfermedad de Behçet se acompaña de lesiones en la mucosa oral parecidas a las de la EAR, pero a diferencia de ésta se trata de una enfermedad multisistémica asociada habitualmente a otras alteraciones mucocutáneas. Los otros sistemas orgánicos afectados incluyen los ojos, las articulaciones, el tracto gastrointestinal, vasos, corazón, pulmones, riñones y el sistema nervioso central. Las úlceras aftosas pueden aparecer como signo de un lupus eritematoso sistémico en la mucosa oral y constituyen uno de los 11 criterios diagnósticos del ARA para el diagnóstico del lupus eritematoso sistémico (fig. 5).
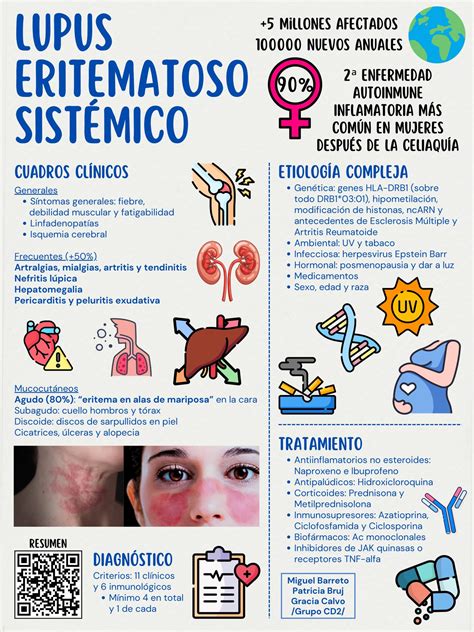
Figura 5. Úlcera oral en un lupus eritematoso sistémico.
La enfermedad celíaca (intolerancia al gluten) se acompaña también a menudo de lesiones aftosas en la mucosa oral. Otro signo de una posible enfermedad celíaca es la presencia de múltiples defectos en el esmalte dental. La enfermedad de Crohn y la colitis ulcerosa también se pueden asociar a lesiones aftosas en la mucosa (fig. 6).
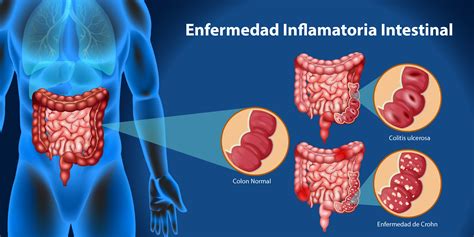
Figura 6. Lesión aftosa en la enfermedad de Crohn.
En las estomatitis aftosas graves y resistentes al tratamiento hay que considerar la posibilidad de una inmunodeficiencia subyacente, sobre todo una infección por el VIH.
En general, el cuadro clínico con presencia de úlceras irregulares permite distinguir enfermedades mucocutáneas erosivo-ulcerosas como el liquen plano (fig. 7), el pénfigo vulgar (fig. 8) y el penfigoide (fig. 9) de la EAR.
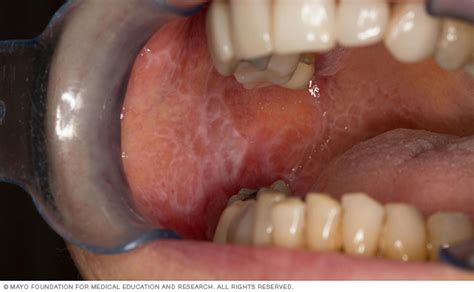
Figura 7. Paciente con un liquen plano oral erosivo-ulceroso.
Figura 8. Pénfigo vulgar con lesiones aftosas.
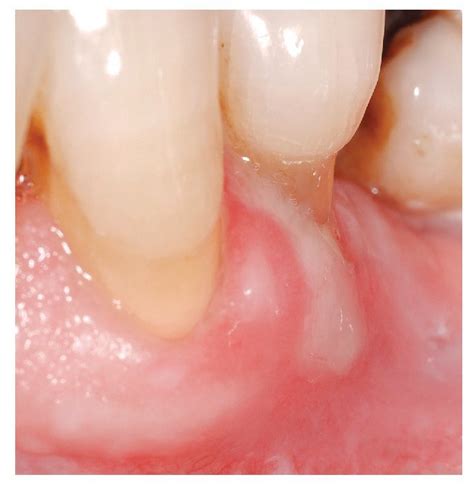
Figura 9. A diferencia de las aftas, el penfigoide mucoso benigno se localiza en la encía.
Diagnóstico y Valoración Adicional
El diagnóstico de la EAR se basa en su cuadro clínico característico y en la anamnesis. El paciente con EAR padece a menudo desde la infancia episodios de aftas recidivantes. No es excepcional que existan antecedentes familiares de la enfermedad. Además, se han de tener en cuenta siempre posibles causas sistémicas, sobre todo si el paciente presenta una clínica atípica como una primera manifestación de aparición brusca en la edad adulta o localizaciones extraorales de las aftas. Son esenciales para el diagnóstico una anamnesis sistemática que incluya datos relativos a trastornos gastrointestinales, pérdida de peso, artralgias, fiebre, úlceras genitales, síntomas de uretritis, síntomas oculares, factores de riesgo de una infección por el VIH y la toma de medicamentos, una exploración dermatológica completa y exámenes mucocutáneos complementarios si procede. En la primera visita se solicitará un hemograma completo con recuento y fórmula leucocitaria y la determinación de ácido fólico eritrocitario, vitamina B12 y ferritina.
Una úlcera de más de 3 semanas de evolución requiere una valoración adicional para descartar un posible carcinoma (fig. 10). En presencia de una clínica atípica hay que considerar otras posibilidades como una infección por virus del herpes simple (véase fig. 4), citomegalovirus, sífilis (fig. 11), tuberculosis, micosis invasiva, leishmaniosis o vasculitis y solicitar las pruebas complementarias correspondientes.
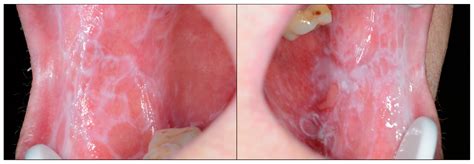
Figura 10. Carcinoma de células escamosas transformado a partir de un liquen plano oral.
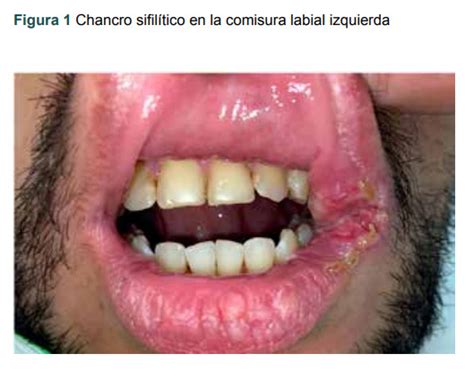
Figura 11. Sífilis: chancro en el labio inferior.
Tratamiento de las Aftas Bucales
El tratamiento de las aftas bucales suele centrarse en aliviar el dolor y acelerar el proceso de curación. La aftosis recidivante carece de tratamiento curativo. Los estudios aleatorizados controlados realizados no proporcionan evidencias de alternativas terapéuticas eficaces. Por consiguiente, el tratamiento es empírico y sintomático con antiinflamatorios.
- Medidas generales: Mejora la higiene bucodental.
- Medicamentos tópicos:
- Aplicar antiinflamatorios (como los corticoides) sobre la llaga (es decir, tópicos), para disminuir la inflamación y aliviar el dolor. También pueden usarse anestésicos tópicos.
- Existen diferentes productos para favorecer el proceso de cicatrización y la regeneración de la mucosa de la boca, como el ácido hialurónico o la combinación de PVP con gluconato de zinc y taurina, presente en los productos de la marca Afta Lacer y Lacer Mucorepair. Estos productos se adhieren de forma prolongada a la úlcera, creando una barrera protectora que alivia el dolor y favorece el proceso de curación y cicatrización de las llagas bucales.
- Tratamientos sistémicos: En casos de aftas recurrentes, puede ser necesario utilizar tratamientos sistémicos, es decir, que actúan en todo el cuerpo. Según algunos estudios, los suplementos de ω-3 o distintos probióticos tienen efecto sobre el sistema inmunitario y podrían reducir el tamaño de las aftas orales.
- Corticosteroides tópicos: Pueden ayudar a reducir la inflamación y acelerar el proceso de curación de las aftas.
- Enjuagues bucales: Para curar aftas orales, es recomendable usar un enjuague bucal con propiedades antisépticas.
- Pomadas con antibióticos: Aplicar pomadas que contengan antibióticos.
- Analgésicos: En casos de dolor intenso, se puede considerar el uso de analgésicos.
- Remedios caseros: Si no son demasiado graves, se pueden aliviar realizando enjuagues con agua tibia y sal marina cada 8 horas. Aplicar frío local con un cubito de hielo envuelto en una gasa puede calmar el dolor temporalmente. Evita alimentos duros, salados o muy calientes, ya que pueden irritar la zona.
Estos tratamientos pueden aliviar los síntomas y promover la curación de las aftas bucales, pero muchos casos desaparecen por sí solas sin necesidad de tratamiento específico.

Aftas bucales: Causa y solución. ¿Son contagiosas o peligrosas? ¿Cómo quitarlas?
Prevención
No siempre es posible prevenir las aftas, pero hay algunas medidas que pueden ayudar a reducir su frecuencia:
- Mantener una buena higiene bucal.
- Evitar alimentos que puedan irritar la boca.
- Controlar el estrés.
- Asegurarse de obtener suficientes vitaminas y minerales en la dieta.
Si la aparición de las aftas es recurrente, será necesario determinar cuál es la causa que las producen y en caso necesario tratar de corregir el motivo que las produce, como puede ser déficits alimentarios o determinados medicamentos.
En los casos en los que las aftas perduren durante más tiempo del habitual, es necesario acudir a la consulta del odontólogo con el fin de determinar las causas, como pueden ser infecciones por herpes, alergias a alimentos o medicamentos, un liquen plano ampollar, un eritema multiforme o incluso un cáncer oral. En todas estas patologías la aparición de llagas constituye un síntoma común.
Solo en los casos más graves, el odontólogo puede indicar el uso de inmunomoduladores como la talidomida o pentoxifilina. El uso de estos fármacos debe llevarse a cabo con supervisión facultativa y un seguimiento de la evolución de las lesiones.
Si buscas un tratamiento para el afta bucal, en Face Clinic contamos con especialistas en estomatología y salud bucal que te ofrecerán una solución personalizada. Evaluamos tu caso y te brindamos el tratamiento más adecuado, ya sea con medicamentos tópicos o soluciones más avanzadas en casos recurrentes o graves.
Tabla Resumen de Tipos de Aftas
| Tipo de Afta | Tamaño | Localización | Curación | Características Adicionales |
|---|---|---|---|---|
| Menor | Menos de 5 mm | Mucosa móvil no queratinizada (labios, mejillas, suelo de la boca) | 10-14 días, sin cicatriz | Más común (80% de los casos) |
| Mayor | Más de 10 mm | Mucosa labial, parte posterior de la cavidad oral (paladar, arcos palatinos) | Hasta 12 semanas, con cicatriz | Dolor notable, fiebre ocasional, dificulta la ingestión |
| Herpetiforme | 1-3 mm | Mucosa móvil no queratinizada (bordes de la lengua, suelo de la boca, paladar, encías) | 2 semanas | Múltiples aftas (hasta 100), tienden a confluir, extremadamente dolorosas |