El absceso dental es una acumulación localizada de material purulento (pus) que se forma como resultado de una infección bacteriana en los tejidos dentales. Según la clasificación internacional de enfermedades (CIE-10), los abscesos dentales se codifican dentro de la categoría K04, específicamente como K04.7 (Absceso periapical sin fístula) y K04.6 (Absceso periapical con fístula).
Los estudios epidemiológicos más recientes indican que los abscesos dentales afectan aproximadamente al 12-15% de la población adulta mundial, con una incidencia anual de 2.8-5.7 casos por 1000 personas. La prevalencia varía significativamente según factores socioeconómicos, siendo 3-4 veces mayor en poblaciones de bajos ingresos. La relevancia clínica actual del absceso dental en odontología moderna trasciende el ámbito puramente local, dado que constituye un foco potencial de diseminación sistémica bacteriana.
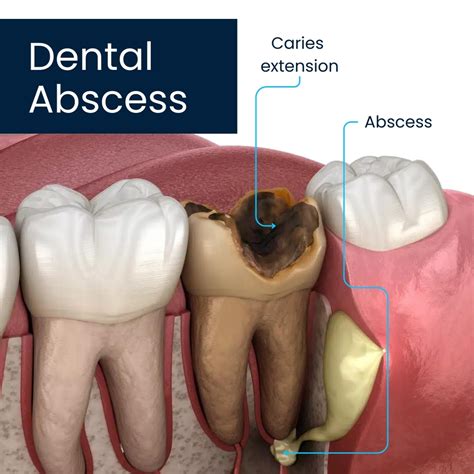
Fisiopatología del Absceso Dental
La fisiopatología del absceso dental involucra una cascada compleja de eventos moleculares y celulares iniciada por la invasión bacteriana de tejidos previamente estériles o con flora comensal alterada. A nivel molecular, el reconocimiento bacteriano se produce través de receptores tipo Toll (TLR), particularmente TLR2 y TLR4, que detectan patrones moleculares asociados a patógenos (PAMPs) como lipopolisacáridos de bacterias gramnegativas y peptidoglicanos de grampositivas.
La activación de mastocitos locales libera histamina, leucotrienos (especialmente LTB4) y prostaglandina E2 (PGE2), generando vasodilatación arteriolar y aumento de la permeabilidad capilar. Los neutrófilos constituyen la primera línea de defensa celular, migrando al sitio de infección mediante quimiotaxis dirigida por gradientes de IL-8, C5a y factores bacterianos como N-formil-metionil-leucil-fenilalanina (fMLP). La degranulación neutrofílica libera enzimas proteolíticas (elastasa, colagenasa, mieloperoxidasa) y especies reactivas de oxígeno (ROS) que, aunque efectivas contra bacterias, también causan daño tisular local.
Los macrófagos, diferenciados desde monocitos circulantes por estímulos de GM-CSF y M-CSF, adoptan un fenotipo M1 proinflamatorio caracterizado por alta producción de óxido nítrico sintasa inducible (iNOS), arginasa-1 y citocinas inflamatorias. La activación osteoclástica constituye un mecanismo fisiopatológico crucial en abscesos periapicales, mediada por la expresión de RANKL (ligando del receptor activador del factor nuclear kappa B) en osteoblastos y células del ligamento periodontal. El sistema nervioso periférico contribuye significativamente a la fisiopatología mediante la liberación de neuropéptidos vasoactivos.
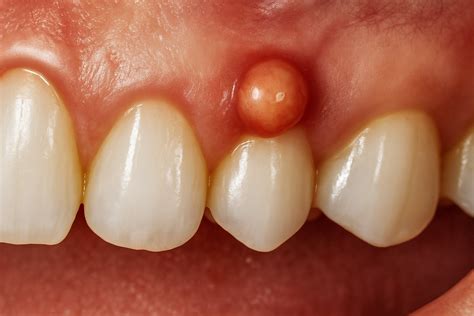
Características Clínicas
Las características clínicas del absceso dental varían significativamente según su localización anatómica, estadío evolutivo y capacidad de drenaje espontáneo. En la presentación extraoral, el absceso periodontal típicamente genera tumefacción facial asimétrica con distribución anatómica predecible según el diente afectado. Los abscesos originados en incisivos centrales superiores producen tumefacción del labio superior y región nasal, mientras que los de caninos superiores afectan la región cigomática y el párpado inferior ipsilateral. La coloración cutánea evoluciona desde eritema inicial hasta tonalidades violáceas o azuladas cuando se establece fluctuación. La temperatura local aumenta 2-4°C por encima de áreas adyacentes, medible mediante termografía infrarroja.
Microscópicamente, el absceso dental muestra un patrón histopatológico característico con zona central necrótica conteniendo detritus celulares, bacterias y material purulento, rodeada por una zona de intensa infiltración neutrofílica. La zona periférica muestra infiltrado inflamatorio crónico con predominio de linfocitos, células plasmáticas y macrófagos espumosos. Las variaciones según edad muestran que en pacientes pediátricos los abscesos tienden a ser más agudos y de evolución rápida debido a la mayor vascularización del hueso alveolar inmaduro.
Los patrones de presentación bilateral son infrecuentes (<5% de casos) y sugieren factores sistémicos predisponentes como diabetes mellitus descompensada o inmunosupresión. Los signos patognomónicos incluyen el «signo de la fluctuación» positivo mediante palpación bidigital, el «signo de Gorlin» (movilidad dental aumentada del diente causal) y el «signo de Vincent» (anestesia del labio inferior en abscesos mandibulares que comprimen el nervio dentario inferior).
Etiología del Absceso Dental
La etiología del absceso dental es fundamentalmente polimicrobiana, con predominio de especies bacterianas anaerobias facultativas y estrictas. En abscesos periapicales, las especies predominantes incluyen Streptococcus anginosus, Peptostreptococcus micros, Fusobacterium nucleatum, Prevotella intermedia y especies de Bacteroides.
Las causas primarias comprenden la caries dental no tratada (65-70% de casos), que permite la invasión bacteriana a través del esmalte y dentina hacia la pulpa dental. Los procedimientos iatrogénicos representan un factor etiológico creciente, incluyendo tratamientos endodónticos inadecuados, perforaciones radiculares durante preparación de conductos, sobreinstrumentación apical y filtración coronal de restauraciones deficientes.
Los factores predisponentes genéticos incluyen polimorfismos en genes codificantes de citocinas inflamatorias (IL1A, IL1B, TNF-α) que modulan la respuesta inmunitaria local. Las condiciones sistémicas predisponentes comprenden la diabetes mellitus, especialmente con hemoglobina glicosilada >8%, que aumenta el riesgo de abscesos dentales 2.8 veces (IC95%: 1.9-4.2). La inmunosupresión, ya sea farmacológica (corticosteroides, inmunosupresores, quimioterapia) o por condiciones médicas (VIH/SIDA, neoplasias hematológicas), incrementa significativamente el riesgo de infecciones odontogénicas severas.
Los factores ambientales y ocupacionales incluyen la exposición a metales pesados (plomo, mercurio) que comprometen la respuesta inmunitaria, y trabajos que implican contacto con polvo o partículas que pueden causar microtraumatismos dentales repetidos. Los hábitos del estilo de vida más significativos comprenden el tabaquismo, que reduce la perfusión tisular local y compromete la respuesta inmunitaria (RR=1.7, IC95%: 1.2-2.4). La higiene oral deficiente, cuantificada mediante índices como el Plaque Index >2.0 o el Gingival Bleeding Index >30%, constituye el factor de riesgo modificable más importante.
Diagnóstico Diferencial
El diagnóstico diferencial del absceso dental requiere la consideración sistemática de múltiples entidades patológicas que pueden presentar manifestaciones clínicas similares. Las infecciones odontogénicas no abscesificadas incluyen la pulpitis irreversible aguda, que presenta dolor espontáneo intenso pero sin tumefacción extraoral ni formación de colección purulenta. La respuesta al frío es característicamente prolongada (>10 segundos) y el dolor se describe como «pulsátil» o «terebrante».
La periodontitis apical aguda se diferencia por la ausencia de colección purulenta y la presencia de dolor a la percusión vertical sin tumefacción fluctuante. Radiográficamente puede mostrar ensanchamiento del espacio del ligamento periodontal sin radiolucidez apical definida. Los quistes periapicales presentan características radiográficas distintivas con radiolucidez apical bien delimitada, corticalizada, de crecimiento lento y generalmente asintomática. El tamaño típico supera los 15mm de diámetro, comparado con granulomas periapicales que raramente exceden 10mm.
Las neoplasias benignas como ameloblastomas, mixomas odontogénicos y fibromas osificantes pueden simular abscesos crónicos. Los ameloblastomas muestran patrón radiográfico multilocular «en pompas de jabón» o unilocular, crecimiento expansivo y ausencia de sintomatología aguda. Los tumores malignos, particularmente carcinoma epidermoide intraoral y osteosarcoma mandibular, requieren consideración especial en pacientes >50 años con «abscesos» de evolución atípica. Las infecciones de origen no odontogénico incluyen la osteomielitis mandibular, más frecuente en pacientes diabéticos o inmunocomprometidos.
Presenta dolor óseo profundo, parestesia del nervio dentario inferior y secuestros óseos radiográficamente visibles. La gammagrafía ósea con Tc99m muestra captación aumentada difusa. La celulitis facial puede originarse desde focos cutáneos (foliculitis, heridas) o desde glándulas salivales infectadas. La distribución anatómica no sigue patrones dentales específicos y frecuentemente presenta linfangitis superficial visible. Las sialolitiasis y sialoadenitis de glándulas submandibulares pueden simular abscesos de molares inferiores.
La palpación bimanual revela aumento de volumen glandular, y la sialografía o ultrasonografía confirma la presencia de cálculos o inflamación glandular. Los trastornos temporomandibulares con componente inflamatorio agudo pueden generar dolor y tumefacción preauricular que simula abscesos de molares superiores. La restricción de apertura bucal es más pronunciada (>25mm) y se asocia con crepitación articular. Las neuralgias del trigémino, especialmente la neuralgia atípica, pueden presentar dolor intenso que simula dolor de absceso.
Los algoritmos diagnósticos contemporáneos incorporan pruebas de vitalidad pulpar eléctrica y térmica, radiografías periapicales digitales, tomografía computarizada de haz cónico (CBCT) y en casos selectos, resonancia magnética para evaluación de tejidos blandos. La sensibilidad diagnóstica del CBCT para abscesos periapicales es del 94.1% comparado con 74.3% de radiografías convencionales, con especificidad de 77.8% vs. Las pruebas microbiológicas mediante cultivo anaerobio y antibiogramas están indicadas en casos refractarios al tratamiento empírico o en pacientes inmunocomprometidos.
Manejo del Absceso Dental
El manejo del absceso dental sigue protocolos terapéuticos estratificados según la severidad clínica, localización anatómica y estado sistémico del paciente. El drenaje quirúrgico inmediato constituye el pilar fundamental del tratamiento, con múltiples vías de acceso según la localización del absceso. El drenaje intraoral mediante incisión y drenaje (I&D) está indicado cuando la fluctuación es palpable intraoralmente. Para abscesos con componente extraoral significativo, el drenaje extraoral está indicado mediante incisión siguiendo líneas de tensión cutánea natural.
El tratamiento endodóntico de emergencia mediante acceso cameral y conductometría permite el drenaje transpulpar en abscesos de origen endodóntico. La terapia antibiótica empírica inicial se basa en el patrón microbiológico esperado según el tipo de absceso. En pacientes alérgicos a penicilina, clindamicina 300mg cada 6 horas por 7 días representa la alternativa de elección, con espectro antimicrobiano adecuado contra anaerobios grampositivos y gramnegativos.
Dosis de Amoxicilina
Para infecciones severas con compromiso sistémico (fiebre >38.5°C, leucocitosis >12,000/μL, afectación de espacios fasciales profundos), la combinación amoxicilina/ácido clavulánico 875/125mg cada 12 horas ofrece cobertura extendida contra β-lactamasas bacterianas. En pacientes diabéticos con hemoglobina glicosilada >8%, se requiere hospitalización para manejo endovenoso con ampicilina/sulbactam 3g cada 6 horas o piperacilina/tazobactam 4.5g cada 8 horas.
Los pacientes inmunocomprometidos requieren cobertura antimicrobiana de amplio espectro con meropenem 1g cada 8 horas EV más vancomicina 15mg/kg cada 12 horas, ajustada según función renal. Las técnicas de microcirugía endodóntica están indicadas en casos de fracaso del tratamiento convencional o anatomía radicular compleja. Para abscesos con extensión a espacios fasciales cervicales profundos, la cirugía de drenaje por abordaje externo requiere identificación anatómica precisa de estructuras neurovasculares. La evaluación clínica a las 24-48 horas post-tratamiento debe documentar: reducción del dolor (escala visual analógica <4/10), disminución de tumefacción (medición con calibrador), ausencia de fiebre, y funcionalidad masticatoria restaurada.
El control radiográfico mediante CBCT a los 6 meses permite evaluar la reparación ósea periapical. La fascitis necrotizante cervical requiere desbridamiento quirúrgico agresivo dentro de las primeras 6 horas del diagnóstico. Las contraindicaciones absolutas para drenaje quirúrgico incluyen coagulopatías severas (INR >3.0, plaquetas <50,000/μL) sin posibilidad de corrección hemostática.
También, es importante recordar que la antibioterapia debe reservarse para cuando existen signos de propagación de la infección, siendo de elección la amoxicilina. Siempre se debe recomendar una buena higiene bucal, base de la prevención. Las infecciones que requieran tratamiento antibiótico deben ser revaloradas a las 48-72 horas ya que la progresión de la infección en el niño puede ser muy rápida.
Tratamiento Antimicrobiano Empírico en Pediatría
Cuando la infección local se extiende rápidamente y hay síntomas de afectación sistémica, se recomienda amoxicilina 40-50 mg/kg/día (máx. 500 mg/dosis), en 3 dosis, VO. Si hay alergia a penicilinas, se puede usar azitromicina 10 mg/kg/día, dosis única (máx. 500 mg), VO, o metronidazol 30mg/kg/día (máx. 500 mg/dosis), en 3 dosis, VO. En casos de enfermedad grave, se utiliza amoxicilina/clavulánico 100 mg/kg/día (de amoxicilina), en 3 dosis, IV (máx. 4g/día amoxicilina, máx. 375 mg/día clavulánico). Si no hay mejoría en 48 horas, se puede asociar metronidazol o clindamicina.
En pacientes inmunocomprometidos, se considera meropenem o cefepime con metronidazol o clindamicina. Siempre se debe preservar la vía aérea y considerar drenaje quirúrgico en casos de angina de Ludwig.
😲😱 Absceso dental: Causas y tratamiento | ¿Cómo desinflamar Absceso Dental? | Infecciones dentales
Enlace al vídeo
También es crucial el tratamiento odontológico, que incluye la apertura cameral para aliviar el dolor y la exodoncia en casos donde no se puede realizar un tratamiento conservador. El tratamiento quirúrgico incluye la incisión y drenaje del flemón dental.
La duración del tratamiento antibiótico para infecciones leves es de 3 a 5 días, suspendiéndolo a las 24 horas de la resolución del cuadro clínico. Se recomienda revalorar al paciente a las 48-72 horas. En caso de mala respuesta, se puede asociar metronidazol o cambiar a amoxicilina-clavulánico durante 7 días. Para infecciones graves, la antibioterapia IV dura 1-2 días, seguida de VO hasta 5-7 días. En infecciones profundas graves, la antibioterapia IV dura 3-5 días, seguida de VO hasta 10-14 días.
Pronóstico
El pronóstico del absceso dental varía significativamente según múltiples factores que incluyen la rapidez del diagnóstico, oportunidad del tratamiento, estado sistémico del paciente y presencia de complicaciones asociadas. Los abscesos dentales no tratados muestran progresión hacia complicaciones locorregionales en 65-75% de los casos dentro de 2-4 semanas.
La extensión hacia espacios fasciales profundos ocurre en 15-25% de casos, con predilección por espacios submandibular, parafaríngeo y retrofaríngeo. La formación de fístulas de drenaje espontáneo ocurre en 40-60% de abscesos no tratados, proporcionando alivio sintomático temporal pero manteniendo el foco infeccioso activo. El manejo dentro de las primeras 48 horas del inicio sintomático alcanza tasas de resolución completa del 94-97% sin secuelas significativas.
La preservación dental es posible en 85-92% de casos cuando el tratamiento se inicia tempranamente, mediante terapia endodóntica convencional o cirugía apical. El retraso terapéutico >7 días se asocia con mayor complejidad de tratamiento y pronóstico reservado. La tasa de preservación dental disminuye a 65-75%, requiriendo frecuentemente retratamiento endodóntico o apicectomía.
Los factores asociados con mejor pronóstico incluyen: edad <50 años, ausencia de diabetes mellitus y cumplimiento riguroso del tratamiento antibiótico y odontológico. Es fundamental una evaluación y tratamiento oportunos para evitar complicaciones y asegurar una recuperación exitosa.
Tabla: Dosis de Amoxicilina para Infecciones Odontogénicas en Adultos
| Infección | Dosis de Amoxicilina/Ácido Clavulánico | Frecuencia | Duración |
|---|---|---|---|
| Infecciones Severas (Compromiso Sistémico) | 875/125mg | Cada 12 horas | Según criterio médico |
| Pacientes Diabéticos (Hemoglobina Glicosilada >8%) | Ampicilina/Sulbactam 3g o Piperacilina/Tazobactam 4.5g | Cada 6 u 8 horas (EV) | Hasta estabilización |
tags: #amoxicilina #para #fistula #dental