La anemia, una condición caracterizada por la deficiencia de glóbulos rojos o hemoglobina en la sangre, puede presentar desafíos significativos en el contexto de las extracciones dentales. Es crucial comprender las interacciones entre la anemia, los tratamientos antitrombóticos y los procedimientos odontológicos para garantizar la seguridad y el bienestar del paciente.
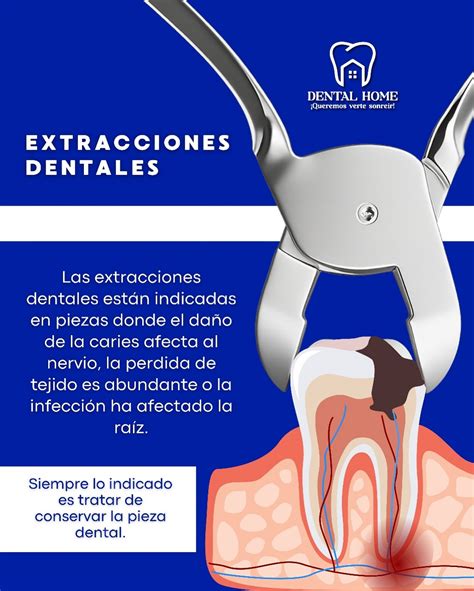
Introducción
La aterosclerosis y sus complicaciones isquémicas cardiovasculares son las causas más comunes de muerte y discapacidad en todo el mundo. La trombosis desempeña un papel primordial en la aparición de eventos isquémicos coronarios y accidentes cerebrovasculares (ACV). Los fármacos antitrombóticos van a jugar un papel importante en la prevención y tratamiento de la enfermedad cardiovascular.
¿Qué son los Antiagregantes Plaquetarios?
Un antiagregante plaquetario es un fármaco cuyo principal efecto es inhibir la agregación de las plaquetas y por lo tanto la formación de trombos o coágulos en el interior de las arterias y venas. La lesión endotelial o la ruptura de una placa aterosclerótica desencadena la adhesión de las plaquetas a la superficie subendotelial, gracias al receptor plaquetario Ia/IIa y las fibras de colágeno, proceso estabilizado por el factor de von Willebrand (FvW). Este primer contacto plaqueta-vaso, origina la activación de la plaqueta, produciendo y liberando sustancias vasoactivas y promotoras de su agregación, tales como el tromboxano A2 (TXA2), generado desde el ácido araquidónico gracias a la acción de la ciclooxigenasa 1 (COX-1), el FvW, el fosfato de adenosina (ADP) y la trombina.
La plaquetas activadas sufren cambios en la conformación de su membrana, que activa otros receptores y la coagulación plasmática. El más importante de estos receptores es la glucoproteína IIb/IIIa, a la que se une el fibrinógeno, dando lugar a la formación de puentes entre las plaquetas activadas que inducen la formación de agregados plaquetarios.
Anticoagulantes Orales
Los anticoagulantes orales son sustancias que inhiben la coagulación de la sangre, creando un estado antitrombótico o prohemorrágico. Actúan inhibiendo la síntesis de factores de coagulación a nivel hepático o directamente inhibiendo algunos factores de coagulación. El número de pacientes anticoagulados en España es de 13,2 por cada 1000 habitantes.
La realización de una extracción dental en un paciente sometido a terapia antitrombótica puede conllevar un aumento de sangrado durante y posteriormente a la intervención. La supresión de la terapia antiagregante o anticoagulante para minimizar este riesgo, puede a su vez incrementar el riesgo tromboembólico en forma de accidente cerebrovascular o cardíaco si la medicación es alterada o suspendida.
La finalidad de este trabajo es por un lado dar a conocer los nuevos fármacos antiplaquetarios y anticoagulantes introducidos en la práctica médica, y por otro lado, poder establecer unas pautas de actuación en aquellos pacientes en tratamiento con fármacos anticoagulantes orales y antiagregantes plaquetarios que van a ser sometidos a una extracción dental.
Clasificación y Mecanismo de Acción de los Antiagregantes Plaquetarios
Los antiagregantes plaquetarios, en función de su mecanismo de acción, se pueden dividir en cinco grupos:
- Inhibidores de la ciclooxigenasa: El ácido acetilsalicílico (AAS) fue el primer fármaco antiplaquetario empleado en clínica. Su bajo coste y efectividad demostrada hacen que sea el antiagregante plaquetario más utilizado en la práctica clínica. Su principal mecanismo de acción es la inhibición irreversible de la ciclooxigenasa 1 (COX-1), esta enzima transforma el ácido araquidónico en tromboxano A2, cuya función es la estimulación de la secreción y agregación plaquetaria. Su efecto dura la vida de la plaqueta, aproximadamente de 7 a 10 días. La dosis habitual es de 75-325 mg/día. El trifusal inhibe de forma irreversible la COX-1, aunque tiene también acciones antiplaquetarias por inhibición de la fosfodiesterasa. Tiene una eficacia clínica similar al AAS, pero hay mucha menor experiencia y avales de su efectividad. La dosis habitual es de 300-600 mg/día.
- Inhibidores de la fosfodiesterasa: El dipiridamol produce una inhibición de la fosfodiesterasa, la cual transforma en adenosín monofosfato cíclico (cAMP) en adenosín monofosfato (AMP), niveles altos de cAMP producen un bloqueo de la actividad plaquetaria, además reduce la adhesión plaquetaria a las prótesis valvulares. Presenta un efecto sobre la adhesión plaquetaria mucho más acentuado que sobre la agregación. No hay datos que demuestren su eficacia clínica aislada, y no existe ninguna evidencia de que sea superior al AAS en ninguna indicación, por lo que es un antiplaquetario en desuso, y sus indicaciones se limitan a su posible utilización en sustitución del AAS en situaciones donde éste no pueda ser utilizado. Sus principales efectos adversos son cefaleas, náuseas, epigastralgia y diarrea. Su dosis habitual es 100 mg/8 horas.
- Inhibidores de los receptores de adenosín fosfato (ADP) (receptor P2Y12): La ticlopidina constituyó el primer fármaco del grupo de las tienopiridinas utilizado como antiagregante plaquetario, en la actualidad no se utiliza. Se trata de un profármaco que tiene que ser transformado a nivel hepático mediante oxidación en un metabolito activo (tiolactona). Inhibe la agregación plaquetaria inducida por la ADP en forma irreversible a través del bloqueo de la unión a receptores específicos (receptor P2Y12). Alcanza su máximo efecto a los 5 u 8 días. La actividad antiagregante depende de su concentración plasmática y dura de 4 a 10 días. Presenta un efecto acumulativo y no tiene un efecto antiagregante inmediato. La ticlopidina tiene efectos colaterales como trombocitopenia, anemia aplásica, púrpura trombocitopénica trombótica, neutropenia e hipercolesterolemia; además, su coste es elevado. Durante las primeras 2 a 3 semanas pueden presentarse, además, alteraciones gastrointestinales como diarrea, náuseas, dispepsia y anorexia, como también erupciones cutáneas. El clopidogrel es una tienopiridina de segunda generación sin toxicidad que reemplazó gradualmente a la ticlopidina. Se trata de un profármaco con una acción antiplaquetaria más marcada que el AAS que inhibe de forma irreversible el receptor P2Y12. El efecto máximo de este fármaco se alcanza a las 2-3 horas de su administración. El uso del clopidogrel no es adecuado para el tratamiento inmediato; su efecto antiagregante se mantiene por 7 a 10 días luego de la suspensión del fármaco. Presenta menos efectos secundarios que la ticlopidina, por lo que se prefiere su uso frente a ésta. A día de hoy, el clopidogrel es la tienopiridina de elección, tanto en asociación con AAS como en aquellos pacientes en los que el AAS está contraindicado. El prasugrel es otro profármaco de una tercera generación de tienopiridinas, con mayor potencia antiagregante, y con una transformación más rápida a metabolito activo, que se une específicamente y de forma irreversible al receptor P2Y12 del ADP, por lo que su actividad antiplaquetaria dura también de 5 a 10 días. Presenta una activación hepática más rápida y potente que el clopidogrel, con una concentración máxima a los 30 minutos de administración. El prasugrel ha demostrado una mayor eficacia que el clopidogrel en pacientes con síndrome coronario agudo (SCA). El ticagrelor deriva las ciclopentil-triazolopirimidinas, y a diferencia de las tienopiridinas, inhibe de forma reversible y no competitiva el receptor P2Y12 del ADP. No es un profármaco, por lo que no requiere un metabolismo para su actividad, por ello presenta una acción antiplaquetaria más potente y rápida (1,5-2 horas tras su ingestión) que el clopidogrel, y su efecto antiagregante perdura de 5 a 7 días. Cangrelor es un análogo del ATP; se administra por vía endovenosa y es un inhibidor directo, reversible y competitivo del receptor P2Y12. Tiene un inicio rápido y una vida media corta, de aproximadamente 2-5 min. No requiere conversión hepática. La respuesta plaquetaria se recupera transcurridas 1-2 h. tras su infusión. Algunos ensayos clínicos en fase III en pacientes sometidos a intervención coronaria percutánea no han demostrado su superioridad en comparación con el clopidogrel. Sin embargo, a pesar de la falta de impacto clínico, la posibilidad de administrarlo vía parenteral y su reversibilidad lo hacen un candidato atractivo y fiable para pacientes de riesgo.
- Antagonistas del receptor de la glucoproteína IIb/IIIa: Estos fármacos inhiben el receptor de la glucoproteína IIb/IIIa (GP IIb/IIIa) y se unen a las cadenas de fibrinógeno en el último paso del proceso de agregación plaquetaria, ya que presentan un importante efecto antiagregante. Todos los fármacos de este grupo se administran por vía endovenosa y tienen una acción inmediata, por lo que no se utilizan en la prevención primaria. La inhibición de los receptores de la GP IIb/IIIa se lleva a cabo a través de dos mecanismos: directo no competitivo con bloqueo permanente del receptor o por inhibición irreversible con competencia con el fibrinógeno impidiendo la agregación plaquetaria. Dentro de este grupo se encuentran: Eptifibatide, Tirofiban, Abciximab. Actualmente se están desarrollando multiplicidad de moléculas inhibidoras de las GP IIb/IIIa para administración por vía oral (xemilofiban, sibrafiban, orbofiban). La experiencia global demuestra unos resultados preliminares en principio perjudiciales, que requieren ulterior investigación y análisis.
- Inhibidores del receptor de la trombina: En la actualidad existen dos fármacos inhibidores del receptor PAR-1 de la trombina, vorapaxar y atopaxar, ambos aún en fase de desarrollo clínico. Su administración es por vía oral. El vorapaxar se absorbe rápidamente y muestra mayor afinidad para PAR-1 que el atopaxar. Alcanza la máxima acción antiplaquetaria a las 2 h, mientras que el atopaxar es algo más tardío (3,5 h). El vorapaxar tiene una vida media larga, estimada en hasta 311 h, mientras que la del atopaxar es de solo 23 h.
| Grupo de Antiagregantes Plaquetarios | Ejemplos | Mecanismo de Acción |
|---|---|---|
| Inhibidores de la ciclooxigenasa | Ácido Acetilsalicílico (AAS), Trifusal | Inhibición irreversible de la COX-1 |
| Inhibidores de la fosfodiesterasa | Dipiridamol | Inhibición de la fosfodiesterasa |
| Inhibidores de los receptores de adenosín fosfato (ADP) (receptor P2Y12) | Ticlopidina, Clopidogrel, Prasugrel, Ticagrelor, Cangrelor | Inhibe la agregación plaquetaria inducida por la ADP en forma irreversible a través del bloqueo de la unión a receptores específicos (receptor P2Y12) |
| Antagonistas del receptor de la glucoproteína IIb/IIIa | Eptifibatide, Tirofiban, Abciximab | Inhiben el receptor de la glucoproteína IIb/IIIa (GP IIb/IIIa) y se unen a las cadenas de fibrinógeno en el último paso del proceso de agregación plaquetaria |
| Inhibidores del receptor de la trombina | Vorapaxar, Atopaxar | Inhibidores del receptor PAR-1 de la trombina |
Usos de los Antiagregantes Plaquetarios
En medicina, dada la participación de las plaquetas, tanto en las etapas precoces de la formación de placas de ateroma (aterogénesis) como en la trombosis arterial, el uso de antiagregantes plaquetarios es muy relevante en la prevención primaria y secundaria de enfermedades cardiovasculares, como las trombosis arteriales especialmente el infarto agudo de miocardio (IAM), así como de trastornos cerebrovasculares.
La utilización de antiagregantes plaquetarios se ha demostrado como una importante medida de prevención primaria, es decir antes de que se haya producido un accidente trombótico, y aplicable a las personas con riesgo moderado o alto de sufrir un episodio coronario o accidente cerebrovascular. Las situaciones que constituyen en factor de riesgo en prevención primaria son: la insuficiencia renal crónica, la diabetes, la hipertensión, el tabaquismo y todo ello unido a la edad avanzada del paciente. Se aconseja el uso de ácido acetilsalicílico o, en caso de alergia o intolerancia, el clopidogrel.
La prevención secundaria es el conjunto de intervenciones que se dirigen a los pacientes que han sufrido un evento cardiovascular o accidente cerebrovascular, y tiene como objetivo evitar la repetición de un nuevo episodio, o en el caso de que éste suceda, que sea lo menos grave posible. Se aconseja en pacientes que padecen cardiopatía isquémica crónica (tipo angina de pecho o infarto de miocardio antiguo con o...
Consideraciones en Pacientes con Enfermedad Renal Crónica
No es algo anecdótico que la enfermedad renal crónica se relacione con problemas en los dientes o mucosas de la boca. El 90% de los pacientes con esta enfermedad tiene signos y síntomas bucodentales, que van desde problemas en las estructuras blandas como en las óseas.
Las alteraciones en el metabolismo mineral, por el ejemplo el calcio, conducen a osteodistrofia renal, que se manifiesta en defectos esqueléticos, fracturas, dolor, calcificaciones articulares y periarticulares y también en pérdida de hueso periodontal que deriva en movilidad o caída de piezas dentales. Por otro lado, como consecuencia de la anemia --que suelen presentar muchos pacientes--, se da una palidez de la mucosa bucal que puede enmascarar signos inflamatorios gingivales.
Además, la retención de diversos productos de desecho del metabolismo, como puede ser la urea, da lugar a una mayor concentración de esta y otras sustancias en la saliva donde se transforma en amonio, lo que genera aliento amoniacal y mal sabor de boca. También pueden presentarse placas blancas sobre la mucosa de la boca y el dorso o vientre de la lengua, que desaparecen cuando el nivel de urea en saliva recupera sus niveles normales. En niños, el desequilibrio metabólico puede producir defectos de esmalte, retraso en la edad dental y edad ósea.
Entre los pacientes que han recibido un trasplante, son más frecuentes las infecciones recurrentes por hongos y herpes debido a la inmunosupresión que requieren tras el injerto.
Posibles Complicaciones
Esta propensión a sufrir problemas dentales junto con una pobre salud bucodental en las personas con enfermedad renal crónica puede complicar la enfermedad sistémica de base o generar otro problema. Un estudio recientemente publicado en la revista Kidney International Reports señala que los pacientes renales en diálisis peritoneal y con problemas bucodentales tienen un mayor riesgo de tener peritonitis que con otros pacientes en la misma situación y tratamiento renal, pero con buena salud bucodental. Diferentes estudios han mostrado que existe un mayor riesgo para el deterioro de las estructuras dentales y alto índice de enfermedad periodontal en las personas con enfermedad renal crónica, lo que puede conllevar problemas de ansiedad, estrés y depresión.
Por este motivo, se debe poner énfasis en la prevención de estos problemas y los pacientes con enfermedad renal crónica deberían tener en cuenta una serie de cuidados y consideraciones con el objetivo de proteger su salud dental y por tanto potenciar su calidad de vida.
Consejos Prácticos
Entre otras recomendaciones, destacan:
- Es aconsejable etablecer consultas periódicas con el dentista para que realice una evaluación oportuna de la cavidad bucal que permita detectar precozmente infecciones u otro tipo de problemas.
- El especialista en odontología debe de conocer la situación del paciente ante un procedimiento bucodental: su historial médico y tratamientos actuales, así como las contraindicaciones del uso de algunos medicamentos. Es importante que el dentista esté en contacto con el nefrólogo, para poder establecer una pauta terapéutica consensuada.
- Es fundamental que el paciente tenga una dieta equilibrada, que vendrá pautada por el equipo de nefrología y nutrición, ya que es fundamental para mantener un adecuado control del peso corporal. El metabolismo en estas personas está alterado, por lo que es muy importante que su alimentación favorezca la no acumulación de ciertas sustancias que son difíciles de eliminar y que la nutrición no aumente el riesgo de diabetes, elevado en estos pacientes.
- Tener la anemia controlada es otra de las recomendaciones ya que, además de ser un factor relevante para el bienestar del paciente, como hemos mencionado anteriormente también impide detectar ciertos problemas gingivales.
- Debido a que los pacientes en diálisis tienen mayor riesgo de sangrado, cualquier tratamiento dental debe realizarse en los días que no se lleve a cabo la diálisis. Si se va a llevar a cabo un procedimiento invasivo, el dentista debe conocer los niveles de coagulación del paciente.
- Antes de un procedimiento dental, en algunos pacientes renales es recomendable realizar una cobertura antibiótica para prevenir infección.
- Si el paciente está en lista de espera de trasplante, es recomendable una evaluación dental antes del trasplante para poder detectar y eliminar posibles infecciones.
Anemia Falciforme y Cuidado Dental
La anemia falciforme (AF) es un trastorno genético autosómico recesivo que afecta la hemoglobina y los glóbulos rojos adquieren una forma de hoz. Este evento provoca episodios de vaso-oclusión y hemólisis y, en consecuencia, una amplia gama de manifestaciones clínicas.
La evidencia científica demostró que la atención odontológica preventiva es esencial para los pacientes con anemia falciforme, ya que puede reducir el número de ingresos hospitalarios. Las medidas previas, durante y posteriores al tratamiento pueden incluir profilaxis antibiótica, uso de sedación, buen control de los niveles de oxígeno, hidratación del paciente y mantenimiento de una perfusión tisular adecuada. Sin embargo, persisten algunas dudas, sobre la seguridad del uso de anestésicos locales con vasoconstrictores y la oseointegración de implantes dentales.
The literature has shown that preventive dental care is essential for patients with sickle cell anemia and is able to reduce the number of hospitalizations. Pre, trans and post-treatment measures may include antibiotic prophylaxis, use of sedation, good control of oxygen levels, patient hydration, and maintenance of adequate tissue perfusion. Still, more studies are needed to clarify some dental uncertainties during the care given to patients with AF, such as the safety of local anesthetics with vasoconstrictors and the use of osseointegrated implants.
Conclusion: The knowledge of the disease is essential for dental management.
Tratamiento para la anemia
tags: #anemia #y #extracciones #dentales