La gingivitis es una inflamación de las encías causada por la acumulación de placa bacteriana. Si bien una buena higiene oral es fundamental para prevenir y tratar la gingivitis, en algunos casos puede ser necesario el uso de antibióticos. Este artículo explora el papel de los antibióticos en el tratamiento de la gingivitis, cuándo son apropiados, qué tipos se utilizan y la importancia de un enfoque integral para la salud bucodental.

¿Qué es la Gingivitis?
La gingivitis es una inflamación de la encía por acúmulo de placa dental. Se limita a la encía sin afectar a la estructura de sujeción del diente. Produce sangrado al cepillado. Es un proceso frecuente en adultos (50%) pero reversible.
La gingivitis bacteriana es el tipo más común de gingivitis y es causada por la acumulación de placa bacteriana en los dientes y las encías. Es esencial entender que la gingivitis es reversible si se detecta y se trata temprano.
Síntomas de la Gingivitis
- Inflamación gingival: es el síntoma más común de la gingivitis.
- Sangrado gingival: el sangrado gingival, especialmente durante el cepillado o el uso del hilo dental, es otro signo de gingivitis.
- Absceso gingival: es una bolsa de pus que se forma en las encías debido a una infección bacteriana.
- Hiperplasia gingival: es un crecimiento excesivo del tejido gingival.
¿Cuándo son Necesarios los Antibióticos para la Gingivitis?
En la gran mayoría de los casos, la infección dental puede controlarse únicamente con la desinfección profunda de la placa bacteriana, no siendo necesario el uso de antibióticos. Los antibióticos se utilizan solo cuando la infección se ha extendido más allá de las encías o hay abscesos dentales.
El empleo de antibióticos para hacer frente a algunas enfermedades que afectan a las encías es indispensable en algunos casos, pero no siempre y, en todo caso, en su justa medida y perfectamente indicados por un profesional.
El uso de antibióticos podría estar indicado en casos de:
- Gingivitis Ulcerativa Necrotizante (GUN) y gingivitis estreptocócica con afectación sistémica
- Periodontitis agresivas y crónicas severas
- Absceso periodontal (si hay diseminación local o sistémica) y absceso periapical
- Pericoronaritis
La administración sistémica de antibióticos puede ser considerada para los pacientes con cuadros periodontales agudos, con infecciones periodontales agresivas, y para aquellos que no responden muy bien a la terapia periodontal convencional.
Es imperativo ser conscientes, a la hora de recurrir a este tipo de medicamentos, que existe la posibilidad de fomentar organismos resistentes si se prescriben injustificadamente o si como paciente no acudes previamente a un periodoncista para consultar su necesidad.
Tipos de Antibióticos Utilizados en Odontología
Hoy día existe una gran diversidad de fármacos con capacidad, científicamente fundamentada, de ayudar al periodoncista en su actividad clínica diaria. La evolución de la periodoncia nos permite con la ayuda de tests microbiológicos conocer las bacterias contra las cuales tenemos que actuar, así como los antibióticos más eficaces.
Uno de los antibióticos de elección para la mayoría de las infecciones orales es la amoxicilina, de amplio espectro de acción y perteneciente a la familia de las penicilinas. Suele combinarse con ácido clavulánico para aumentar la eficacia sobre cepas resistentes, ya que un mecanismo de resistencia bacteriana consiste en la producción de beta-lactamasas (que son unas enzimas que inhiben la acción de las penicilinas y otros antibióticos beta-lactámicos) y el ácido clavulánico es un inhibidor de estas enzimas.
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas.
En caso de alergia a la penicilina, el dentista puede recetar alternativas como clindamicina o azitromicina. En el caso de alergia a la penicilina o a otros antibióticos beta-lactámicos (penicilinas, cefalosporinas, carbapenémicos y monobactámicos), se recomienda usar otros antibióticos alternativos como la azitromicina, el metronidazol o, en último caso, la clindamicina.
La azitromicina, antibiótico perteneciente a la familia de los macrólidos, también ha demostrado elevada efectividad frente a las bacterias anaerobias (que no toleran bien el oxígeno), con la ventaja de tener una posología más sencilla (1 vez al día durante 3 días consecutivos) que facilita el cumplimiento por parte del paciente.
El metronidazol también ha demostrado efectividad frente a la mayoría de las bacterias que causan infecciones orales, especialmente en la gingivitis ulcerativa necrotizante y la periodontitis crónica severa, aunque pueda requerir ser administrado en combinación con otros antibióticos para completar su espectro de acción.
Por último, la clindamicina, perteneciente a la familia de las lincosamidas, tiene buena efectividad frente a varias bacterias anaerobias. Sin embargo, la falta de actividad frente a algunas bacterias periodontopatógenas y los efectos adversos derivados de su uso (principalmente, colitis pseudomembranosa) hacen que se reserve su uso para infecciones muy graves o tras el fracaso de otros antibióticos.
En aquellos pacientes en los que el antibiótico no tenga la eficacia esperada es recomendable realizar un antibiograma, para determinar cuál puede ser más beneficioso para el paciente. En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes. Por otro lado, la forma farmacéutica actual de metronidazol en las farmacias es de 250mg y no de 500mg, así que los pacientes deberán tomar 2 comprimidos de metronidazol y 1 comprimido de amoxicilina, siempre con receta médica y supervisión del médico o dentista. Puede ser necesario administrar protector gástrico, y es necesario tener en mente que no se puede administrar en embarazadas, y puede haber interacciones con el disulfiram y la warfarina.
Alternativas y Complementos al Tratamiento con Antibióticos
Una buena higiene con cepillado suave, uso de hilo dental y enjuague con clorhexidina puede ayudar a reducir la inflamación leve. El enjuague bucal puede ayudar a controlar y prevenir la gingivitis al reducir la placa y las bacterias en la boca. La clorhexidina es un desinfectante oral que se usa comúnmente para tratar la gingivitis.
Es fundamental estar informado sobre los diferentes tratamientos disponibles. En Clínica Acuadental, nos preocupamos de adaptar a tus necesidades las diferentes intervenciones disponibles para tratar la gingivitis.
Los tratamientos para las infecciones orales pueden incluir (solos o en combinación) tratamiento odontológico (en todos los casos), tratamiento quirúrgico, tratamiento antimicrobiano y tratamiento sistémico de soporte.
En ningún caso se recomienda en enfermedades periodontales graves, que son las que se suelen tratar con antibióticos, prescribir la antibioticoterapia sin previamente haber roto el biofilm mediante una limpieza dental profunda. Por eso, el tratamiento y el control de la enfermedad periodontal implica la rotura previa del biofilm enfermo por medio de un curetaje subgingival.
Prevención de Infecciones Odontogénicas
La salud bucodental es esencial para la salud general y la calidad de vida. La mayoría de las infecciones odontogénicas pueden prevenirse en gran medida con una buena higiene oral y teniendo en cuenta otros factores.
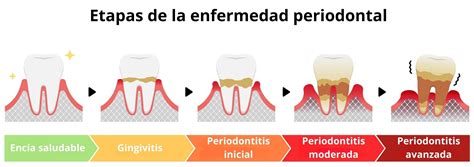
Podemos controlar la progresión del biofilm mediante procedimientos mecánicos como el cepillado dental, y mediante procedimientos químicos como el uso de colutorios. Todas estas prácticas realizadas a diario tienen como objetivo reducir la carga bacteriana y evitar su progresión hacia una placa dental calcificada, también denominada sarro o tártaro dental.
Higiene Dental
- El cepillado a diario de forma correcta elimina el 50% de la placa. Al asociarle el uso de hilo dental, la placa se reduce hasta un 70%.
- Cepillos interproximales e irrigadores completan y mejoran la limpieza, ya que las zonas interdentales representan un 40% de la superficie dental.
- Los tratamientos preventivos realizados por profesionales logran eliminar más cantidad de placa y sarro.
- El control químico de la placa mediante el uso de fluoruros es la medida con mayor evidencia para evitar tanto la aparición como la progresión de la caries.
Otros Factores a Considerar
- Tabaco: Fumar es el segundo factor de riesgo mayor para la enfermedad periodontal.
- Dieta: Hemos de potenciar una dieta que evite las sustancias cariogénicas (azúcares) y los depósitos interdentales favorecidos con las dietas blandas.
- Fármacos: Se deben tener en cuenta los medicamentos que producen una disminución en la cantidad y calidad de la saliva, así como los que alteran la mucosa gingival.
- Malposiciones dentales: Tanto de dientes naturales como protésicos, dificultan la correcta higiene.
- Bruxismo: Provoca un desgaste acelerado del esmalte dental, lo que debilita al diente.
- Embarazo: Los cambios fisiológicos y hormonales que ocurren durante el embarazo contribuyen a padecer gingivitis y periodontitis.
- Enfermedades sistémicas: Existe evidencia de relación entre algunas enfermedades sistémicas y la periodontitis, considerándose esta como manifestación de ciertas patologías sistémicas.
Recuerda que la primera cita en nuestra clínica es gratuita. ¿Crees que sufres alguno de los síntomas que comentamos? No ignores los síntomas.
La primera reacción para tratar una infección en las encías suele ser recurrir a remedios caseros como enjuagues con sal o agua oxigenada. También se suele acudir a la farmacia para conseguir alguna medicación que permita eliminar estas molestias. Para el tratamiento de la periodontitis o para la gingivitis es necesario acudir a una clínica dental especializada en este tipo de dolencia.
¿Tienes dolor dental e inflamación en las encías? Recuerda que la primera cita en nuestra clínica es gratuita.
¿Tienes alergia a la penicilina o a otros medicamentos? Sí, una muela del juicio que está erupcionando o con un diente formando debajo puede causar inflamación e infección en los tejidos blandos que rodean la encía. Esta situación se produce con frecuencia cuando la muela no tiene suficiente espacio para salir correctamente o lo hace de forma parcial, dejando una parte cubierta por encía. Los síntomas más comunes incluyen dolor dental localizado, hinchazón, dificultad para abrir la boca o masticar, e incluso fiebre si la infección progresa. Ante estos signos, es fundamental acudir cuanto antes a la clínica dental.
Además, es importante realizar limpiezas dentales profesionales periódicas, evitar el consumo de tabaco y seguir una dieta equilibrada para fortalecer las encías.
En Acuadental contamos con un equipo de profesionales dedicados a tu bienestar. ¿Preparado para sonreír?

Resistencia a los Antibióticos
Las bacterias organizadas en biopelículas presentan una estructura que las hace fuertes frente a los mecanismos de defensa del huésped. Las bacterias de la placa dental pueden ser hasta 1.000 veces más resistentes a los antibióticos que esas mismas bacterias crecidas en medio líquido.
Respecto al uso específico de los antibióticos, se ha visto que en las zonas más profundas de la placa bacteriana oral, pequeñas subpoblaciones de bacterias pueden entrar en un estado latente, en el que son resistentes a condiciones extremas, como el tratamiento químico o la actividad de los antibióticos.
Los antibióticos no se pueden utilizar de forma indiscriminada. La Organización Mundial de la Salud (OMS) señala que actualmente la resistencia a los antimicrobianos es una de las grandes amenazas para la salud mundial, la seguridad alimentaria y el desarrollo, ya que cada vez son más difíciles de manejar. De hecho, cada vez que se ha empleado un nuevo antibiótico las bacterias se han adaptado a él con mayor rapidez, necesitando en general sólo de dos a cuatro años para desarrollar nuevos mecanismos de defensa.
El uso de antibióticos sistémicos por vía oral se limitará al tratamiento de las formas de periodontitis rápidas o que no responden al tratamiento mecánico convencional.

Tabla: Antibióticos Comúnmente Usados en Odontología
| Antibiótico | Indicaciones Comunes | Consideraciones |
|---|---|---|
| Amoxicilina | Infecciones bacterianas orales, profilaxis de endocarditis | Amplio espectro, puede combinarse con ácido clavulánico |
| Metronidazol | Gingivitis ulcerativa necrotizante, periodontitis severa | Efectivo contra bacterias anaerobias, evitar con alcohol |
| Amoxicilina + Metronidazol | Periodontitis agresivas o severas | Actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas |
| Azitromicina | Alternativa en alergia a penicilina, infecciones por anaerobios | Posología sencilla, alta efectividad |
| Clindamicina | Infecciones graves o tras fracaso de otros antibióticos | Reservado para casos específicos debido a efectos adversos |
Es fundamental elegir estudiar cada caso y determinar por un lado la necesidad de usar un antibiótico y por otro elegir el más adecuado para esa situación, con el fin de evitar la aparición de resistencias bacterianas.
Gingivitis: Tratamiento casero. | Causas y soluciones.
En Clínica Acuadental nos preocupamos por tu salud bucodental. ¡Visítanos y recupera tu sonrisa!
tags: #antibiotico #gingivitis #tratamiento