Las infecciones de la cavidad bucal son un problema de salud pública frecuente y motivo constante de prescripción antibiótica; el 10% de los antibióticos se emplean para tratar este problema.
A pesar de la reconocida frecuencia e importancia de las infecciones odontogénicas, llama la atención la actual dispersión de criterio en varios aspectos referentes a su clasificación, terminología y recomendaciones terapéuticas.
Amoxicilina, cuándo y cómo debemos tomarla. Tu Farmacéutico Informa
Introducción
Aunque apenas hay datos acerca de la incidencia de las infecciones de la cavidad bucal, nadie duda de su importancia. De ellas, las infecciones odontogénicas (infecciones que afectan al diente y a los tejidos periodontales) son las más frecuentes.
Es el motivo más habitual de consulta e intervención del odontólogo y afectan a toda la población desde la edad infantil (sobre todo por caries) hasta el final de la vida (por periodontitis, por complicaciones de prótesis, etc.), lo que conlleva un impacto considerable tanto sobre la salud pública general como sobre los recursos económicos destinados a mantenerla.
Se estima que en España las infecciones odontogénicas representan en torno al 10% de las prescripciones antibióticas.
La evidencia científica ha puesto de manifiesto una relación entre algunas infecciones bucales graves y determinadas enfermedades sistémicas de carácter cardiovascular, pulmonar y endocrino (diabetes mellitus) así como con alteraciones en la gestación.
Debido a esta asociación entre infección y otras enfermedades sistémicas, es fundamental evitar en lo posible las infecciones odontogénicas o identificarlas y tratarlas de forma rápida y adecuada.
En ocasiones, una infección odontogénica puede extenderse y dar lugar a infecciones polimicrobianas en otras localizaciones como los senos paranasales (sinusitis maxilar odontogénica), los espacios aponeuróticos cervicofaciales, el paladar, el sistema nervioso central (absceso cerebral), el endocardio (endocarditis), etc.
El principal objetivo de este documento, realizado por especialistas representantes de las 10 universidades públicas españolas en colaboración con especialistas de Microbiología en dichas infecciones, no es otro que el de llegar a establecer recomendaciones de utilidad para todos aquellos que se ven implicados en el manejo clínico diario de pacientes que padecen estas enfermedades.
Clasificación de las Infecciones Odontogénicas
Las infecciones mixtas que afectan a la cavidad bucal pueden clasificarse en dos grandes grupos en función de su origen:
- Odontogénicas: caries, pulpitis, absceso periapical, gingivitis, periodontitis, pericoronaritis, osteítis e infección de los espacios aponeuróticos.
- No odontogénicas: infecciones de la mucosa oral, infecciones de las glándulas salivales, etc.
En 1999, la American Academy of Periodontology organizó un Grupo de Trabajo internacional para clasificar las enfermedades y trastornos periodontales en respuesta a las críticas que habían suscitado las anteriores clasificaciones (criterios poco claros de diagnóstico, superposición entre los grupos patológicos, demasiada importancia a la edad del paciente, comienzo de la enfermedad y velocidad de progresión, que a menudo resulta difícil de determinar).
Las infecciones odontogénicas que se presentan con mayor frecuencia serían las originadas a partir de la caries dental, las infecciones dentoalveolares (infecciones de la pulpa y absceso periapical), la gingivitis (incluyendo la gingivitis ulcerosa necrosante), la periodontitis (incluyendo la pericoronaritis y la periimplantitis), las infecciones de los espacios aponeuróticos profundos, la osteítis y la osteomielitis.
Microorganismos Importantes en la Infección Odontogénica
La cavidad bucal forma un complejo ecosistema compuesto por más de 500 especies bacterianas. Globalmente, los géneros Streptococcus, Peptostreptococcus, Veillonella, Lactobacillus, Corynebacterium y Actinomyces representan más del 80% de toda la flora cultivable.
En la etiología de las enfermedades periodontales cabe destacar por su frecuencia y la importancia de sus complicaciones, una serie de especies como son Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis, Prevotella intermedia y Tannerella forsythensis.
Los bacilos Gramnegativos facultativos son raros en adultos sanos, viéndose casi exclusivamente en pacientes con enfermedades graves, hospitalizados y ancianos.
La naturaleza polimicrobiana de la infección odontogénica se ha puesto de manifiesto en muchos trabajos. Como ejemplo, en un estudio realizado por Brook y cols. en 32 pacientes con absceso periapical, se obtuvieron 78 aislamientos bacterianos (55 anaerobios y 23 aerobios), con una media de 2,4 aislamientos por muestra.
La presencia exclusiva de bacterias anaerobias se produjo en 16 pacientes (50%), exclusiva de aerobias en 2 (6%) y flora mixta aerobia y anaerobia en 14 (44%). Los aislamientos predominantes fueron bacterias de los géneros Peptostreptococcus, Prevotella y Porphyromonas. Entre las bacterias anaerobias facultativas destacó la presencia de estreptococcus orales.
En la Tabla 1 se muestran las bacterias predominantes en cada proceso bucal.
Diagnóstico Complementario
El diagnóstico de la infección odontogénica se basa en la anamnesis, observación y exploración que permitan recoger síntomas y signos. Es indispensable recabar datos de los antecedentes como: endocarditis, prótesis, diabetes, inmunodepresión, etc. que necesariamente modifican la conducta terapéutica y profiláctica.
El radiodiagnóstico es fundamental para determinar la localización, la extensión y las posibles complicaciones de estas lesiones.
El papel del laboratorio en el diagnóstico de las infecciones odontogénicas en la práctica general en una consulta dental es controvertido.
Los datos analíticos inespecíficos (leucocitos, complemento, linfocitos, inmunoglobulinas, glucemia, etc.) deben solicitarse ante infecciones reiteradas, inhabituales o sospechosas de cualquier enfermedad de base que puedan tener repercusión en la cavidad bucal o, mejor aún, recabar el informe del internista antes de iniciar cualquier maniobra. Se pueden evitar serias complicaciones médicas al paciente y jurídicas al profesional. Recuérdense situaciones como endocarditis, diabetes, SIDA, hepatitis, etc.
En relación con los estudios microbiológicos, la recogida de la muestra patológica antes del tratamiento antibiótico y su remisión al laboratorio se hará siguiendo las normas adecuadas. Las técnicas rápidas comercializadas pueden ser de gran ayuda diagnóstica.
El diagnóstico microbiológico persigue descartar una etiología específica, conocer la etiología del proceso y obtener una información global que actualmente es escasa, así como disponer de la sensibilidad a los antimicrobianos. Estos datos serán de utilidad para decidir el tratamiento, para cambiarlo en caso de fracaso del tratamiento empírico y para fijar terapias empíricas en general.
Manejo Terapéutico de la Infección Odontogénica
La infección odontogénica debe ser abordada desde tres ámbitos terapéuticos que son complementarios entre sí. El tratamiento etiológico odontológico, que frecuentemente incluirá actuaciones quirúrgicas de mayor o menor envergadura las cuales pueden requerir distintos niveles de pericia profesional; el tratamiento sistémico de soporte, que abarca un amplio espectro desde el manejo sintomático del dolor al control de la inflamación pasando por medidas físicas, hidratación, control de la temperatura, equilibrio de la glucemia, etc. Por último, salvo en contadísimas situaciones excepcionales, debe ser aplicado un tratamiento antimicrobiano con criterios de racionalidad y eficiencia.
De manera general, el tratamiento antimicrobiano debería indicarse siempre que el proceso lleve asociada una clínica evidente de la actuación de un agente infeccioso.
El tratamiento con antimicrobianos de las infecciones odontogénicas tiene por objetivo evitar la extensión local y la contigüidad de la infección, reducir el inóculo bacteriano en el foco infeccioso y prevenir las complicaciones derivadas de la diseminación hematógena.
El tratamiento antimicrobiano no es la única terapia frente a la infección odontogénica, ya que en muchos casos la administración exclusiva de antibióticos no es suficiente para erradicar dicha infección.
Dependiendo de las características del proceso y del paciente, el tratamiento óptimo de una determinada infección podría requerir antimicrobianos sistémicos o locales, tratamiento odontológico o cirugía, o bien la combinacion de varios de ellos.
Situaciones que Indican Tratamiento Antimicrobiano
No todas las infecciones odontogénicas requieren tratamiento antimicrobiano. En algunas ocasiones también es necesaria la cirugía y en otras el desbridamiento, la irrigación y/o el drenaje.
Infecciones Endodóncicas de Origen Pulpar
En algunas situaciones agudas el tratamiento de conductos puede ser completado con antibióticos sistémicos así como con analgésicos-antiinflamatorios. La utilización de antibióticos también estaría indicada en aquellos casos en que el paciente esté inmunodeprimido y requiera profilaxis.
Gingivitis Crónica y Gingivitis Ulcerativa Necrosante (GUN)
En líneas generales, el tratamiento de la gingivitis leve no comprende la utilización de antibióticos sistémicos. Requiere un tratamiento local que elimine la placa y desinfecte los surcos gingivales.
Como medidas útiles se incluyen el enjuague con clorhexidina, el cepillado con una mezcla de bicarbonato sódico y agua oxigenada, y/o enjuagues frecuentes con agua y sal.
Como excepción, en la GUN sí sería recomendable el tratamiento antibiótico sistémico. Igualmente en la gingivitis estreptocócica, causada por el estreptococo beta-hemolítico del grupo A (Streptococcus pyogenes) y que se presenta como complicación de una faringoamigdalitis estreptocócica aguda, en la que se deben utilizar antibióticos activos frente a este microorganismo.
En el caso de la GUN, aparte del tratamiento antibiótico, es recomendable el desbridamiento con irrigación abundante.
La aplicación tópica de enjuagues bucales con clorhexidina o suero salino resulta eficaz para controlar el dolor y la ulceración en este proceso.
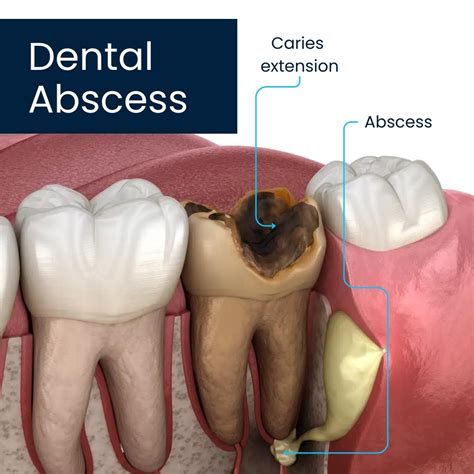
Absceso Periapical
Es una indicación clara de desbridamiento y drenaje quirúrgico.
Consideraciones Adicionales
Es importante recordar que la diabetes es una patología sistémica que afecta a millones de personas en todo el mundo. Las infecciones orales tienden a ser más graves en los pacientes con diabetes que en los que no padecen esta enfermedad.
Los diabéticos pueden experimentar una disminución del flujo de saliva o una sensación de ardor en la boca o lengua, lo que ocasiona que tengan una mayor incidencia de caries.
Según estudios recientes, la relación entre la enfermedad de las encías y la diabetes es bidireccional. Por una parte, debido a la menor resistencia y a un proceso de curación más largo, la enfermedad de las encías parece ser más frecuente y más grave en las personas con diabetes.
Como la diabetes afecta al sistema inmune, se puede ser más propenso a desarrollar infecciones por hongos. Los síntomas incluyen úlceras dolorosas y dificultad para tragar.
Si se va a someter a una cirugía bucal de envergadura, el dentista podrá recetarle antibióticos para minimizar el riesgo de infección. No fumar. Realizar controles periódicos en la consulta del dentista.
En los casos en que el/la paciente con diabetes lleve prótesis dental, es importante que ésta esté perfectamente ajustada, para evitar llagas, roces, abcesos, etc. Inspeccionar asiduamente el estado de la boca. Prestar mucha atención a las molestias que puedan surgir, sangrado en el cepillado, flemones o inflamaciones que aparezcan de repente, llagas, etc.
En caso de realizar tratamientos quirúrgicos o periodontales de urgencia.
tags: #antibioticos #para #diabeticos #en #odontologia