La arquitectura y la estabilidad de los tejidos periimplantarios juegan un papel crucial en el éxito estético de las restauraciones implanto-soportadas. Un tratamiento implantológico exitoso comprende tanto la supervivencia a largo plazo del conjunto implante-prótesis como la obtención de un aspecto natural en la restauración y los tejidos blandos circundantes.
Este artículo revisa y debate los conocimientos actuales sobre los tejidos interproximales alrededor de los implantes dentales, ilustrando el tratamiento de casos estéticamente exigentes mediante la implantación inmediata y la provisionalización, denominada sustitución dentaria inmediata, con un seguimiento a medio y largo plazo.
Cuando se intenta restaurar dientes adyacentes con implantes, aumenta la complejidad clínica. Los factores específicos del paciente, la altura del hueso crestal, el fenotipo de los tejidos duros y blandos y factores extrínsecos, como el abordaje quirúrgico elegido, la posición tridimensional del implante y el diseño protético, influyen en el resultado del tratamiento.
Clínicamente, la pérdida de tejidos vestibulares e interproximales tras la exodoncia está bien documentada, y su impacto en la estética ha sido observado en múltiples estudios. Aparte de la evidente pérdida volumétrica debida a la remodelación del hueso alveolar, es de vital importancia comprender la dinámica del aparato de inserción supracrestal interproximal.
Es importante señalar que la anatomía del surco depende de la anatomía de los dientes y del soporte tisular proporcionado, y es altamente sensible a la agresión quirúrgica. Desde el punto de vista del diagnóstico, hay que realizar una evaluación adecuada de la altura del hueso crestal, la relación del diente fracasado con el hueso alveolar circundante, el fenotipo gingival y la posición relativa del diente, ya que todos ellos han sido descritos como factores intrínsecos del paciente que pueden modificar los resultados estéticos y biológicos del implante.
Factores Clave en el Tratamiento Implantológico
Los factores relacionados con el operador, como el abordaje quirúrgico, el injerto de hueso o tejido blando, el diámetro del implante y la distancia respecto a los dientes adyacentes o a los implantes, el diseño de la restauración, el material del pilar y el momento de colocación del implante en relación con la extracción son cruciales.
- Abordaje quirúrgico
- Injerto de hueso o tejido blando
- Diámetro del implante
- Diseño de la restauración
- Material del pilar
- Momento de colocación del implante
Aunque se han propuesto diversos procedimientos de aumento de tejidos blandos y duros para corregir la pérdida de tejido proximal, parecen ser sensibles a la técnica y poco predecibles. Sin embargo, la literatura sobre el tema es escasa.
La provisionalización inmediata de un implante colocado en un alvéolo posextracción, mediante una restauración provisional o un pilar de cicatrización personalizado que siga los principios actuales para el diseño del componente transmucoso de la restauración del implante, puede ayudar a la manipulación temprana de los tejidos blandos periimplantarios y a minimizar su colapso.

❗️Implante Dental Post extracción o ➡️ INMEDIATOS: 6 tips fundamentales - [Aprende Implantología]
Casos Clínicos Ilustrativos
A continuación, se presentan dos casos clínicos que ilustran el tratamiento interdisciplinario de casos estéticamente complejos que afectaban a dientes adyacentes fracasados en la zona estética, utilizando las técnicas de implantación inmediata y provisionalización simultánea.
Caso 1
Una mujer caucásica de 45 años, no fumadora, fue remitida para la mejora de la estética y la función de las coronas existentes en ambos incisivos centrales y en el incisivo lateral derecho. Tras la retirada de las coronas existentes, el pronóstico del incisivo lateral derecho y del incisivo central izquierdo se clasificó como pobre debido a la falta de estructura dentaria sana y, por tanto, se recomendó a la paciente realizar la extracción y una IIP. Inicialmente, se planificó una ITR para el incisivo lateral derecho y el incisivo central izquierdo. Para el incisivo central derecho se planificó un retratamiento endodóntico con reconstrucción, un alargamiento coronario y una corona de recubrimiento completo.
Se siguieron los siguientes criterios: presencia de 4 a 5 mm de hueso apical para lograr una estabilidad primaria del implante en torno a los 35 N/cm que permitiera colocar de forma predecible una restauración provisional sin carga oclusal exitosa, un mínimo de 1,5 a 2 mm entre el implante y la pared vestibular en un corte sagital, un mínimo de 1 mm de hueso palatino y una relación espacial orientada hacia la prótesis.
Tras la administración de anestesia local, se realizó una incisión semilunar y se despegó un colgajo mínimamente invasivo en la cara vestibular del incisivo lateral derecho para garantizar una eliminación del tejido de granulación y una detoxificación óptima en la lesión apical. Se extrajeron los dientes, se desbridaron cuidadosamente los alvéolos y se revaluó su arquitectura; las subsiguientes osteotomías para los implantes siguieron la secuencia de fresado recomendada por el fabricante.
En el espacio vestibular del incisivo central izquierdo se injertó matriz ósea bovina desmineralizada (DBBM) particulada. En cambio, se realizó una regeneración ósea guiada (GBR) en el incisivo lateral derecho, que presentaba el defecto periapical, utilizando el mismo xenoinjerto y una membrana de colágeno. Tras la IIP y el aumento óseo, se preparó un túnel de espesor parcial, para un abordaje bilaminar, para crear un lecho receptor en la encía vestibular posextracción para alojar un injerto de tejido conectivo subepitelial (SCTG), que se había extraído previamente de la tuberosidad maxilar derecha de la paciente. Los SCTG fueron insertados en el túnel preparado y fijados con suturas no reabsorbibles. Por último, se atornillaron las restauraciones provisionales sobre los implantes, ajustándolas para eliminar todos los contactos en patrones tanto céntricos como excéntricos.
Dos meses después de la intervención, la paciente presentó una fractura horizontal no restaurable en el incisivo central derecho. Se planificó una rehabilitación mediante implante unitario en esta zona, después de que la paciente rechazara la opción de una prótesis parcial fija implanto-soportada que incluyera los implantes adyacentes colocados previamente y un póntico en el incisivo central, en proceso de fracaso en ese momento.
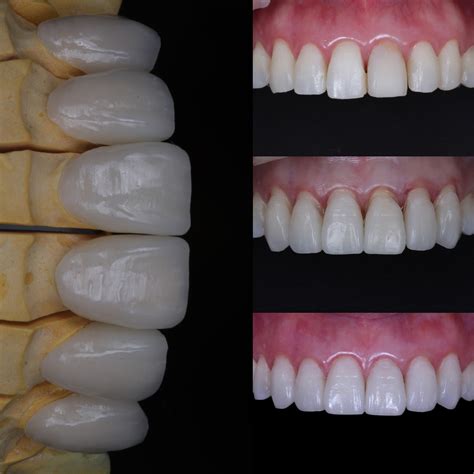
Tres meses más tarde, se retiró la corona provisional del implante 1.1 y se modificó su contorno crítico para inducir la migración apical del margen gingival y conseguir simetría en los zenits de los incisivos centrales. Tras dos meses adicionales para la estabilización de los tejidos, se tomó una impresión a nivel de implante utilizando pilares de impresión individualizados con cubeta fenestrada para intentar obtener la máxima precisión en la reproducción de los tejidos blandos alrededor de la restauración provisional en el modelo maestro y, por tanto, favorecer una forma adecuada de las futuras coronas de óxido de zirconio.
Se colocaron combinaciones de pilares/coronas de zirconio definitivas, con cerámica feldespática vestibular sobre pilares de 3 mm, y se apretaron los tornillos de los pilares siguiendo las recomendaciones del fabricante.
Caso 2
Una mujer caucásica de 32 años, fumadora leve, fue remitida para la reposición de los dos incisivos centrales superiores debido a un traumatismo orofacial sufrido durante la infancia, tras repetidos fracasos de tratamiento y retratamiento endodóntico y fracturas horizontales que llevaron a diagnosticar ambos dientes como no restaurables. Tras debatir diferentes opciones terapéuticas, la paciente eligió restauraciones unitarias implanto-soportadas como opción de tratamiento.
Tras un análisis minucioso de la arquitectura alveolar y los tejidos blandos periodontales, mediante sondaje óseo (sondaje transurcular) y análisis radiográfico, se planificó la ITR en ambos incisivos centrales, de forma secuenciada. Antes de la colocación de los implantes, se realizó la preparación y provisionalización de los dientes basándose en un análisis facial. Los provisionales permitieron obtener simetría de los márgenes gingivales y modificar la morfología de sus zenits.
Se combinaron los escaneados extraorales e intraorales en un software CAD de diseño dental para el diseño de las futuras restauraciones predeterminadas. Posteriormente, el archivo STL del diseño de diagnóstico y un STL adicional de la situación intraoral de la paciente antes del tratamiento fueron superpuestos al archivo DICOM obtenido del CBCT en un software de planificación implantológica donde se planificó la posición ideal del implante basándose en los principios de posicionamiento descritos anteriormente; a continuación, se fabricó una férula de cirugía guiada mediante ingeniería inversa basada en la posición del implante del incisivo central derecho.

Tratamiento Periodontal Quirúrgico: Conceptos y Consideraciones
El tratamiento global de pacientes con enfermedad periodontal se divide en tres fases diferentes, que con frecuencia se superponen. La fase de terapia causal inicial va dirigida a controlar las caries y la gingivitis y tiene como objetivo detener la progresión de la destrucción de los tejidos periodontales. El raspado y alisado radicular es, en la mayoría de los casos, junto con instrucciones de higiene oral, el arma terapéutica utilizada.
Tras la fase inicial de tratamiento se sigue la fase correctiva, dirigida a establecer la función y la estética. Tras la fase inicial y correctiva, los pacientes pasan a una fase de soporte periodontal o de mantenimiento caracterizada por la adopción de medidas destinadas a prevenir la recidiva de la caries y de la enfermedad periodontal. Como la mayoría de las formas de enfermedad periodontal son trastornos relacionados con la placa bacteriana, el tratamiento periodontal quirúrgico está considerado como un auxiliar del tratamiento periodontal causal inicial.
En general, el tiempo transcurrido entre la terminación de la fase terapéutica relacionada con la causa y la reevaluación periodontal varía, según la literatura, entre 1 y 6 meses. Éste es un régimen ventajoso. Una de las ventajas es que la eliminación del cálculo y de la placa bacteriana ha de eliminar o reducir de forma destacada el infiltrado celular inflamatorio en la encía (edema, hiperemia, baja consistencia de tejidos), hecho que posibilita la evaluación de los contornos gingivales y de la profundidad de bolsa "real". Además, la reducción de la inflamación gingival hace que los tejidos blandos sean más fibrosos y por ende más finos, lo cual facilita su manejo quirúrgico.
Las técnicas periodontales quirúrgicas deben evaluarse sobre la base de su potencial para facilitar la eliminación de los depósitos subgingivales, bien como facilitar el autocontrol de la placa y así mejorar la preservación a largo plazo del periodonto.
Objetivos del Tratamiento Periodontal Quirúrgico
Tradicionalmente uno de los principales objetivos del tratamiento periodontal era la eliminación de la bolsa periodontal, formada a consecuencia de la inflamación gingival y migración de la adherencia epitelial. Tras la eliminación del componente inflamatorio provocado por la placa, lo que ocurría era la eliminación quirúrgica de la bolsa, un procedimiento que cumplía con dos propósitos: la reducción de la profundidad de bolsa o supresión de la bolsa y el aumento del acceso a la superficie radicular, de manera que se eliminen los factores irritativos y que proporcionen una anatomía adecuada a los autocuidados de higiene oral tras el período de cicatrización.
Existen algunos estudios publicados en la literatura que, basados en el conocimiento actual de la biología del periodonto, en la patogenia de la enfermedad periodontal y en la cicatrización de los tejidos periodontales, nos ayudan a comprender el papel que desempeña la cirugía periodontal en la preservación de los dientes.
En relación con la variable clínica profundidad de bolsa (distancia desde el margen gingival hasta la base de la bolsa gingival, medida con una sonda periodontal graduada), hoy día se sabe que ésta sólo rara vez corresponde a la "verdadera" profundidad de bolsa.

Regeneración Periodontal en la Práctica Clínica
Siempre se ha considerado que el objetivo ideal de la terapia periodontal es la regeneración o restitución de los tejidos de soporte perdidos. La intención es ofrecer una perspectiva general y actualizada de la regeneración periodontal que permita al clínico situarla dentro de la estrategia de tratamiento oral global.
La regeneración periodontal es una opción en la estrategia del tratamiento periodontal, pero no debemos olvidar que su significado es la reconstrucción de los tejidos perdidos por la enfermedad, por lo tanto, para poder aplicar este tratamiento es imprescindible un control previo de la causa y de la patogénia del proceso destructivo con el fin de obtener una situación clínica más favorable para que los tejidos del periodonto ejerciten su capacidad de regenerarse.
Buena parte de los conocimientos que actualmente tenemos sobre la capacidad de regeneración de los tejidos periodontales provienen de estudios realizados sobre la curación de la herida periodontal.

Alargamiento de Corona Quirúrgico: Un Caso Clínico
La estética ha cobrado gran importancia en los tratamientos dentales en los últimos años y los pacientes tienen altas expectativas al respecto. El alargamiento de corona quirúrgico permite aumentar la longitud coronaria supracrestal y reestablecer el espesor biológico para balancear la necesidad estética y restaurativa con salud periodontal.
Se presenta el caso de una paciente femenina que presenta erupción pasiva retardada. Es referida por el Departamento de Prótesis para realizar alargamiento de corona para rehabilitación protésica.
El alargamiento de corona permite la preparación de los tejidos obteniendo estabilidad fisiológica y estética, logrando el acceso a márgenes protésicos; manteniendo así, una adecuada unidad protésico-periodontal.
tags: #arquitectura #positiva #periodoncia