La azitromicina es un antibiótico azálido relacionado estructuralmente con la eritromicina, que ha demostrado actividad contra bacterias asociadas al desarrollo de la periodontitis. En odontología, este antibiótico se utiliza tanto para el tratamiento de infecciones como para la profilaxis en procedimientos como la colocación de implantes dentales.
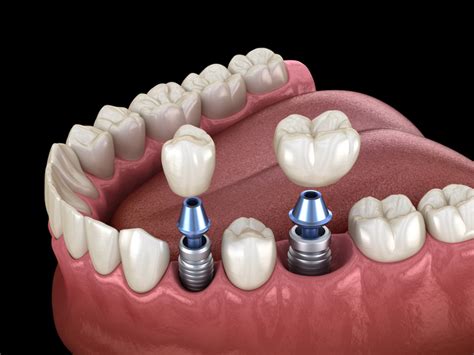
Implantes Dentales y Riesgo de Infección
Los implantes dentales son un tratamiento con un alto porcentaje de éxito. Sin embargo, existe una pequeña proporción de implantes que fallan, generalmente cuando la mandíbula no integra correctamente el implante. Para reducir la posibilidad de infección, se receta muchas veces amoxicilina, un antibiótico de la familia de las penicilinas, antes y después de la cirugía de implante.
Es importante destacar que una información adicional revelada por un estudio es que, tras realizarse las pruebas correspondientes, el 90% de las personas que dicen que tienen alergias a la penicilina en realidad no la tienen.
En una muestra estudiada, los implantes dentales fallaron en el 17,1% de los pacientes que no recibieron antibióticos. En contraste, en el grupo que sí recibió antibióticos, solo el 8,4% de los implantes dentales fallaron.
Estudio sobre Azitromicina y Periodontitis Crónica
Se realizó un estudio con el objetivo fundamental de evaluar la eficacia de la administración sistémica de azitromicina como complemento a la terapia mecánica convencional en un grupo de pacientes con periodontitis crónica.
El diseño del estudio fue prospectivo, controlado, randomizado y doble ciego. La muestra total correspondió a 19 pacientes con diagnóstico clínico de periodontitis crónica. Se realizaron mediciones clínicas para estudiar los siguientes parámetros: lndice Gingival de Loe y Silness, lndice de Placa de Silness y Loe, presencia de sangramiento al sondaje, profundidad de los sacos y niveles de inserción relativa en los días 0,30 y 60.
El total de pacientes, se distribuyó al azar, de manera que 10 pacientes recibieron azitromicina (500mg cada 24 horas durante 3 días) y 9 recibieron el placebo. Todos los pacientes que participaron recibieron al inicio del tratamiento una higienización supragingival de toda la boca mediante ultrasonido, luego se tomaron impresiones del maxilar que correspondía según la ubicación de las piezas dentarias seleccionadas para la confección de las canaletas de acrílico que sirvieron de punto de referencia fijo para las mediciones de los niveles de inserción y profundidades de sacos.
De los dientes seleccionados en el mismo maxilar, 2 fueron tratadas mediante raspado y pulido radicular, junto a sus vecinas inmediatas, mientras que las 2 remanentes permanecieron como control.
Así se conformaron los 4 grupos de tratamiento: azitromicina, azitromicina + raspado y pulido radicular, placebo y placebo + raspado y pulido radicular. Todos los pacientes fueron controlados en los días 0,30 y 60, siendo el día 0 el momento en que se efectuaron las mediciones de los parámetros clínicos mencionados, y luego se evaluaron a los 30 y 60 días.
A los 30 días de control, la azitromicina redujo significativamente los niveles de inflamación periodontal y la profundidad de los sacos, en comparación con los valores basales, y asociada al raspado y pulido radicular mejoró significativamente los niveles de inserción, aunque la comparación entre los tratamientos demostró una superioridad del antibiótico sólo en el parámetro lndice Gingival.
Los resultados obtenidos en una muestra de 19 pacientes, que fueron controlados a los 30 días sugieren que la azitromicina asociada a raspado y pulido radicular puede constituir una alternativa interesante a otros antibióticos que se emplean en el tratamiento de algunas formas de periodontitis.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Consideraciones sobre el Uso de Antibióticos en Odontología
Es importante destacar que no toda intervención odontológica requiere una profilaxis antibiótica sistemática. La gran disparidad de recomendaciones en guías y protocolos demuestra la falta de consenso en este campo. No está claro si los daños potenciales y los costes de la administración de antibióticos superan cualquier efecto beneficioso.
La cavidad bucal forma un complejo ecosistema compuesto por más de 500 especies bacterianas. Es indispensable la anamnesis y exploración de cada proceso odontogénico, así como identificar los antecedentes previos que puedan modificar nuestra conducta terapéutica y profiláctica.
La prevalencia de infección odontogénica es muy elevada en adultos: hasta un 90% presenta caries, un 50% gingivitis y un 30% periodontitis. Las infecciones odontogénicas incluyen la caries, la pulpitis, el absceso periapical, la gingivitis, la periodontitis, la pericoronitis, la coronaritis, la osteítis y la infección de los espacios aponeuróticos. Los antibióticos utilizados como tratamiento o profilaxis para procesos odontológicos cada vez son más frecuentes, suponiendo un 10% del total de las prescripciones.
Acudir a la consulta de odontología no ha de suponer necesariamente la indicación sistemática de un antibiótico, ya que se dispone actualmente de diversas guías para su indicación adecuada. La infecciones odontogénicas son generalmente polimicrobianas.
Muchos microorganismos aislados en estas infecciones no parecen tener ningún papel en su patogenia pero su presencia indica que la pueden facilitar suministrando nutrientes o factores de crecimiento, creando un pH favorable, o ejerciendo efectos antagónicos con otros microorganismos. Una adecuada higiene oral disminuye las infecciones odontogénicas, y especialmente la enfermedad periodontal, que se ha vinculado con el desarrollo de enfermedades cardiovasculares.
Tratamiento de la Infección Odontogénica
La infección odontogénica debe ser abordada desde 3 ámbitos terapéuticos: tratamiento etiológico odontológico que frecuentemente incluirá actuaciones quirúrgicas de mayor o menor envergadura; tratamiento sistémico de soporte, que incluirá manejo del dolor, medidas físicas para el control de la inflamación, hidratación, equilibrio de la glucemia, etc., y tratamiento antibiótico.
En los últimos años ha aumentado el número de microorganismos de la cavidad bucal resistentes a los antibióticos, en parte debido a la mala indicación y al bajo cumplimiento terapéutico de los pacientes por lo que respecta a la dosis y la duración. Especialmente en la periodontitis, los niveles de resistencia son elevados para muchas de las especies productoras de infección odontogénica y, debido a las diferencias nacionales e incluso regionales, es imprescindible conocer cuáles son los gérmenes más frecuentes y cuál es su resistencia a cada antibiótico en nuestro ámbito.
El tratamiento antibiótico de las infecciones odontogénicas tiene como finalidad evitar la extensión local de la infección, reducir el inóculo bacteriano en el foco infeccioso y prevenir las complicaciones derivadas de la diseminación hematógena. La duración del tratamiento suele oscilar entre 5 y10 días, y generalmente se prolonga 3 o 4 días después de la desaparición de las manifestaciones clínicas.
En caso de requerir tratamiento antibiótico, amoxicilina con ácido clavulánico, metronidazol y clindamicina presentan actividad frente a la mayoría de los microorganismos causantes de las infecciones odontogénicas. Las dosis habituales de amoxicilina con ácido clavulánico son de 2.000 mg+125mg/12h o 875mg+125mg/8h para adultos y 40-80mg/kg/día en 3 dosis o 500 mg+125mg/8h para niños.
Profilaxis Antibiótica en Odontología
Los puntos clave que se deben tener en cuenta antes de recomendar profilaxis para una actuación odontológica son los siguientes:
- Una bacteriemia transitoria no ocurre solo tras una extracción dental o cirugía periodontal, sino que también puede ocurrir en el contexto de un simple cepillado bucal o mientras se mastica chicle, y las bacteriemias se relacionan con una mala higiene oral y con la gingivitis, por lo que la prevención debería ir dirigida al control de estos 2 factores.
- El antibiótico utilizado debe ser de fácil administración recomendándose la vía oral y la dosis única siempre que sea posible.
- Según los principios establecidos por Peterson, para indicar la profilaxis con antibiótico debería haber un riesgo de infección superior al 10%.
Dicho límite marcaría el límite del coste-beneficio teniendo en cuenta la probabilidad de infección y los efectos secundarios y la creación de resistencias inherentes a la toma de antibióticos. La cirugía bucal no complicada en general tiene un bajo riesgo de infección, inferior a dicho umbral. Los factores que pueden incrementar dicho riesgo son alargar el tiempo de intervención, si la cirugía es traumática (ostectomía), si ha habido una infección previa, si se coloca un cuerpo extraño o si el paciente presenta algún tipo de trastorno inmunitario.
No toda cirugía conlleva el mismo grado de riesgo de infección. Debemos distinguir entre 3 tipos de cirugía: limpia, limpia contaminada y sucia. Los procedimientos dentales se consideran «limpia contaminada», aunque si hay que intervenir sobre tejido infectado se considerará contaminada.
Antibióticos Recomendados y Dosis
Desde la atención primaria se debe tener en cuenta que en la cavidad bucal existe una gran diversidad de microorganismos implicados en las diferentes infecciones bucofaciales, hecho que, junto a las diferentes características del huésped, debe ser tenido en cuenta a la hora de decidir el tratamiento y su duración.
Es nuestra función como médicos de atención primaria sospechar la EI, siendo necesaria la derivación hospitalaria para diagnóstico definitivo y elección de tratamiento según antibiograma.
Para la profilaxis de la EI el medicamento de elección es la amoxicilina oral en dosis de 2g en adultos y 50mg/kg en niños. En caso de alergia a la penicilina se recomienda clindamicina 600 mg en adultos y 20 mg/kg en niños v.o.
tags: #azitromicina #para #implantes #dentales