La implantología dental es una de las ramas más avanzadas de la odontología, ofreciendo soluciones duraderas para la reposición de dientes perdidos. Sin embargo, uno de los principales desafíos que enfrentan los especialistas y pacientes es la pérdida ósea, una complicación que no solo puede afectar el éxito del implante, sino también la calidad de vida del paciente.
La pérdida ósea se refiere a la reabsorción del hueso maxilar o mandibular, que puede ocurrir después de la extracción de un diente o debido a factores como enfermedades periodontales. Cuando se pierde un diente, el hueso que lo sostenía deja de recibir estímulos mecánicos, lo que resulta en un proceso de reabsorción. Un nivel óseo insuficiente puede dificultar la colocación inicial del implante.
Reabsorción ósea en la mandíbula tras la pérdida de dientes.
Tipos de Hueso Dental
Existen varios tipos de hueso para implantes dentales que se clasifican según su calidad y cantidad. A continuación, se detallan las principales características de los diferentes tipos de hueso para implantes dentales que puede tener una persona:
- Hueso tipo A: Cresta alveolar casi completa.
- Hueso tipo B: Reabsorción mínima de la cresta alveolar.
- Hueso tipo C: Reabsorción completa de la cresta alveolar hasta el arco basal. Este tipo de hueso también se puede describir como una atrofia moderada avanzada.
- Hueso tipo D: Reabsorción insipiente del arco basal. La atrofia intensa se corresponde con el reborde clínico de clase D.
- Hueso tipo E: Reabsorción extrema del arco basal.
Otra clasificación divide el hueso en:
- Hueso tipo 1: Se compone casi exclusivamente de hueso compacto.
- Hueso tipo 2: Hueso compacto ancho rodeado de hueso esponjoso denso.
- Hueso tipo 3: Cortical delgada rodea hueso esponjoso denso.
- Hueso tipo 4: Cortical fina de hueso esponjoso poco denso.
Es importante destacar que la clase A con hueso abundante a menudo se forma pronto tras la extracción dental. Este tipo de hueso abundante permanece durante unos pocos años, aunque su altura interseptal se reduce y la anchura original de la cresta disminuye en más de un 30% en los dos primeros años. Esto ocurre sobre todo a expensas de la cortical vestibular, puesto que es más fina que la bucal, especialmente en el sector anterior.
En el maxilar posterior la reabsorción es máxima (la más rápida en las superficies ósea intrabucales), a lo que se une la expansión del seno maxilar edéntulo. El patrón de reabsorción se produce primero en anchura y posteriormente en altura. La reabsorción ósea a largo plazo puede producir una pérdida completa del reborde residual acompañado de una atrofia del hueso basal.
La regeneración ósea guiada (ROG) es una de las técnicas más utilizadas para recuperar la densidad ósea perdida.
Estabilidad del Implante: Primaria y Secundaria
Uno de los prerequisitos para obtener el éxito de nuestras fijaciones a largo plazo en obtener la mayor estabildad primaria de nuestros implantes es el momento de su colocación además de mantener y aumentar dicha estabilidad. La estabilidad puede ser definida como la capacidad de un implante de soportar cargas de dirección axial, lateral y rotacional. Así, la estabilidad del implante puede ser medida en diferentes direcciones.
Existen dos tipos de estabilidad:
- Estabilidad Primaria: Es determinada por la cantidad y densidad de hueso, la técnica quirúrgica y el diseño de los implantes. Depende de factores relacionados con los implantes (morfología, longitud, diámetro, tipo de superficie o distancia entre espiras), factores relacionados con el proceso quirúrgico (técnica de inserción, congruencia entre el implante y la preparación ósea, anchura de la cortical, etc.) y factores biológicos (calidad y cantidad ósea, presencia de hueso cortical). La estabilidad primaria de un implante se define como la ausencia de movilidad de este en el lecho óseo después de su colocación. Se trata de un proceso mecánico, que depende de las características del hueso donde se ancle. Es el resultado del estrés compresivo generado en el hueso durante la inserción del implante tras el fresado.
- Estabilidad Secundaria: Hace referencia a la estabilidad del implante después del proceso de curación; se determina por la estabilidad primaria y por cualquier ganancia de estabilidad que resulte de la formación de hueso y remodelación de la interfase hueso-implante.
Si la estabilidad primaria es elevada cuando colocamos implantes en hueso denso, es probable que sólo se produzca un modesto incremento de la estabilidad, ya que la mayoría de la superficie del implante está en contacto con el hueso desde el principio. En cambio, en situaciones con baja densidad ósea y poca estabilidad primaria, el proceso de cicatrización puede añadir considerablemente estabilidad secundaria, pero en estos casos, el periodo de cicatrización será más largo.
La estabilidad inmediata del implante es mecánica pura, y va siendo sustituida durante el periodo de osteointegración por una estabilidad biológica. Hay un descenso inicial de esta estabilidad en el periodo inmediato a la cirugía, aumentando progresivamente al desarrollarse el proceso biológico de osteointegración.
La estabilidad se puede medir tras la colocación del implante y en cualquier momento de la cicatrización mediante el análisis de frecuencia de resonancia (AFR). Antes de la aparición del análisis de frecuencia de resonancia (AFR), el test de percusión era el test más común y simple para evaluar la estabilidad del implante: gracias al sonido, se podía saber si tenía una buena o pobre estabilidad, pero este test es muy subjetivo.
La radiografía también es un método útil para evaluar la cantidad de hueso, y en cierta medida la calidad, por lo que también da información válida sobre las condiciones del hueso alrededor del implante.
Cómo se coloca un implante dental
Análisis de Frecuencia de Resonancia (AFR) y el Cociente de Estabilidad del Implante (ISQ)
El análisis de frecuencia de resonancia (AFR) es una técnica para medir la estabilidad del implante, la cual ha sido extensamente utilizada en experimentos e investigaciones clínicas. La técnica mide la frecuencia de resonancia mediante un transductor unido al implante. La frecuencia de resonancia está principalmente determinada por la rigidez del sistema hueso/implante y la distancia desde el transductor hasta el primer contacto con el hueso. La técnica puede de este modo ser usada para medir las variaciones en la estabilidad del implante, más bien para detectar pequeños cambios en el nivel de hueso marginal.
Con este método (AFR), la estabilidad del implante es medida, ya sea por la determinación de la frecuencia de resonancia del complejo hueso-implante o con la lectura de un cociente de estabilidad del implante, que nos da un valor mediante el aparato Osstell.
Factores que influyen en el AFR:
- Rigidez de la interfase hueso/implante.
- Rigidez del propio hueso.
- Rigidez de los componentes del implante.
Este método de evaluación de la estabilidad de los implantes dentales fue descrito por Meredith y cols. como un método no invasivo.
En sus inicios, este método usaba un transductor en forma de L, el cual estaba compuesto por un transductor piezoeléctrico, que se unía al implante mediante un tornillo. Usaba un ordenador personal, un analizador de la respuesta de frecuencia y un software. El transductor es excitado por una corriente eléctrica y vibra en un rango de frecuencias de 5.000 Hz (no hay estabilidad primaria o no integración del implante) a 15.000 Hz (alta estabilidad primaria o rígida integración del implante), mientras que el otro, analiza la respuesta.
Las mediciones es obtenían originalmente en Hz, pero desde que el instrumento OsstellTM está disponible comercialmente, estas medidas se dan en unidades de ISQ (cociente de estabilidad del implante). Según Meredith y colaboradores, la relación entre el ISQ y AFR es casi lineal.
Comprender el significado del ISQ es esencial para manejar el OsstellTM en la práctica diaria. Los valores de ISQ representan la rigidez de la interfase entre el implante y el hueso que le rodea.
La técnica está actualmente disponible mediante el aparato llamado OsstellTM (Integration Diagnostics, Sävedalen, Sweden) y con unidades de ISQ (cociente de estabilidad del implante). Los valores de ISQ van del 1 al 100, representando 100 el mayor grado de estabilidad. Cada transductor está calibrado por su fabricante.
La mayoría de los artículos incluidos en esta revisión miden la estabilidad del implante mediante el Osstell, y los resultado se expresan en valores de ISQ. Comparan los valores de ISQ entre los siguientes grupos de variables:
- Región.
- Tipo de hueso.
- Tipo de implante.
- Anchura del implante.
- Longitud del implante.
Balleri y cols. informaron que una media de ISQ de 72,8con un rango de 62 a 82, significa que el implante tiene una completa osteointegración en el hueso.
Se ha informado que los niveles de ISQ para calificar un implante como completamente integrado, está entre 57 a 82, con una media de 69 después de un año de carga. Se consideran valores de riesgo aquellos inferiores a 55. En estas ocasiones se debe monitorizar la evolución clínica del implante, usar tiempos de osteointegración mayores o extremar las precauciones a la hora de cargar el implante y del diseño de la prótesis.
En un estudio realizado por el Doctor Sennerby y col. en 2008, se concluyó que valores por debajo de 55 para implantes Branemark o 45 para Straumann deben ser considerado como advertencia de fallo del implante.
Si hemos obtenido valores adecuados y la evolución del valor en el periodo de osteointegración es de descenso importante y mantenido, podemos estar ante un fracaso del implante y por tanto es un signo de alarma ante el que se debe actuar precozmente.
El Osstell como una herramienta de diagnóstico para evaluar la estabilidad del implante. El OsstellTM es un aparato que desde hace años existe en odontología. Este aparato esta diseñado específicamente para realizar con toda comodidad un análisis de frecuencia de resonancia de la estabilidad del implante.
Como una herramienta de diagnóstico, el OsstellTM es capaz de discriminar entre implantes clínicamente móviles y estables, por lo que requiere un valor límite entre estos dos parámetros. Basados en este valor límite, la sensibilidad, la especificidad, el valor predictivo positivo y el valor predictivo negativo, han sido medidos por este aparato.
- Sensibilidad: probabilidad de identificar correctamente un implante fracasado, cuando éste está clínicamente móvil.
- Especificidad: probabilidad de identificar correctamente como osteointegrado un implante que está clínicamente estable.
- Valor predictivo positivo y negativo: probabilidad que el diagnóstico mediante el OsstellTM sea correcto.
En el estudio realizado por el Doctor Nedir y cols. encontraron una sensibilidad del 100 % y una especificidad del 97 % para este aparato.
Diferentes modelos de Osstell® han sido desarrollados desde la aparición del primero a finales de los noventa. El primer modelo operaba de forma eléctrica y la conexión del transductor se hacía mediante un cable. Los modelos mas recientes son magnéticos e inalámbricos.
En los aparatos más antiguos, el transductor se unía al implante mediante un tornillo, el cual se atornillaba aproximadamente con un torque de 10 Ncm. Su uso es sencillo.

Osstell ISQ, modelo actual para la medición de la estabilidad del implante.
El OsstellTM Mentor, se lanzó al mercado en 2004 y luego hicieron una serie de mejoras y se modificó el sensor de la sonda, todo ello provocó una mejora significativa respecto a la velocidad de obtener la lectura.
OsstellTM ISQ es el modelo más actual, el cual ha sido mejorado respecto al Mentor. Roscamos en el implante el SmartpegTM manualmente con un adaptador de plástico, con una fuerza de entre 4 y 6 Ncm. La cabeza de este SmartpegTM, magnética, es activada por pulsos magnéticos cuando le acercamos el terminal del aparato, nos indicará con un beep que se puede realizar la medida y nos dará un valor de ISQ.
Normalmente se hacen dos mediciones mínimas. Una desde mesial y otra desde lateral (a 90 grados de la previa). Así obtenemos valores desde distintas posiciones que nos dan una idea real de la estabilidad del implante. Encontraremos en ambas mediciones valores iguales o muy similares, salvo en situaciones desfavorables de calidad ósea o uso de material de injerto, en la que podemos objetivar situaciones de riesgo que de otra manera pasarían desapercibidas.
Es muy importante remarcar que la gran ventaja del procedimiento es que, al no ser nada invasivo, no afecta en absoluto a la estabilidad del implante. Otra ventaja de este procedimiento es que es una técnica útil para decidir si realizar carga inmediata o no, y cuando se realiza, cuando sustituirla por la prótesis definitiva.
Pero también presenta el incoveniente de que para realizar dicha medición la prótesis tiene que ser retirada.
Según un estudio realizado por el doctor Stephen F. Balshi y cols., para realizar una carga inmediata, se debe obtener unos valores de ISQ entre 60 a 65 en el momento de colocación del implante.
Estudio Longitudinal sobre la Movilidad del Implante y la Densidad Ósea
Se realizó un estudio longitudinal prospectivo con un seguimiento a 10 años en el que se incluyeron 151 implantes colocados en 71 pacientes, no fumadores, durante los años 2005 y 2006.
La edad media de los pacientes fue de 53 años, con un máximo de 78 y un mínimo de 22 años. De los 151 implantes colocados inicialmente, completaron el estudio 109. Se incluyeron en la muestra pacientes sin contraindicación absoluta o relativa para colocarse implantes, que no fumaran y que hubieran firmado el consentimiento informado para formar parte del estudio.
Se midieron las estabilidades primaria (en el momento de la cirugía) y secundaria (una vez osteointegrado) en cada implante a través de un valor Periotest® (PTV) y se puntuó la densidad ósea en el momento de la implantación. No se observaron diferencias estadísticamente significativas respecto a la movilidad del implante en el momento de inserción o en la fase protésica y el éxito o fracaso del mismo al año, a los 5 años, o transcurridos 10 años desde su inserción.
La movilidad primaria o secundaria del implante carece de valor pronóstico significativo sobre el éxito del mismo transcurridos 10 años desde su inserción. Por otro lado, la densidad ósea tiene una clara influencia en el éxito del implante a largo plazo.
En relación con el tipo de hueso donde se colocaron los implantes, se encontró que al año de la carga no existían diferencias estadísticamente significativas entre los 4 tipos distintos de densidades óseas y el «éxito» o «fracaso» implantológico. Sin embargo, estas diferencias sí comienzan a ser evidentes conforme pasa el tiempo. A los 5 años de carga de los implantes encontramos que los fracasos implantológicos eran significativamente mayores en los huesos de densidad D1 respecto a los de densidades D2 y D3. Estas diferencias eran aún más evidentes a los 10 años de carga de los implantes, pues encontramos que los fracasos en los huesos de densidad D1 eran significativamente mayores que en el resto de densidades óseas: D2, D3 y D4.
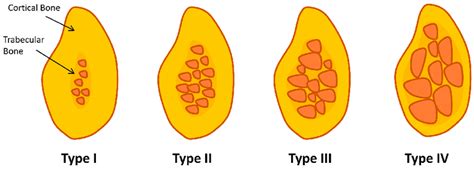
Clasificación de la calidad ósea según Lekholm y Zarb (1985).
Al comparar los valores de las movilidades 1 y 2 con la densidad ósea y el resultado en cuanto a «éxito» o «fracaso» implantológico, observamos que los fracasos implantológicos al año de carga se daban en huesos de densidad D3, los cuales tenían una movilidad 2 significativamente mayor que los huesos de densidades D1 y D2.
A la vista de los resultados podemos decir que, pese a la limitación del bajo tamaño muestral, ya que solo registramos 2 fracasos al año de carga del implante, la movilidad 2 (estabilidad secundaria) influyó en el éxito del implante, siendo significativamente mayor en los huesos de densidad D3 que en los de densidades D1 y D2. Es decir, los fracasos tempranos (al año de carga) se dieron en mayor medida en los huesos de baja densidad ósea y que presentaron mayor movilidad 2 (menor estabilidad secundaria). Estos datos concuerdan con los de He et al., quienes observaron que la mayoría de los fracasos tempranos se daban en huesos de densidades D3 y D4, superando los fracasos del hueso D3 a los del D4.
Por el contrario, a los 5 o 10 años de carga del implante, tanto la movilidad 1 (estabilidad primaria) como la movilidad 2 (estabilidad secundaria), carecían de valor pronóstico significativo sobre su éxito o fracaso. Creemos que esto se debe a que el hueso ha sido capaz de remodelarse y conseguir una buena adaptación a la carga.
Respecto a la densidad ósea, en nuestro estudio encontramos que con el paso del tiempo, los huesos de alta densidad (D1) fracasan con mayor frecuencia, mientras que los de baja densidad (D3 y D4) se normalizan, adquiriendo un mayor porcentaje de éxito. Esto podría deberse a que son huesos mucho más vascularizados, con mayor capacidad defensiva frente a las agresiones externas, con una alta celularidad y un alto potencial de recambio.
Otro trabajo que relaciona la densidad ósea con el éxito de los implantes fue el realizado por He et al., un estudio retrospectivo a 8 años. En este estudio, los factores de riesgo asociados al fracaso dependían del tipo de hueso encontrado.
Pese a las limitaciones del presente estudio, en cuanto al número de implantes colocados en cada tipo de densidad ósea, cabe destacar que es un estudio longitudinal, a largo plazo.