La salud oral es un pilar fundamental para el bienestar general. Una boca sana no solo mejora la calidad de vida, sino que también previene una serie de complicaciones médicas. Entre los diversos problemas que pueden afectar nuestra salud bucal, la candidiasis oral es una de los más comunes y, a menudo, menos considerada. En este artículo, vamos a explicar en detalle qué es la candidiasis oral, cuáles son las causas y soluciones más efectivas para tratar esta afección.
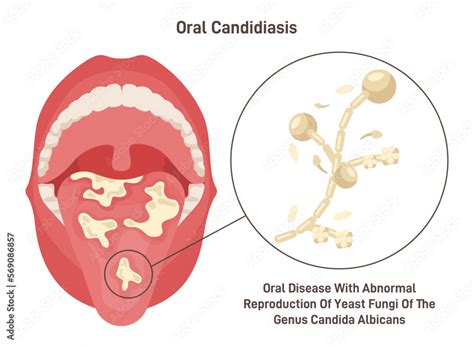
¿Qué es la Candidiasis Oral?
La candidiasis oral, también conocida como candidiasis bucal o muguet, es una infección fúngica que afecta la mucosa de la boca. La candidiasis oral es una infección común de la mucosa bucal provocada por un crecimiento descontrolado del hongo Candida, particularmente Candida albicans. Esta afección no solo afecta a adultos mayores o personas con problemas de salud previos, también puede presentarse en lactantes, adultos sanos en momentos puntuales o en pacientes que reciben ciertos tratamientos médicos. Esta afección es causada por el crecimiento excesivo del hongo Candida albicans, que normalmente está presente en la boca en pequeñas cantidades.
En condiciones normales, la cantidad de Candida se mantiene bajo control gracias al equilibrio natural de microorganismos en la boca y al sistema inmunológico del cuerpo. La boca alberga de forma natural una gran variedad de microorganismos, entre ellos bacterias y hongos, que conviven en equilibrio. Esta proliferación da lugar a lo que conocemos como candidiasis oral.
La Candida albicans es un hongo que parte de nuestra microflora natural o de los microorganismos que comúnmente viven en nuestro cuerpo. El hongo Candida albicans vive fisiológicamente en las mucosas humanas y desempeña un papel decisivo en la digestión de los azúcares. Sin embargo, en algunos casos, el comportamiento de Candida albicans puede cambiar y convertirse en patógeno, atacando las membranas mucosas que suele proteger.
Síntomas de la Candidiasis Oral
La candidiasis oral se presenta con una variedad de síntomas que pueden variar en severidad:
- Manchas blancas: Pequeñas manchas blancas o placas en la lengua, las encías, el interior de las mejillas o el paladar. El signo más típico de esta infección son las manchas blancas, también descritas como placas blanquecinas o cremosas, que se observan en la lengua, el interior de las mejillas, el paladar o incluso en las encías. Estas manchas tienen un aspecto similar al requesón o leche cuajada.
- Enrojecimiento o irritación: Las áreas afectadas pueden volverse rojas o inflamadas.
- Ardor bucal: Otro de los síntomas frecuentes es el ardor bucal. Los pacientes refieren dolor o sensación de quemazón, sobre todo al consumir alimentos muy calientes, ácidos o picantes. Esta irritación también puede dificultar el habla o la deglución, afectando la calidad de vida.
- Alteración del gusto.
- Dolor frecuente en las membranas mucosas, que puede ir desde una molestia leve con sensación de picor hasta un ardor intenso con secreción de sangre.
Es importante señalar que algunos adultos, especialmente aquellos con inmunosupresión o enfermedades crónicas, pueden desarrollar candidiasis sin manifestaciones evidentes. Afortunadamente, reconocer la candidiasis oral es muy sencillo ya que presenta síntomas claros y evidentes desde el inicio, habitualmente no es necesario ningún examen específico para diagnosticar la cándida, sino que basta con una revisión con el médico de cabecera, el dentista o el farmacéutico.
En casos graves, la candidiasis oral puede causar dificultad para tragar o incluso para respirar. En los lactantes, el trastorno suele resolverse en pocos días.
Causas y Factores de Riesgo
El sistema inmunológico desempeña un papel clave en el control del crecimiento de microorganismos como la Candida. También influye la flora oral, ese ecosistema de microorganismos beneficiosos que normalmente mantiene bajo control el desarrollo de hongos. Existen varios factores que pueden contribuir al desarrollo de la candidiasis oral:
- Sistema inmunológico debilitado: Las personas con sistemas inmunitarios comprometidos tienen más riesgo de desarrollar infecciones por hongos. Pacientes con VIH, cáncer, lupus, enfermedades autoinmunes o en tratamiento con quimioterapia tienen un riesgo mucho mayor de desarrollar candidiasis oral de forma frecuente o severa. Una bajada temporal de las defensas inmunitarias. Sufrir de inmunodepresión. En medicina, la palabra «inmunosupresión» indica un debilitamiento del sistema inmunitario y la consiguiente susceptibilidad a las infecciones.
- Uso de antibióticos y esteroides: El uso prolongado o indiscriminado de antibióticos elimina no solo bacterias patógenas sino también las que forman parte de la flora protectora de la boca. Esto deja vía libre al crecimiento excesivo de la Candida. El uso prolongado de antibióticos puede alterar el equilibrio de la flora bacteriana en la boca, favoreciendo el crecimiento de Candida. Los medicamentos son otro posible factor desencadenante, destacando fundamentalmente los antibióticos, los citostáticos, los glucocorticoides, estos últimos sobre todo en forma inhalada, y otros inmunosupresores.
- Diabetes: Los niveles elevados de glucosa en la saliva de las personas con diabetes no controlada pueden favorecer el crecimiento de Candida. Sufrir diabetes mellitus.
- Uso de prótesis dentales: Las dentaduras postizas o aparatos mal ajustados pueden acumular bacterias y hongos, especialmente si no se limpian adecuadamente. Presencia de prótesis dentales, especialmente si no se limpian adecuadamente y si además se utilizan durante la noche sin darle descanso a las mucosas.
- Sequedad bucal (xerostomía): La sequedad bucal (xerostomía), ya sea por causas fisiológicas o por ciertos medicamentos, es otro factor clave. Xerostomía (o boca seca). Las lesiones erosivas de la mucosa oral deben ser tratadas. También se ha de encontrar una solución para eliminar la xerostomía (revisión de la medicación en relación con su efecto reductor de la secreción salival y su posible sustitución previa consulta con el médico de cabecera del paciente, estimulación de la secreción salival).
- Mala alimentación.
- Tabaco. Asimismo, se debe motivar al paciente para que deje de fumar. Evitar fumar y consumir alcohol, puesto que ambos pueden debilitar el sistema inmunológico y aumentar el riesgo de infección.
Condiciones como el uso prolongado de inhaladores con corticoides (frecuente en pacientes asmáticos), el uso de prótesis dentales sin una limpieza adecuada o la sequedad bucal crónica son factores que favorecen notablemente la aparición de esta infección fúngica.
🟢 CANDIDIASIS ORAL: SÍNTOMAS y las CAUSAS DETRÁS de su APARICIÓN
Diagnóstico de la Candidiasis Oral
En general, el odontólogo establece un primer diagnóstico provisional según el cuadro clínico. Para diagnosticar las infecciones que afectan a la cavidad oral y a la región faríngea suele bastar con una inspección; la realización de un frotis rara vez es necesaria. En caso de duda, se puede complementar el diagnóstico visual mediante un cultivo y un examen microscópico. Dentocult CA (Orion Diagnostica, Espoo, Finlandia) es una prueba diagnóstica idónea para consultas.
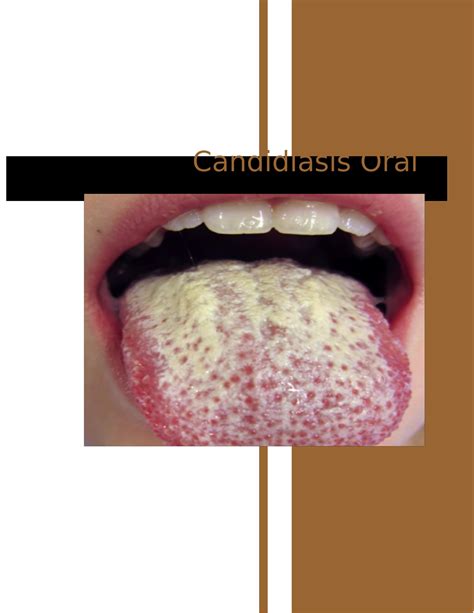
Frotis para la identificación de Candida basada en métodos de cultivo (Dentocult CA Dipslide).
El diagnóstico odontológico precoz no sólo es importante por permitir la detección y el tratamiento de una infección local, es bastante más importante que el odontólogo se aperciba de una posible relación con una enfermedad general, sobre todo en caso de cuadros recidivantes, y que instaure las medidas diagnósticas y terapéuticas que procedan en colaboración con el médico de cabecera o el internista.
La identificación directa bajo el microscopio de elementos fúngicos, como las blastosporas y los pseudomicelios, en una preparación nativa no puede sustituir a la identificación mediante un cultivo. El cultivo se realiza en un medio adecuado (agar Sabouraud glucosado o un agar similar) en el que se cultiva durante 3 a 4 días a 35-37 ºC el material obtenido mediante un asa de platino o un hisopo (alternativa: colutorio bucal). Para el diagnóstico de las distintas especies se utilizan medios de cultivo selectivos. La tipificación mediante el cultivo o la determinación de resistencias sólo es razonable después de fracasar un primer tratamiento con fluconazol e itraconazol.
Diagnóstico Diferencial
En el caso de las formas pseudomembranosas hay que hacer el diagnóstico diferencial con las lesiones de la mucosa caracterizadas por placas blanquecinas. En este caso, el signo decisivo es su separabilidad y eliminabilidad. Esta propiedad permite descartar, por regla general, la leucoplasia, el liquen oral y las mordeduras de las mejillas. También se han de descartar las lesiones tóxicas y las erosiones recubiertas de fibrina. La candidiasis se puede confundir también con depósitos de materia alba.
Las formas eritematosas se han de distinguir sobre todo de la lengua geográfica y la exfoliación circunscrita mucosa. Se han de descartar también la ferropenia y una hipovitaminosis B12. Asimismo hay que hacer el diagnóstico diferencial con eritemas de otra etiología. En pacientes sometidos a radioterapia debe descartarse una radiomucositis. Otro cuadro importante desde el punto de vista del diagnóstico diferencial es la eritroplasia.
Las formas crónicas hiperplásicas se han de distinguir sobre todo de la leucoplasia. Se pueden confundir también con mordeduras y con la leucoplasia pilosa en los pacientes con infección por el VIH.
Tratamiento de la Candidiasis Oral
El tratamiento para la candidiasis oral varía según la edad y la salud general. El propósito del tratamiento es prevenir el crecimiento y propagación del hongo. Para tratar la candidiasis oral de manera efectiva, es fundamental seguir las indicaciones de un profesional dental. El objetivo del tratamiento no es tanto erradicar el germen patógeno como eliminar la infección clínica, lo que se consigue normalmente en un plazo de 1-2 semanas. En lo que se refiere al tratamiento, reviste la misma importancia administrar antimicóticos como erradicar los factores predisponentes. La higiene dental y lingual se ha de adaptar a las circunstancias.
Un tratamiento que consta sólo de una farmacoterapia y que no contempla la identificación previa y la erradicación de los factores predisponentes no hace más que favorecer la aparición de recidivas. En las formas hiperplásicas de las candidiasis están indicadas también medidas quirúrgicas.
El tratamiento habitual incluye antifúngicos tópicos (gel o enjuagues) o en casos más severos antifúngicos orales recetados por el médico. Es necesario acudir al especialista si los síntomas persisten más de dos semanas, si la infección reaparece con frecuencia o si se presentan signos de infección grave como dolor intenso, fiebre o dificultad para tragar.
Opciones de Tratamiento
- Antifúngicos tópicos y sistémicos: Los antifúngicos tópicos, como los enjuagues bucales y geles con nistatina o clotrimazol, se aplican directamente en las áreas afectadas para combatir el hongo. La regla básica consiste en tratar las candidiasis locales no complicadas en pacientes inmunocompetentes con antimicóticos tópicos. En pacientes inmunocomprometidos y/o en infecciones con diseminación sistémica, el tratamiento ha de ser sistémico. Dado que este tipo de tratamiento rebasa las competencias del odontólogo, los medicamentos más utilizados por éste son los de acción tópica. El tratamiento sistémico de las micosis es competencia del dermatólogo o del internista, si bien exige como mínimo una colaboración estrecha entre todos los profesionales implicados.
- Medicamentos recetados por un profesional dental: Es crucial que cualquier tratamiento antifúngico sea recetado y supervisado por un profesional dental para asegurar su efectividad y minimizar los efectos secundarios.
- Antimicóticos poliénicos: De este tipo de antimicóticos forman parte la nistatina, la anfotericina B o la natamicina. En general, el odontólogo utilizará alguno de los medicamentos de este grupo, teniendo presente además la elevada nefrotoxicidad de la anfotericina B. Los polienos interaccionan con el ergosterol de la membrana celular para formar complejos que alteran la estructura de la membrana del hongo. En dicha membrana se forman poros y canales a través de los que se pierden iones potasio, lo que lleva a la muerte celular. La administración de antimicóticos poliénicos en comprimidos tiene efecto terapéutico local en el tubo digestivo, ya que debido a la falta de absorción de estos principios activos no se les considera un tratamiento sistémico. En los casos que cursan con afectación labial (queilitis angular) se utilizan además antimicóticos en crema. La nistatina se dosifica por unidades biológicas. Debido a su menor potencia, se recomienda una dosis diaria de 2-6 ml de suspensión (1 ml = 100.000 U). La posología oral de miconazol para el tratamiento de la candidiasis oral es de 250 mg 4(-6) veces al día.
- Antimicóticos azólicos: En candidiasis orales no tratables mediante medicamentos tópicos, se administran sobre todo azoles, cuya prescripción está reservada a los internistas y a los dermatólogos. Son derivados azólicos el miconazol, ketoconazol, fluconazol, clotrimazol e itraconazol. El efecto fungistático de los azoles se basa en la inhibición enzimática de la biosíntesis del ergosterol, que es un componente importante de la estructura de la membrana celular y de las mitocondrias. Fluconazol se administra habitualmente por vía oral a una dosis de 100 mg/día durante 7-14 días. Como alternativa se puede administrar itraconazol en solución (100 mg 2x/día durante 1 semana o 2 semanas, si procede); itraconazol en cápsulas parece ser menos eficaz. En casos resistentes también está autorizada la administración de voriconazol (400 mg 1x/día) y caspofungina (50 mg/día).
Medidas Adicionales
- Higiene de las prótesis: Se debe informar a los portadores de prótesis de la importancia de extremar las medidas de higiene de su prótesis para evitar las recidivas. Se recomienda sumergir la prótesis en una solución limpiadora, dado que esta medida permite la destrucción fiable de las colonias de Candida. Sin embargo, los colutorios bucales a base de clorhexidina y triclosán no se consideran adecuados para este fin debido a los tiempos de exposición relativamente cortos recomendados por los fabricantes. En casos de queilitis angular hará falta comprobar la dimensión vertical y corregirla, si procede. Se ha de verificar también la superficie de la prótesis que está en contacto con la mucosa con objeto de comprobar su calidad. Si conviene se puede rebasar nuevamente la prótesis y pulir la superficie de contacto.
- Tratamiento quirúrgico: Las candidiasis asociadas a una hiperplasia tisular pueden requerir un tratamiento quirúrgico. De este tipo de candidiasis forman parte las alteraciones hiperplásicas, como el tipo III de Newton, o las lesiones hiperplásicas en la glositis romboidal media. Para ello se utiliza actualmente sobre todo el láser, ya que permite una eliminación nítida del excedente tisular.
Estos medicamentos se administran habitualmente en forma de solución, suspensión, comprimidos para chupar o geles orales y, en caso de afectación de los labios, también en forma de crema. Es importante que la forma farmacéutica utilizada, sea la que sea, permanezca el mayor tiempo posible en la cavidad oral. El tratamiento debe prolongarse al menos 48 h más allá de la desaparición subjetiva y objetiva de los síntomas. Se pueden prescribir además soluciones de clorhexidina para el tratamiento tópico. Constituyen un buen tratamiento complementario a los antimicóticos, dado que, debido a las condiciones ambientales especiales en la cavidad oral (efecto de lavado de la saliva, «efecto limpiador» de la musculatura), éstos alcanzan a menudo sólo concentraciones subterapéuticas en la boca.
Evitar alimentos ricos en azúcar y carbohidratos refinados, ya que Candida se alimenta de estos. Practicar una buena higiene bucal: cepillarse los dientes al menos dos veces al día, usar hilo dental diariamente y enjuagarse la boca con un enjuague bucal antibacteriano. Mientras, para mantener una buena salud bucal y prevenir la candidiasis oral, recomendamos seguir estos consejos: Practicar una buena higiene bucal: cepillarse los dientes al menos dos veces al día, usar hilo dental diariamente y enjuagarse la boca con un enjuague bucal antibacteriano. Evitar el consumo excesivo de azúcares y carbohidratos refinados, ya que estos pueden fomentar el crecimiento de levaduras en la boca y fomentar la candidiasis oral. Mantenerse hidratado, bebiendo suficiente agua durante todo el día.
Prevención de la Candidiasis Oral
Prevenir la candidiasis oral es fundamental para mantener una buena salud bucal y evitar las molestias asociadas a esta infección.
Medidas Preventivas
- Higiene oral adecuada: Mantener una buena higiene oral es esencial. Cepilla tus dientes al menos dos veces al día con un cepillo de cerdas suaves y pasta dental con flúor y usa hilo dental diariamente para eliminar la placa y los restos de alimentos.
- Revisiones dentales regulares: Visitar al dentista regularmente para chequeos y limpiezas profesionales es crucial para prevenir la candidiasis oral.
- Hábitos de vida saludables: Adoptar un estilo de vida saludable puede ayudar a prevenir la candidiasis oral. Esto incluye llevar una dieta equilibrada rica en frutas, verduras y proteínas, limitar el consumo de azúcares y alimentos procesados, evitar el tabaco y reducir la ingesta de alcohol.
- Factores predisponentes: Aparte de la mejora del asiento y de la calidad de la superficie protésica, se consideran factores predisponentes aquellos que favorecen la colonización o la invasión por gérmenes patógenos y afectan la inmunidad del paciente. Las lesiones erosivas de la mucosa oral deben ser tratadas. También se ha de encontrar una solución para eliminar la xerostomía (revisión de la medicación en relación con su efecto reductor de la secreción salival y su posible sustitución previa consulta con el médico de cabecera del paciente, estimulación de la secreción salival). Asimismo, se debe motivar al paciente para que deje de fumar. Se deben detectar y, siempre que sea posible, tratar las enfermedades generales que pudiera padecer el paciente. De este grupo forman parte sobre todo la diabetes mellitus, las hemopatías y otras enfermedades generales graves. En caso de resistencia al tratamiento conviene consultar con el internista y descartar la existencia de enfermedades oncológicas. Se ha de descartar también una infección por el VIH o el SIDA.
Resistencias
C. albicans, el germen causal más importante desde siempre, está mostrando recientemente una falta creciente de sensibilidad frente al antimicótico más utilizado hoy día, el fluconazol. Se han descubierto una variedad de mecanismos de resistencia, como un aumento de la expulsión del medicamento por la célula diana por acción de bombas microbiológicas. En la candidiasis oral, la resistencia también puede deberse a la presencia de patógenos causales distintos a C. albicans.
Profilaxis de la Recidiva
La prevención de la colonización por Candida en la región orofaríngea es extremadamente importante en pacientes inmunodeprimidos, dado que la infección puede diseminarse a partir de una colonización local inicial. Se debería proteger sobre todo a pacientes predispuestos frente a infecciones por contacto. Algunos estudios recientes han mostrado que las lesiones cariosas podrían representar un reservorio preferencial de gérmenes de Candida. De ahí la importancia, desde la perspectiva médica general y odontológica, de eliminar las lesiones de caries especialmente en los pacientes inmunodeprimidos. En este caso no sería suficiente con un tratamiento antimicótico aislado. Otros estudios no confirmaron estos resultados o, como mínimo, cuestionaron el papel de C. albicans en la cariogénesis. La disminución de los mecanismos de defensa predispone a los pacientes inmunodeprimidos a las recidivas, que, no obstante, también pueden ser el resultado de la administración de dosis subterapéuticas, de la elección de un antibiótico erróneo, del incumplimiento de los pacientes o de cambios en el espectro de especies de Candida. Las especies de Candida pueden mostrar resistencias a algunos antibióticos aislados. Otro aspecto importante es que la curación clínica o la desaparición del cuadro clínico no equivale a la eliminación de la flora micótica.
Ya se han mencionado las medidas que implantar para extremar la higiene de la prótesis. Se ha de prestar atención a la limpieza cuidadosa y al recambio periódico del cepillo dental y de otros instrumentos para la higiene dental (cepillos interdentales, limpiador lingual). En estos casos se puede utilizar la clorhexidina como colutorio y también como solución de limpieza para prótesis.