La pulpa dental, también conocida como pulpa dentaria, es el tejido blando localizado en el interior del diente, específicamente en la cavidad pulpar. Este tejido vital, reactivo y dinámico, contiene el nervio, los vasos sanguíneos y el tejido conectivo, siendo fundamental para la salud y vitalidad del diente.
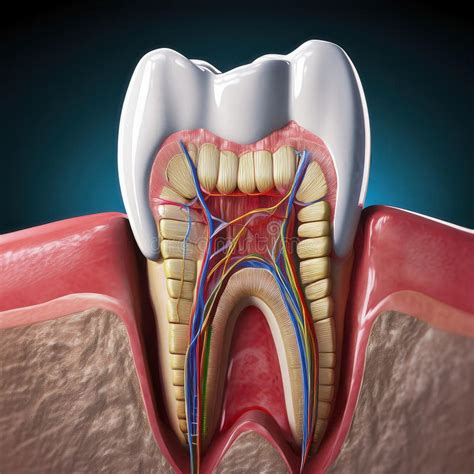
Anatomía de un diente mostrando la pulpa dental
Origen y Desarrollo de la Pulpa Dental
Este tejido se origina de un tejido conectivo mesenquimatoso inmaduro, la papila dental. Una sección vestíbulo-lingual a través de un diente temporal y sus tejidos circundantes aproximadamente a la décima semana de gestación, muestra a la papila dental en la etapa de casquete del desarrollo. Este tejido se encuentra rodeado por el órgano del esmalte y un tejido conectivo fibroso laxo, llamado saco dentario. Estudios experimentales en animales y en embriones humanos han demostrado que la papila dentaria se inicia como una rica red vascular capilar y está sembrada con un creciente número de células de tejido conectivo y fibras.
La papila dental, en la etapa de casquete de la morfogénesis dental, consiste en muchos botones activos de vasos sanguíneos y células indiferenciadas mitóticas. A través de un aún no muy bien comprendido mecanismo, el tejido mesenquimatoso (papila dental) influye en la diferenciación de los tejidos de origen ectodérmico (epitelio interno del esmalte) hacia ameloblastos. El límite entre el epitelio interno del esmalte y los odontoblastos constituye la futura unión amelodentinaria.
El inicio de la maduración de la pulpa coincide con los primeros signos de formación de dentina. Esta maduración involucra la orientación y arreglo específico de aquellos componentes asociados con un tejido pulpar funcional, por ejemplo: células y un medio extracelular compuesto de colágeno y sustancia fundamental. Los vasos sanguíneos y nervios simpáticos asociados también aparecen al principio de la maduración.
Una vez que los odontoblastos aparecen y producen una capa de predentina, la papila dental adyacente se convierte en pulpa dental. Conforme la maduración y proliferación de la pulpa dental continúan, la erupción dentaria y la formación radicular se inician. La vaina epitelial radicular (diafragma epitelial) se mantiene relativamente fija durante el desarrollo y crecimiento de las raíces.
Las células del diafragma epitelial causan la diferenciación de algunas de las células del tejido conectivo subyacente a odontoblastos; Estos formaran la dentina radicular. Conforme los odontoblastos radiculares forman la dentina de la raíz, la continuidad de la vaina radicular se interrumpe por células de tejido conectivo presentes en el saco dentario, esto permite que las células antes mencionadas hagan contacto con la dentina y se diferencien en cementoblastos, que a su vez formarán cemento. Algunas células de la vaina epitelial radicular permanecerán dentro del ligamento periodontal como restos de células epiteliales.
En dientes con dos a tres raíces, el tronco radicular se divide por extensiones en forma de lengüeta del diafragma horizontal, a nivel cervical. Si la vaina epitelial radicular se rompe antes de que la dentina radicular se forme, puede establecerse un contacto directo entre el ligamento periodontal y la pulpa dental. Este canal de comunicación se llama conducto lateral o accesorio.
Mediante codificación genética, la proliferación epitelial cesa y el incremento en la longitud de la raíz se detiene. También, conforme la erupción y formación dental continúan, la parte terminal apical de la raíz (así como todo el espacio pulpar) se estrecha debido a la aposición de dentina. Así como continúan la proliferación, histodiferenciación y morfodiferenciación de la pulpa temporal, el diente permanente sucesor y sus estructuras circundantes surgen en la porción lingual de su predecesor. Las estructuras del diente permanente se desarrollan con patrones similares durante su iniciación y maduración.
Debido a que la reabsorción radicular comienza poco después de que se han formado las raíces del diente temporal, los cambios con la edad ocurren más rápido en las pulpas primarias que en las permanentes. La principal diferencia en las pulpas deciduas está en la cantidad de sus fibras nerviosas.
Componentes Celulares de la Pulpa Dental
La Pulpa es un sistema de tejido conjuntivo laxo formado por células, sustancia fundamental y fibras. Las células fabrican una matriz fundamental que después actúa como base y precursor del complejo fibroso, el principal y relativamente estable producto final del sistema.
Entre los principales tipos de células presentes en la pulpa dental, destacan:
- Odontoblastos: Células pulpares muy diferenciadas, esenciales para la formación de dentina.
- Fibroblastos: Células que sintetizan y mantienen la matriz extracelular, cruciales en la curación de heridas.
- Células Madre: Con capacidad de autorenovarse y diferenciarse en distintas estirpes celulares.
El fibroblasto es un tipo de célula que sintetiza y mantiene la matriz extracelular del tejido de muchos animales. Estas células proporcionan una estructura en forma de entramado (estroma) a muy diversos tejidos y juegan un papel crucial en la curación de heridas, siendo las células más comunes del tejido conectivo. Se derivan de células primitivas mesenquimales y pluripotenciales. El fibroblasto sintetiza colágeno y mucopolisacáridos de la sustancia amorfa. Migra y prolifera durante la cicatrización de heridas. Cuando el fibroblasto disminuye su actividad se lo denomina fibrocito, el cual no puede dividirse. La restitución del tejido conectivo se efectúa mediante el crecimiento de fibroblastos jóvenes. Los fibrocitos son fusiformes con pocas prolongaciones, núcleo pequeño, alargado y más denso que el de los fibroblastos.
El Odontoblasto es una célula pulpar muy diferenciada. Su estudio se ve limitado por la dificultad en la obtención de cultivos celulares viables.
¿Es posible regenerar la pulpa dental mediante el trasplante de Células Estromales Mesenquimales?.
Funciones de la Pulpa Dental
La función principal de la pulpa dental es proporcionar vitalidad al diente. Su pérdida tras un tratamiento endodóntico no significa que el diente se pierda. Otra de sus funciones es iniciar la formación del diente. La inflamación dolorosa de la pulpa produce una afección conocida como pulpitis dental. La principal causa de pulpitis es la presencia de caries dental.
Células Madre en la Pulpa Dental
Las células madre están consideradas como uno de los futuros más prometedores de la Medicina. Actualmente se están desarrollando investigaciones para su estudio y para determinar sus posibles aplicaciones. Las células madre tienen capacidad para autorenovarse, ser clonogénicas y diferenciarse en distintas estirpes celulares, teniendo la capacidad osteo/odontogénica, adipogénica y neurogénica. Las aplicaciones de las células madre en el campo odontológico se encuentran en una fase de estudio prometedora.
Hay múltiples formas de clasificación de las C.M.:
- Según el origen:
- Origen embrionario: Poseen la capacidad de diferenciarse en cualquier tipo de célula (totipotentes).
- Origen adulto: También son denominadas células madre postnatales. Son multipotentes y su potencial de diferenciación queda restringido a la capa embrionaria de la que procedan.
- Según el tejido sobre el que asientan.
- Según el potencial de diferenciación:
- C.M. totipotentes: Capaces de originar un embrión y un individuo completo.
- C.M. pluripotentes: Capaces de desarrollar los 200 tejidos de un ser humano pero no el tejido extraembrionario.
- C.M. multipotentes: Pueden originar un subconjunto de tipos celulares.
- C.M. oligopotentes: Pueden desarrollar un conjunto de tipos de celulares, pero mucho más reducido.
- C.M. unipotentes.
Existen diversos tipos de células madre de origen dental:
- Células madre de la pulpa (Dental Pulp Stem Cells (DPSC)): Fueron las primeras células madre dentarias que se aislaron. La producción de DPSC es muy pequeña (1 por 100 de todas las células) y según aumenta la edad del individuo, la disponibilidad de estas células se ve reducida.
- Células madre del ligamento periodontal (Periodontal Ligament Stem Cells (PDLSC)): Varios estudios afirman que el ligamento periodontal tiene poblaciones de células que pueden diferenciarse tanto hacia cementoblastos como hacia osteoblastos.
- Células madre de dientes temporales exfoliados (Stem cells from Human Exfoliated Deciduous teeth (SHED)): Se han aislado células de la pulpa remanente de los dientes deciduos exfoliados, denominadas SHED. Conservadas, las SHED se consideran una importante fuente de células madre de fácil obtención.
- Células madre del folículo dental (Dental Follicle Precursor Cells (DFPC)): El folículo dental es un tejido ectomesenquimal que rodea el órgano del esmalte y la papila dental del germen del diente permanente en formación. Este tejido contiene C.M., que son las que acabarán formando el periodonto, constituido por cemento, ligamento, hueso alveolar y encía.
Aplicaciones Clínicas en Odontología
La ingeniería tisular basada en C.M.D tiene un futuro prometedor dentro de las ciencias sanitarias. Se han descrito evidencias en las que células madre de tejido no neural pueden ser capaces de diferenciarse en células neurales. Las células madre de la pulpa son capaces de producir factores neurotróficos e incluso rescatar motoneuronas después de una lesión de la médula espinal. Por tanto, podrían ser un recurso importante para reparar lesiones de tejidos dentarios, inducir regeneración ósea y posiblemente tratar lesiones del tejido nervioso o incluso enfermedades degenerativas.
Entre las aplicaciones clínicas más destacadas, se encuentran:
- Cirugía (regeneración e implantología): Regeneración de estructura dentinaria.
- Endodoncia (apicogénesis y apicoformación): Reemplazo de pulpa inflamada o necrótica por tejido funcionalmente competente.
Aplicaciones de células madre en odontología
Investigación Actual y Obtención de C.M.D.
Actualmente en España nos regimos bajo la legislación aprobada por la Unión Europea. En 2001, el Programa Marco de Investigación aporta 50.000 millones de euros para investigaciones en el periodo comprendido entre 2007-2013. En EE.UU. Se han realizado diversos estudios destinados a conseguir el aislamiento, caracterización y diferenciación celular de C.M.D. procedentes de dientes deciduos exfoliados, supernumerarios, terceros molares o dientes extraídos por razones ortodóncicas que demuestran que las DPSC:
- Se pueden aislar mediante métodos de cultivo celular para obtener colonias clonogénicas, obteniendo una morfología característica de las C.M. post-natales (semejantes a fibroblastos, alargadas y aplanadas, ubicadas en estas colonias).
- Poseen marcadores de membrana específicos de células progenitoras mesenquimales: STRO-1 y CD-44.
Consideraciones Éticas
Es importante conocer tanto los beneficios como los riesgos que aporta la investigación sobre C.M. Su empleo puede convertirse en una práctica diaria en un futuro próximo. En cuanto a cuestiones éticas, los principales problemas que encuentra la investigación de células madre son:
- Ante estas situaciones, existen implicaciones de carácter ético, moral y religioso que se oponen a la investigación con células madre, si bien los sectores más radicales parecen escandalizarse en menor medida con aquellas de tipo adulto.
| Tipo de Célula Madre Dental | Abreviatura | Características In Vitro | Características In Vivo |
|---|---|---|---|
| Células Madre de la Pulpa Dental | DPSC | Alta proliferación, multipotencialidad | Reparación de infarto de miocardio |
| Células Madre del Ligamento Periodontal | PDLSC | Diferenciación hacia cementoblastos y osteoblastos | Regeneración de tejido periodontal |
| Células Madre de Dientes Temporales Exfoliados | SHED | Mayor velocidad de proliferación y especialización | Reparación de defectos de formación ósea |
| Células Madre del Folículo Dental | DFPC | Morfología de fibroblastos, diferenciación osteogénica | Formación de tejido fibroso rígido |
Tabla 1 - Características de las células madre de origen dentario