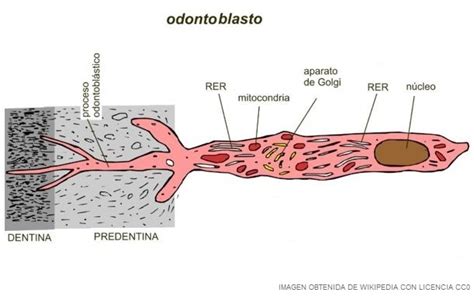
El complejo dentino-pulpar es de origen mesenquimatoso, por tanto, la pulpa y la dentina tienen el mismo origen embrionario. Anatómicamente, los odontoblastos (células formadoras de dentina) se prolongan en el interior de los túbulos dentinarios a través de la prolongación intradentaria, siendo la dentina la parte mineralizada que envuelve a las prolongaciones citoplasmáticas prolongándose así la pulpa mas allá de la cámara pulpar, que es la responsable de la sensibilidad dentaria y de los cambios metabólicos que suceden en ella.
Los odontoblastos son células altamente diferenciadas que tapizan la periferia pulpar, justo en el límite con la dentina. Cada odontoblasto tiene forma alargada con una prolongación (el proceso odontoblástico) que se extiende dentro de un túbulo dentinario. Su función principal es la dentinogénesis, es decir, la formación de dentina a lo largo de la vida del diente. Durante el desarrollo producen la dentina primaria (que conforma la mayor parte del diente), y posteriormente continúan produciendo dentina secundaria de forma lenta y regular. Ante estímulos lesivos (caries avanzadas, abrasión, trauma), pueden inducir la formación de dentina terciaria (reparadora o reactiva) como mecanismo de defensa, contribuyendo a sellar o aislar la agresión.
Hipersensibilidad Dentinaria y la Teoría Hidrodinámica
La International Association for the Study of Pain (I.A.S.P) define la hipersensibilidad dentinaria (H.D.) como El dolor que surge de la dentina expuesta de forma característica por reacción ante estímulos químicos, térmicos, táctiles u osmóticos que no es posible explicar de otra forma sin alteración o trastorno dental. Este dolor siempre es provocado y nunca espontáneo. Así decimos que es una respuesta exagerada frente a estímulos que afecta a la dentina expuesta con túbulos abiertos y permeables.
Una de las teorías más aceptadas para explicar el mecanismo de producción del dolor en el diente hipersensible es la Teoría Hidrodinámica de Brännström en 1963, según la cual el movimiento de fluidos dentro de los túbulos dentinarios es capaz de estimular las terminaciones nerviosas del tejido pulpar (plexo de Raschkow) dando lugar a la aparición de dolor de los túbulos expuestos (de 19000 a 45000/mm2). La Teoría Hidrodinámica es aceptada como el principal mecanismo de inducción de la respuesta pulpar dolorosa, y su aceptación supone que los estímulos provocan el movimiento de fluido, para lo cual es necesario que la dentina este expuesta y que los túbulos dentinarios estén abiertos y permeables a la pulpa.
🦷 ¿Se quita la SENSIBILIDAD DENTAL? 💥 REMEDIOS CASEROS y TRATAMIENTO EFECTIVO para solucionarla
Clasificación de la Hipersensibilidad Dentinaria
Diferentes autores convergen en la idea de clasificar la H.D. en:
- H.D. Primaria
- H.D. Secundaria: los síntomas son los mismos, pero las causas son diversas y múltiples donde ha habido intervención por parte de un operador o por patología dentaría. Siendo de duración variada aunque no hay estudios concluyentes.
Para realizar el tratamiento de la H.D. lo primero es realizar el diagnostico diferencial respecto a otras causas de dolor dental, así como tratar de identificar los factores etiológicos y predisponentes.
Células Madre de Origen Dental
Las células madre están consideradas como uno de los futuros más prometedores de la Medicina. Actualmente se están desarrollando investigaciones para su estudio y para determinar sus posibles aplicaciones. Las células madre tienen capacidad para autorenovarse, ser clonogénicas y diferenciarse en distintas estirpes celulares, teniendo la capacidad osteo/odontogénica, adipogénica y neurogénica.
Las aplicaciones de las células madre en el campo odontológico se encuentran en una fase de estudio prometedora. El objetivo de esta revisión ha sido actualizar los conocimientos sobre las células madre dentarias, sus aplicaciones (actuales y futuras) y la controversia en cuanto a su utilización.
Clasificación de Células Madre
Hay múltiples formas de clasificación de las C.M.:
- Según el origen:
- Origen embrionario: Poseen la capacidad de diferenciarse en cualquier tipo de célula (totipotentes), contando así con un enorme potencial para la regeneración tisular.
- Origen adulto: También son denominadas células madre postnatales. Son multipotentes y sobre ellas cabe destacar que su potencial de diferenciación queda restringido a la capa embrionaria de la que procedan.
- Según el tejido sobre el que asientan.
- Según el potencial de diferenciación:
- C.M. totipotentes: Son aquellas capaces de originar un embrión y un individuo completo, diferenciándose hacia cualquier estirpe celular.
- C.M. pluripotentes: Tienen la capacidad de poder desarrollar los 200 tejidos de un ser humano pero no el tejido extraembrionario.
- C.M. multipotentes: Pueden originar un subconjunto de tipos celulares.
- C.M. oligopotentes: Al igual que las anteriores, pueden desarrollar un conjunto de tipos de celulares, pero mucho más reducido.
- C.M. unipotentes.
Las MSC (mesenchymal stem cells) fueron aisladas por primera vez en aspiraciones de médula ósea. Hoy en día sus marcadores continúan siendo la clave en cuanto al aislamiento de células madre.
Tipos de Células Madre de Origen Dental
Las Células Madre Dentales (C.M.D.) son C.M. que poseen potencial de multidiferenciación y por tanto pertenecen al grupo de C.M. adultas, teniendo la capacidad de formar células con carácter osteo/odontogénico, adipogénico y neurogénico. Sin embargo, se puede afirmar que, en comparación con las C.M. Existen diversos tipos de células madre de origen dental:
- Células madre de la pulpa (Dental Pulp Stem Cells (DPSC)): Fueron las primeras células madre dentarias que se aislaron (Gronthos 2000). Por analogía con las células madre de la médula, se consideró que había una comunidad de células multipotenciales en el tejido pulpar de dientes maduros. La producción de DPSC es muy pequeña (1 por 100 de todas las células) y según aumenta la edad del individuo, la disponibilidad de estas células se ve reducida.
- Células madre del ligamento periodontal (Periodontal Ligament Stem Cells (PDLSC)): Varios estudios afirman que el ligamento periodontal tiene poblaciones de células que pueden diferenciarse tanto hacia cementoblastos como hacia osteoblastos. La presencia de múltiples tipos de células en el periodonto sugiere que este tejido contiene C.M. llamadas PDLSC (Periodontal Ligament Stem Cells) que mantienen la homeostasis y la regeneración del tejido periodontal.
- Células madre de dientes temporales exfoliados (Stem cells from Human Exfoliated Deciduous teeth (SHED)): Se han aislado células de la pulpa remanente de los dientes deciduos exfoliados, denominadas SHED. Conservadas, las SHED se consideran una importante fuente de células madre de fácil obtención. Los dientes deciduos y los permanentes tienen importantes diferencias en cuanto a su función, proceso de desarrollo y estructura tisular, y al comparar las SHED con las DPSC, se encontró una mayor velocidad de proliferación y una mayor capacidad de especialización.
- Células madre de la papila apical (Stem Cells from Apical Papilla (SCAP)): La papila apical hace referencia al tejido blando situado en los ápices del diente permanente que se está formando. Existe una zona muy rica en células entre la papila apical y la pulpa. Parece que las SCAP son las precursoras de los odontoblastos primarios, responsables de la formación de la dentina radicular, mientras que las células madre de la pulpa (DPSC) son, probablemente, las precursoras de los odontoblastos que forman la dentina reparativa.
- Células madre del folículo dental (Dental Follicle Precursor Cells (DFPC)): El folículo dental es un tejido ectomesenquimal que rodea el órgano del esmalte y la papila dental del germen del diente permanente en formación. Este tejido contiene C.M., que son las que acabarán formando el periodonto, constituido por cemento, ligamento, hueso alveolar y encía.
Tabla 1- Nombres, abreviaturas y características in vitro e in vivo más importantes de las células madre de origen dentario. Debemos tener en cuenta que las características in vitro varían en mayor o menor medida, dependiendo del tipo de célula.
| Tipo de Célula Madre | Abreviatura | Características In Vitro | Características In Vivo |
|---|---|---|---|
| Células Madre de la Pulpa Dental | DPSC | Multipotenciales, alta proliferación | Reparación de infarto de miocardio |
| Células Madre del Ligamento Periodontal | PDLSC | Diferenciación hacia cementoblastos y osteoblastos | Regeneración del tejido periodontal |
| Células Madre de Dientes Temporales Exfoliados | SHED | Mayor velocidad de proliferación y especialización | Reparación de defectos de formación ósea |
| Células Madre de la Papila Apical | SCAP | Precursoras de odontoblastos primarios | Formación de dentina radicular |
| Células Madre del Folículo Dental | DFPC | Morfología típica de fibroblastos, diferenciación osteogénica | Genera estructura de tejido fibroso rígido |
Aplicaciones Clínicas en Odontología
La ingeniería tisular basada en C.M.D tiene un futuro prometedor dentro de las ciencias sanitarias. Se han descrito evidencias en las que células madre de tejido no neural pueden ser capaces de diferenciarse en células neurales. Las células madre de la pulpa son capaces de producir factores neurotróficos e incluso rescatar motoneuronas después de una lesión de la médula espinal. Por tanto, podrían ser un recurso importante para reparar lesiones de tejidos dentarios, inducir regeneración ósea y posiblemente tratar lesiones del tejido nervioso o incluso enfermedades degenerativas.
Cirugía (regeneración e implantología)
Los implantes se han convertido en una de las terapéuticas más frecuentes en la presente década. El mayor problema de la técnica implantológica, reside en su falta de contorno natural y la relación con el hueso alveolar: no tiene ligamento periodontal.
Endodoncia (apicogénesis y apicoformación)
La ingeniería del tejido pulpar es un campo que está en continua expansión y que tiene como objetivo el reemplazo de una pulpa inflamada, necrótica e irreversible por una pulpa sana y un tejido funcionalmente competente, capaz de formar nueva dentina. Tal tratamiento es atractivo para dientes inmaduros necróticos, en los que es necesario completar el desarrollo radicular.

Endodoncia Preventiva: Protección Pulpar
El tratamiento de la caries dentinaria profunda en dientes permanentes se ha venido realizando, generalmente, mediante la remoción completa y en una sola sesión de la dentina cariada, incluyendo la dentina blanda desmineralizada, sin tener en cuenta el potencial regenerador de la pulpa dental. Una complicación frecuentemente ligada a esta actitud es la exposición pulpar intraoperatoria que, en muchos casos, termina en tratamiento de conductos.
Varios estudios han demostrado que la eliminación de la caries dentinaria profunda por etapas, en dos visitas con varios meses de diferencia, protege a la pulpa, disminuyendo la frecuencia de exposiciones pulpares, a la vez que permite la formación de dentina terciaria, con la consiguiente disminución del porcentaje de casos que requieren tratamiento endodóncico.
La dentina sintetizada de forma fisiológica por el odontoblasto tras la completa formación de la raíz recibe el calificativo de secundaria y su formación tiene lugar durante toda la vida, siendo el resultado de la función secretora del odontoblasto una vez terminado el desarrollo dentario. La dentina secundaria se forma más lentamente que la primaria y se deposita en la superficie interna de la cámara pulpar y de los conductos radiculares, pero de forma asimétrica, oponiéndose especialmente en el techo y en el suelo de la cámara pulpar, provocando una progresiva disminución del volumen de la cavidad pulpar.
tags: #celulas #formadoras #de #dentina