La evolución en periodoncia e implantología oral que se ha experimentado a lo largo de los últimos años es notable. Asimismo, se trata de especialidades en constante progreso que requieren una actualización de conocimientos continuada por parte de los profesionales que las abordan. Esta sustancial mejora en la implantología y la periodoncia ha hecho posible, mediante el cambio en el plan de tratamiento, que los pacientes puedan recuperar la funcionalidad y la estética de su dentadura de manera rápida.
La calidad de los resultados que obtendrá el paciente estará ligada no solo al estado de su salud bucodental, sino a los conocimientos del profesional en cuanto a las técnicas más novedosas. La cirugía moderna se centra en que las intervenciones sean lo menos invasivas posibles, cumpliendo con la máxima eficacia e inmediatez.
La periodoncia no se puede practicar de forma aislada, ya que con frecuencia muchos pacientes tienen múltiples necesidades dentales o problemas de salud médica que requieren tratamiento. Además, la patología puede manifestarse en los tejidos periodontales y el inicio y la progresión de la periodontitis pueden verse afectados por afecciones sistémicas.
El enfoque de este módulo docente es la periodoncia interdisciplina. Se tratan las interacciones y la interrelación entre tejidos periodontales / enfermedades periodontales y endodoncia, prostodoncia fija, implantología, estética, gerodontología, radiología, ortodoncia, odontopediatría, odontología oral y maxilofacial.
Tradicionalmente se define el periodonto como el conjunto de tejidos que rodean a los dientes naturales, como son el cemento, la encía, el ligamento periodontal y hueso alveolar. Definimos como enfermedad periimplantaria las patologías inflamatorias de origen infeccioso que afectan a los tejidos que rodean a un implante. Mucositis periimplantaria: patología que cursa con la aparición de cambios inflamatorios que se hallan limitados a la mucosa que rodea al implante. El estrés biomecánico asociado a las fuerzas de la masticación dan lugar a la pérdida de hueso periimplantario. El estrés puede ser tanto axial como lateral respecto al eje de la prótesis-implante.
¿Qué es la periimplantitis? Cómo evitarla o tratarla sin pérdida de hueso
La Periimplantitis: Un Problema Creciente
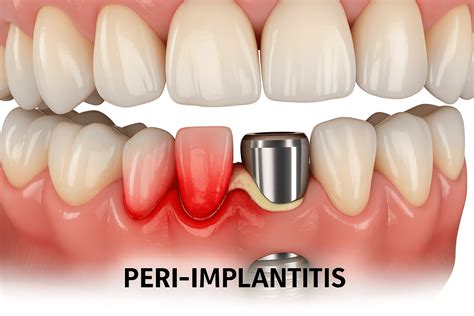
¡Cada vez hay más casos de periimplantitis! La primera vez que un paciente escucha la palabra periimplantitis, suele sentir preocupación. Como odontólogo profesional con años de experiencia en implantes dentales, entiendo esa inquietud y estoy aquí para ayudarte. La periimplantitis es una inflamación e infección periimplantaria (alrededor del implante dental) que puede comprometer seriamente la integración del implante en el hueso. En otras palabras, es una complicación similar a la periodontitis (enfermedad de las encías) pero que afecta a los tejidos que rodean un implante en vez de un diente natural.
Quiero explicarte de manera clara y humana qué es la periimplantitis, por qué ocurre, cuáles son sus síntomas, cómo la diagnosticamos los dentistas y las opciones de tratamiento disponibles. Si tienes uno o varios implantes dentales o estás pensando en ponértelos, este artículo te resultará muy útil. Hablaremos con honestidad y empatía, como lo haría en la consulta, para que puedas mantener una sonrisa sana y funcional. La periimplantitis es una enfermedad periimplantaria crónica de origen inflamatorio que afecta los tejidos (encía y hueso) que rodean un implante dental.
En esta condición, la encía alrededor del implante se inflama y, en casos avanzados, se produce una pérdida progresiva del hueso de soporte del implante. Es importante diferenciarla de la mucositis periimplantaria. La mucositis periimplantaria es la etapa inicial, donde existe inflamación de los tejidos blandos (encía) alrededor del implante sin pérdida ósea; es una afección reversible si se trata a tiempo. La periimplantitis, en cambio, es un estadio más grave en el que la inflamación ha progresado y ya hay destrucción del hueso que sostiene al implante.
La periimplantitis suele aparecer como consecuencia de la acumulación de placa bacteriana en torno al implante, lo que desencadena una respuesta inflamatoria del organismo muy similar a la que ocurre en la enfermedad periodontal de los dientes.

Prevalencia de la Periimplantitis
¿Qué tan común es la periimplantitis? Desafortunadamente, es más frecuente de lo que quisiéramos. Estudios recientes estiman que aproximadamente 1 de cada 5 pacientes con implantes dentales puede llegar a desarrollar periimplantitis en algún momento. Es decir, cerca del 20% de las personas con implantes sufren esta complicación, lo que la convierte en un problema significativo en odontología. De hecho, la periimplantitis es una de las causas más comunes de la falla o pérdida tardía de implantes dentales, a pesar de que los implantes en general tienen tasas de éxito superiores al 90%.
La periimplantitis es una infección alrededor del implante dental que provoca inflamación de las encías y destrucción del hueso de soporte. Si se detecta pronto (en fase de mucositis) es reversible, pero si progresa puede comprometer seriamente la estabilidad del implante.
Factores de Riesgo de la Periimplantitis
La causa directa de la periimplantitis es, en la mayoría de los casos, la acumulación de placa bacteriana y sarro en la base del implante dental debido a una higiene oral insuficiente. Estas bacterias desencadenan la inflamación de las encías y, con el tiempo, la infección va destruyendo el tejido óseo alrededor del implante. Sin embargo, además de la mala higiene, existen múltiples factores de riesgo que pueden predisponer o acelerar el desarrollo de la periimplantitis. Según la literatura científica y las organizaciones especializadas, los principales factores de riesgo para periimplantitis son muy similares a los de la enfermedad periodontal en dientes naturales.
- Higiene oral deficiente: La falta de una limpieza adecuada alrededor del implante permite que la placa bacteriana y el biofilm se depositen en la superficie del implante y debajo de la encía. Esta es la causa principal de periimplantitis en la mayoría de los casos.
- Antecedentes de enfermedad periodontal: Los pacientes que han tenido periodontitis (piorrea) o gingivitis severa en sus dientes naturales tienen mayor riesgo de desarrollar periimplantitis. Esto se debe a que pueden tener una predisposición a acumular placa bacteriana o respuestas inflamatorias más intensas en las encías.
- Tabaquismo: Fumar es un enemigo de la salud oral en general y de los implantes en particular. El tabaco reduce el flujo sanguíneo en las encías, disminuye la respuesta inmunitaria y dificulta la cicatrización de los tejidos. Los fumadores presentan un riesgo significativamente mayor de periimplantitis y de perder implantes que los no fumadores.
- Diabetes y otras enfermedades sistémicas: Condiciones médicas como la diabetes mellitus mal controlada aumentan la susceptibilidad a las infecciones y dificultan la regeneración de los tejidos, elevando el riesgo de periimplantitis. También se ha observado mayor incidencia en pacientes con enfermedades cardiovasculares o inmunodeprimidos.
- Implante mal posicionado o sobrecarga biomecánica: Factores mecánicos y técnicos en la colocación del implante pueden predisponer a la periimplantitis. Un implante dental mal ajustado o mal posicionado (por ejemplo, demasiado cerca de otro diente/implante o con poco hueso alrededor) crea zonas de difícil limpieza y tensión inadecuada. Asimismo, una sobrecarga oclusal - exceso de fuerza sobre el implante debido a una mordida desequilibrada o hábitos como el bruxismo (rechinar de dientes) - puede dañar los tejidos de soporte y favorecer la pérdida ósea.
- Restauraciones protésicas defectuosas o exceso de cemento: Si la corona o prótesis sobre el implante no está bien diseñada, puede retener placa (por ejemplo, por tener zonas de difícil acceso al cepillado). En los implantes con coronas cementadas, un problema común es el exceso de cemento dental que queda oculto bajo la encía; esos restos de cemento actúan como un imán para las bacterias y pueden provocar inflamación crónica.
- Falta de mantenimientos periódicos: Descuidar las revisiones regulares con el dentista tras la colocación del implante es otro factor importante. Los implantes requieren un plan de mantenimiento similar o mayor al de los dientes naturales. Si el paciente no acude a limpiezas profesionales y controles, es fácil que una mucositis inicial pase desapercibida y evolucione a periimplantitis.
- Predisposición genética o factores individuales: Cada persona es distinta en su respuesta inflamatoria. Hay individuos con mayor predisposición genética a las enfermedades periodontales y periimplantarias. Asimismo, factores como el estrés crónico (que puede afectar al sistema inmune) podrían influir.
La periimplantitis suele ser multifactorial. La buena noticia es que muchos de estos factores son modificables: con hábitos de higiene rigurosos, abandono del tabaco y controles periódicos, podemos reducir drásticamente el riesgo.
Síntomas de la Periimplantitis
La periimplantitis puede manifestarse a través de varios síntomas o señales de alarma en la zona del implante. Reconocer estos signos tempranamente es vital para actuar a tiempo. Al igual que ocurre con la enfermedad de las encías, los síntomas iniciales pueden ser sutiles, por lo que debes prestar atención a cualquier cambio alrededor de tu implante.
- Encías enrojecidas e inflamadas: Uno de los primeros signos es que la encía alrededor del implante aparece enrojecida, hinchada o más sensible de lo normal.
- Sangrado gingival: El sangrado de las encías alrededor del implante al cepillarte, al usar el hilo dental o incluso de forma espontánea es una señal de inflamación.
- Dolor o molestias en el implante: En fases iniciales, la periimplantitis puede cursar sin dolor. Sin embargo, a medida que avanza, es común sentir molestias o dolor al masticar sobre el implante, al palpar la encía circundante o una sensibilidad anormal en esa área.
- Supuración (pus): Un signo claro de infección establecida es la supuración de pus por la encía alrededor del implante. Si al presionar la encía inflamada sale un líquido blanquecino-amarillento (pus) o tienes un flemón cerca del implante, indica que hay una infección activa en el tejido.
- Recesión de la encía o exposición del implante: Puede observarse que la encía alrededor del implante se retrae, dejando al descubierto parte del metal del implante o de su corona. Si empiezas a ver la base metálica del implante asomando por la encía, es señal de que se ha perdido tejido (encía y posiblemente hueso) alrededor.
- Mal sabor de boca u olor desagradable (halitosis): La infección crónica puede producir mal aliento persistente o un sabor desagradable en la boca. Esto se debe a los subproductos bacterianos y al pus presentes en la zona.
- Movilidad del implante: En etapas avanzadas, cuando la pérdida ósea es severa, el implante puede aflojarse. Un implante correctamente osteointegrado está firme y no se mueve; si sientes que tu implante tiene movilidad al morder o tocarlo (o el dentista detecta movimiento al evaluarlo), indica un fracaso del implante inminente por falta de soporte óseo.
- Otros signos asociados: Puede haber sensibilidad en la zona, inflamación de la mucosa circundante, y en ocasiones inflamación de ganglios cercanos si la infección progresa. También es posible que la periimplantitis curse con abscesos recurrentes en la encía del implante (flemón que drena pus y luego reaparece).
Es importante destacar que en las fases iniciales la periimplantitis (o la mucositis) puede no causar dolor intenso, por lo que no debemos esperar al dolor para actuar. Muchos pacientes piensan que mientras no duela, todo va bien, pero con los implantes el sangrado o la inflamación sin dolor son ya motivos suficientes para consultar.
Además de los síntomas que tú mismo puedes notar en casa, el dentista cuenta con herramientas para detectar signos no visibles a simple vista, como pequeñas bolsas que se forman alrededor del implante o pérdida de hueso observable en radiografías.
Diagnóstico de la Periimplantitis
El diagnóstico de la periimplantitis lo realiza el odontólogo o periodoncista mediante una combinación de evaluación clínica en la boca y pruebas de imagen (radiografías principalmente). Si sospechas que puedes tener periimplantitis por los síntomas descritos, es fundamental acudir a la clínica para una revisión exhaustiva.
- Evaluación clínica de la encía: Primero, examinamos cuidadosamente la zona alrededor del implante. Observamos si hay enrojecimiento, inflamación o recesión de la encía, y si se produce sangrado al sondear. El sondeo periimplantario se hace con una sonda periodontal milimetrada, deslizando suavemente entre la encía y el implante para medir la profundidad de la bolsa. En un implante sano, la sonda penetra solo 2-3 mm y no hay sangrado. En la periimplantitis podemos encontrar bolsas profundas (por ejemplo >5 mm) y sangrado e incluso pus al sondear. La presencia de supuración (pus) al presionar la encía es prácticamente diagnóstico de infección activa.
- Medición de la profundidad del surco periimplantario: Como mencioné, usamos la sonda periodontal para medir la profundidad alrededor del implante en varios puntos. Un aumento de esa profundidad respecto a mediciones previas, o en comparación con parámetros normales, indica pérdida de inserción. Por ejemplo, profundidades mayores de ~5-6 mm con sangrado son indicativas de periimplantitis significativa.
- Radiografías dentales: La confirmación de la periimplantitis suele requerir radiografías, típicamente radiografías periapicales o panorámicas de la zona del implante. En la radiografía buscamos evidencias de pérdida ósea alrededor del implante comparado con radiografías tomadas justo después de colocarlo. Un signo típico es un cráter o sombra alrededor de la rosca del implante indicando que el hueso se ha reabsorbido. Si disponemos de radiografías anteriores, podemos determinar cuánto hueso se ha perdido con el tiempo. Incluso una pérdida ósea mínima (por ejemplo 2-3 mm) acompañada de inflamación nos haría diagnosticar periimplantitis incipiente.
- Evaluación de la movilidad del implante: Probamos si el implante tiene algún grado de movilidad.
- Otras pruebas complementarias: En algunos casos, se pueden realizar pruebas microbiológicas (toma de muestra del surco periimplantario para identificar las bacterias presentes) o pruebas de inflamación (como medir enzimas en el fluido crevicular).
Un aspecto del diagnóstico es determinar si el caso es solo mucositis (encía inflamada pero hueso intacto) o ya es periimplantitis (con pérdida ósea). Esto se clarifica combinando el sondeo y la radiografía. Si hay sangrado al sondeo pero la radiografía muestra el hueso intacto, hablaríamos de mucositis periimplantaria. En cambio, si la radiografía muestra periimplante con pérdida ósea (por ejemplo se ven expiras del implante descubiertas) junto con inflamación clínica, entonces es periimplantitis.
En mi consulta, suelo enfatizar la importancia de las visitas regulares de mantenimiento precisamente para diagnosticar este tipo de problemas en fases tempranas. Un diagnóstico precoz de periimplantitis (cuando apenas ha comenzado la pérdida ósea) nos permite abordar la situación de forma mucho más efectiva y aumentar las probabilidades de salvar el implante. Por eso, si tienes implantes dentales, deberías hacerte revisar al menos dos veces al año aunque no notes nada anormal.
El diagnóstico de periimplantitis se basa en examinar las encías del implante, medir las bolsas alrededor y comprobar en radiografías si hay pérdida de hueso.
Riesgos y Consecuencias de la Periimplantitis No Tratada
La periimplantitis no es un problema que deba ignorarse. Si no se trata a tiempo, puede tener consecuencias serias tanto para el implante afectado como para la salud bucal en general.
- Pérdida progresiva del hueso de soporte: La infección crónica va destruyendo cada vez más hueso alrededor del implante (resorción ósea). Lo que puede comenzar como un pequeño desgaste óseo puede avanzar hasta comprometer gran parte del hueso que sostiene el implante.
- Aflojamiento y fracaso del implante: Conforme se pierde hueso, el implante va quedando menos sujeto. Eventualmente, el implante pierde estabilidad al no tener suficiente anclaje óseo. En casos avanzados, el implante puede literalmente quedar móvil o “flojo”, y si no se retira antes, podría incluso llegar a caerse. En la mayoría de periimplantitis avanzadas terminamos teniendo que retirar el implante (fracaso del implante) porque mantenerlo sería imposible o arriesgado.
- Propagación de la infección a otros tejidos: Una periimplantitis no es solo un problema localizado; al ser una infección activa, las bacterias pueden diseminarse. Pueden extenderse a tejidos cercanos, afectando encías de dientes adyacentes o incluso provocando periimplantitis en otros implantes si existen. También pueden diseminarse por vía sistémica.
Tratamientos Quirúrgicos y No Quirúrgicos
De modo que el tratamiento antibiótico en las enfermedades periimplantarias debe tener un protagonismo máximo en procesos agudos y reagudizados.
Diversos estudios in vitro han demostrado que la descontaminación de las superficies de los implantes sólo es posible con láseres de CO2 y el De Erg: YAG. Consiste básicamente en la eliminación del tejido de granulación y del epitelio interno de la bolsa para destruir las bacterias responsables.
Luego seguiremos de forma mecánica, hay diversas alternativas: la primera cuestión es si es mejor modificar la topografía del implante o no, en un artículo publicado en 2006 (15) unos autores apoyan la idea de no modificar la topografía del implante y sin embargo otros apoyan que la modificación de la topografía del implante (implantoplastia) más la cirugía resectiva mejoran la superviviencia de los implantes afectados por periimplantitis (24). En el artículo citado se trataron dos casos de periimplantitis, en uno la detoxificación de la superficie del implante fue con salino y clorhexidina y en el otro se modificó la topografía del implante; en ambos casos el resultado fue exitoso, de ahí que no se pueda concluir qué método es el más efectivo (15). En el caso de no tratar la superficie expuesta del implante, ésta deberá ser cureteada. El curetaje se realiza con curetas plásticas para proteger la textura del cuerpo del implante (25).
El tratamiento de defectos de periimplantitis usando hueso sustitutivo combinado con membrana reabsorbible y cicatrización sumergida obtuvo resultados clínicos saludables. Se llegó a esta conclusión en un estudio donde se utilizó un sustitutivo de hueso no derivado de bovino (Algipore) que fue mezclado con sangre y colocado en el defecto; el área transplantada fue cubierta con una membrana reabsorbible (OsseoQuest), dicha membrana fue fijada para que no se deslizara sobre el implante y ajustada para cubrir el defecto completamente. Se conectó un tornillo para la fijación y las suturas se realizaron con suturas no reabsorbibles (Gore 5-0).
Se realizó un estudio donde el objetivo era comparar dos modalidades de tratamiento quirúrgico regenerativo para la periimplantitis: una técnica usando sustituto de hueso (Algipore) y membrana reabsorbible, y la otra técnica usando sustitutivo de hueso sólo. Fueron estudiados 38 pacientes que tenían periimplantitis; se les actualizó la historia clínica y dental. En la revista española odontoestomatológica de implantes, en 2004, se publica un artículo que trata el defecto óseo tipo dehiscencia usando injertos óseos y barrera con membranas. Dicho estudio evalúa a un paciente masculino de 54 años que presenta los signos propios de una periimplantitis; para resolver el problema decidieron utilizar un aloinjerto de hueso desmineralizado desecado y congelado y una membrana; tras la cirugía el paciente está en tratamiento antibiótico y clorhexidina. A los seis meses se puede observar en las pruebas radiográficas cómo hay una marcada regeneración del tejido óseo. Se describieron 4 casos clínicos de periimplantitis donde se utilizó injertos de hueso impregnados en hormona de crecimiento humana (Somatropina).
Opciones de Tratamiento
- Digluconato de clorhexidina al 0,12 %-0,2 % 10 ml cada 12 horas 3-4 semanas. Utilizada para enjuagues o intrasulcular para el control de la placa.
- Ácido cítrico al 40% (ph 1-3).
- Pasta de tetraciclina HCL (50 mg/cc ph:2-3).
- Fibras de vinilacetato etilénico. Impregnadas con tetraciclina de HCL al 25%.
- Reposición de los colgajos mucosos hasta el nivel del borde óseo (sutura).
- Se realiza casi siempre RTG en estos dos grados debido a sus defectos verticales.
Prevención y Mantenimiento
Es importante suprimir factores que dificulten la higiene, así como también es fundamental instruir al paciente con una correcta higiene oral diaria para mejorar el pronóstico de las restauraciones implantoprotésicas.
La prevención de las enfermedades periodontales se basa en el conocimiento de los factores causales. Está absolutamente demostrado que, aunque las bacterias por sí solas no son suficientes para producir la enfermedad periodontal destructiva, son esenciales para que se produzca la enfermedad periodontal de cualquier tipo, y por tanto es evidente que sin bacterias las enfermedades periodontales no existen, por lo que el control de las bacterias supone el control de la enfermedad.
La prevención de las enfermedades periodontales no se basará sólo en la promoción de la higiene oral en la población de forma generalizada sino en la identificación de sujetos de riesgo genético con diferentes factores de riesgo ambiental antes comentado. Actualmente el abordaje terapéutico racional y efectivo de las enfermedades periodontales comprende la obtención de unos niveles de placa bacteriana compatibles con salud para cada paciente individual. En la práctica estos se logran mediante una combinación de actuaciones terapeúticas profesionales y la colaboración del paciente con la higiene oral domiciliaria y participación en el mantenimiento o "terapéutica periodontal de soporte".
A continuación pasamos a exponer las principales medidas preventivas para el control de las enfermedades periodontales:
- Control mecánico de la placa bacteriana perio-dontopática: Los métodos preventivos más ampliamente aceptados son los que combinan medidas de higiene oral personal y profesional, entendiendo que el control de placa supragingival pertenece al individuo y la eliminación de la placa subgingival y el cálculo se consigue a través de las profilaxis profesionales periódicas.
- Control químico de la placa bacteriana: Puesto que las enfermedades periodontales están producidas por bacterias, es adecuado sugerir la utilización de quimioterápicos, con el fin de eliminar la microbiota oral, inhibir la colonización bacteriana en la superficie de los dientes, eliminar la placa establecida e impedir la mineralización de la placa.
- Eliminación de factores que retienen la placa bacteriana: Igualmente de importante en la prevención de las enfermedades periodontales está el controlar aquellas situaciones que van a dar lugar a retención de placa y que si no se remedian antes del tratamiento periodontal serán un factor recurrente. Destacamos los dientes en mala posición, como en el caso de los apiñamientos dentarios. La forma de contacto de los dientes, fundamentalmente cuando se realiza una odontología restauradora y protésica deficiente, en la que se favorece la impactación alimentaria.
Los movimientos dentarios pueden inducir lesiones, incluso irreversibles, en el periodonto (10). No se debe comenzar bajo ningún concepto un tratamiento ortodóncico sin tener en cuenta el estado periodontal. Si existen problemas periodontales se deben subsanar primero estos y luego estando en contacto con el ortodoncista comenzar dicho tratamiento.
tags: #cirugia #plastica #periodontal #y #periimplantaria