Es frecuente encontrar deformidades o defectos en la cresta alveolar en el frente antero-superior, lo cual dificulta la restauración protésica de la zona afectada. El tratamiento de estos defectos busca la reconstrucción de los tejidos duros y blandos del reborde desdentado para conseguir una dentición adecuada en términos de estética, función y salud.
En casos leves o moderados, con poca pérdida de tejido duro, generalmente se pueden resolver con aumento de tejidos blandos. Sin embargo, en los casos más graves o con pérdida importante de hueso en los que se opte por tratamiento implantológico, es necesario el aumento de los tejidos duros y blandos, simultáneo o no a la colocación de fijaciones, en una o varias etapas.
Este artículo describe un procedimiento quirúrgico mediante un injerto pediculado de tejido conectivo palatino para el aumento del tejido blando en combinación con procedimientos de regeneración ósea guiada (ROG) en defectos localizados en el frente anterior del maxilar superior.
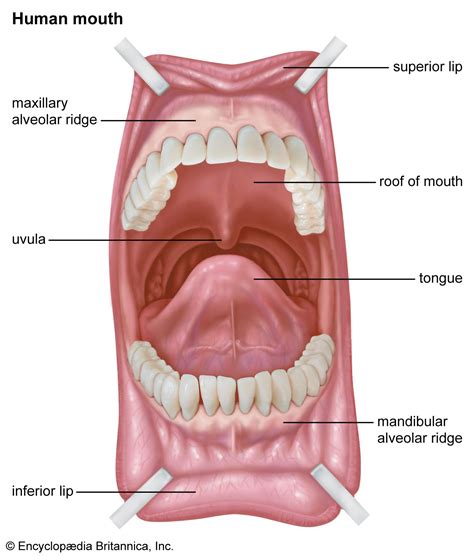
Representación de la cresta alveolar.
Introducción
Varios factores pueden dar lugar a defectos óseos, de tejidos blandos o combinación de ambos en la cresta o el reborde alveolar: enfermedad periodontal, lesión periapical, fracaso de implantes, extracción inadecuada de dientes, traumatismos, tumores, enfermedades congénitas, etc.
La deformidad que se ha producido está relacionada con el volumen de la raíz eliminada así como del hueso perdido o destruido. Desde el punto de vista morfológico, Seibert agrupó los defectos del reborde en tres categorías en función del componente vertical y horizontal del defecto:
- Clase I: Pérdida vestíbulo lingual del tejido, con una altura normal del reborde en las dimensiones ápico coronal.
- Clase II: Pérdida ápico coronal del tejido, con reborde normal de las dimensiones vestíbulo lingual.
- Clase III: Combinación de la pérdida vestíbulo lingual y ápico coronal de tejido que da lugar a una pérdida de la anchura y altura normal.
Allen y cols han introducido además como criterio de clasificación el tamaño o gravedad de la deformación; leve (menor de 3 milímetros), moderada (3-6 mm) y grave (mayor de 6 mm).
Sclar, por otro lado, presenta una nueva clasificación en la que tiene presente además del tamaño del defecto, en que proporción es debido a pérdida de tejido duro y/o blando. Propone diferentes procedimientos quirúrgicos en función del tipo defecto acorde al volumen (pequeño o grande) y la naturaleza (tejido duro, blando o combinación de ambos).
Abrams y cols estudiaron la prevalencia de alteraciones del reborde alveolar en las arcadas maxilar y mandibular de pacientes parcialmente desdentados y publicaron la presencia de defectos en el 91% de los casos. Los defectos más prevalentes según la clasificación de Seibert fueron los de clase III (55,8%), seguidos por los de clase I (32,8%), y clase II (2,9%).
Estas deformidades o defectos de la cresta pueden limitar la colocación de fijaciones osteointegradas por insuficiente disponibilidad ósea y ocasionar problemas estéticos cuando se coloca una prótesis parcial fija o implantes en zonas visibles. El pronóstico es mejor en los defectos con pérdida de tejido en sentido vestíbulolingual respecto a los apicocoronales o combinados.
Así mismo, la situación es más desfavorable cuanto mayor sea la pérdida de inserción de los dientes adyacentes al defecto y el número de dientes ausentes. Se han propuesto muchas técnicas para corregir este tipo de defectos. Entre ellas injertos de hueso autólogo, injertos con diferentes biomateriales, sin y con membranas (Regeneración Ósea Guiada (ROG)), injertos libres y pediculados de tejido blando, combinación de varias de ellas, etc.
Nuestro artículo describe una modificación en el procedimiento quirúrgico propuesto por otros autores mediante el desplazamiento de tejido conectivo palatino hacia vestibular en localizaciones del frente anterior del maxilar para aumento de tejido blando en anchura y altura, como complemento a técnicas de ROG, con el fin de disminuir la posibilidad de exposición de la membrana barrera durante la fase de cicatrización.
Representación de injerto de tejido conectivo.
Técnica Quirúrgica
El procedimiento quirúrgico que describimos ha sido diseñado para tratar defectos de la cresta empleando un injerto pediculado de tejido conectivo palatino. El injerto de tejido conectivo se desplaza hacia vestibular, se implanta sobre el injerto (óseo o biomaterial, cubierto con membrana) en el caso de que haya sido necesario realizar regeneración ósea, y siempre quedará bajo un colgajo vestibular en la zona de la deformidad.
De esta manera conseguiremos un aumento de tejido blando en anchura y altura, además de cubrir o proteger la membrana, si hemos realizado al mismo tiempo procedimientos de ROG, en su zona más crítica, la unión de los colgajos que se aproximarán para conseguir el cierre por primera intención. El desplazamiento del tejido conectivo sobre la membrana es una modificación de la técnica propuesta por otros autores.
Describiremos la técnica quirúrgica mediante la presentación del siguiente caso clínico:
Paciente varón de 33 años que hace ocho años perdió su incisivo central y lateral superior izquierdo debido a un traumatismo que produjo probablemente pérdida parcial de la cortical externa. En el momento de la exploración inicial el tramo desdentado estaba rehabilitado con una prótesis parcial removible. El paciente presentaba una deformidad tipo III de Seibert con escaso componente vertical, pero con pérdida de volumen tanto de tejido duro como blando.
El motivo de consulta fue valorar la posibilidad de rehabilitar el tramo desdentado mediante implantes. Es un paciente filosófico (Clasificación de House), tipo I (Clasificación ASA) y sus expectativas son normales, pero le da la misma importancia a la salud, que a la función y a la estética.
Debido a la falta de disponibilidad ósea (insuficiente para asegurar la estabilidad del implante) en sentido vestíbulo lingual se le propuso como plan de tratamiento el aumento de tejido duro mediante un injerto monocortical con ROG y aumento de tejido blando simultáneo con injerto pediculado para obtener un mayor volumen en anchura y ganar el escaso componente vertical perdido. Posteriormente se colocará una fijación en la posición del incisivo central sobre el que se realizarán las coronas del 2.1 y 2.2.
Consideraciones generales
Antes del comienzo de la cirugía el paciente se enjuagó con clorhexidina al 0,12% durante dos minutos. El procedimiento quirúrgico se llevó a cabo con anestesia local y sedación consciente para obtener una mejor colaboración del paciente.
Preparación inicial de la zona receptora
La preparación del sitio receptor es muy importante para el éxito del aumento de cresta. Se realizó una incisión supracrestal en el tramo desdentado que se extiende de forma intrasulcular al incisivo central y canino adyacentes al defecto hasta la línea ángulo distal del 1.1 y 2.3, dónde se conectan con dos incisiones liberadoras hasta sobrepasar la línea mucogingival.
De esta manera se pudo realizar un colgajo a espesor total que permitió exponer en su totalidad el área que iba a recibir el aumento de tejido duro y blando. Los colgajos deben en todo momento ser manipulados con sumo cuidado para evitar perforaciones y laceraciones que pudieran comprometer la cicatrización adecuada. Después del levantamiento del colgajo, el hueso cortical del sitio receptor debe ser cureteado para eliminar todo el tejido conectivo y periostio que pudiese quedar aún parcialmente adherido. En este momento se midió el defecto para definir el tamaño del injerto monocortical (se confeccionó una plantilla para este fin).
Preparación de la zona donante
Consideramos que el hueso autógeno es el material de injerto más aconsejable. La localización oral más frecuente para la toma de injertos óseos es la región retromolar o el mentón. En este caso se le propuso al paciente la zona de la sínfisis mandibular debido al tamaño del injerto necesario.
Mentón como zona donante
Antes de la obtención del injerto se debe realizar un examen clínico y radiológico exhaustivo de la zona. La radiografía panorámica suele ser suficiente para tal fin. Debemos tener presente la posición del nervio dentario en relación a la cresta, la posición del agujero mentoniano respecto a un punto de referencia (diente adyacente), la longitud de las raíces y localización de los ápices de los incisivos y caninos inferiores respecto al reborde inferior de la mandíbula, y el volumen de hueso que podemos obtener.
Se realizó una incisión apical a la línea mucogingival que se extendió hacia la cara distal de los caninos inferiores. Dos incisiciones liberadoras que parten de la primera incisión nos permiten levantar un colgajo a espesor total hacia el borde inferior de la mandíbula. Con la plantilla que contiene las medidas del injerto necesario se marcó la zona donante respetando los siguientes márgenes; límite apical 5 mm coronal al borde inferior de la mandíbula, límite coronal 5 mm por debajo de los ápices de los incisivos, y limite lateral 5 mm mesial al agujero mentoniano.
La profundidad del fresado debe alcanzar el hueso medular. Se desprendó el injerto con ayuda de un cincel. Antes de suturar es conveniente la colocación de una esponja de colágeno hemostática en la zona donante con la finalidad de reducir la inflamación y el hematoma postoperatorio.
Fijación del injerto óseo en la zona receptora y colocación de la membrana
El hueso cortical de la zona receptora fue perforado para favorecer el sangrado antes de la fijación del injerto. El injerto monocortical se preparó fuera de la boca para facilitar su perfecta adaptación y colocación en la zona elegida. En este caso empleamos un tornillo de 1,6 mm de diámetro y longitud 10 mm. El tornillo debe atravesar el injerto y penetrar en el hueso de la zona receptora lo suficiente para asegurar su estabilidad.
Se utilizó una membrana reabsorbible de colágeno para cubrir la zona del injerto y de esta manera; favorecer el mantenimiento del espacio dónde pretendemos el aumento de hueso, así como evitar la ocupación del espacio creado por células que no sean osteoprogenitoras (selección de poblaciones celulares). Recortamos la membrana para adaptarla a la zona antes de fijarla.
Anclamos en primer lugar la membrana en su posición más apical y en la parte más coronal llevamos a cabo generalmente un último ajuste eliminando aquella zona de la membrana adyacente a los dientes (2 mm de margen entre la membrana y los dientes próximos) para que no interfiera con la cicatrización de los tejidos periodontales. Utilizamos miniclavos para la fijación de la membrana a nivel apical y coronal consiguiendo estabilidad suficiente para la protección ideal del injerto.
Obtención del injerto de tejido conectivo palatino pediculado
Desde el diente mesial del tramo desdentado se realizó una incisión en el paladar a espesor parcial hacia distal respetando el margen gingival de los dientes (3 mm apical al margen gingival). Esto permitió la reflexión de un colgajo palatino a espesor parcial. La extensión distal y en profundidad (dirección apical) del mismo dependerá de los condicionantes anatómicos (recorrido de la arteria palatina y terminación de la arteria nasopalatina) así como del tamaño del injerto requerido.
El levantamiento del colgajo a espesor parcial nos permitió acceder a la zona donante de tejido conectivo. Para obtener el injerto de tejido conectivo pediculado realizamos en primer lugar una incisión hasta el hueso en dirección apico-coronal en la zona más distal. A continuación esta se conectará con la incisión más coronal que llevaremos a cabo de distal a mesial con la hoja del bisturí perpendicular al hueso y alcanzando el mismo.
Con esta dirección se realizó una última incisión hasta hueso a nivel apical también de distal a mesial. El límite mesial de esta última incisión estuvo determinado por la rotación del colgajo realizando una pequeño cambio de dirección en sentido apical y distal. Una vez hechas estas incisiones los límites del injerto pediculado han sido creados. Sólo faltó el despegamiento subperiostico del mismo que lo llevamos a cabo de distal a mesial ayudados por unas pinzas y un periostotomo o cureta.
Con el tejido conectivo liberado en su parte más posterior será más fácil de determinar la extensión mesial de la última incisión que permitirá la rotación del colgajo al cambiar la dirección de la incisión hacia apical y ligeramente de mesial a distal.
El tejido conectivo palatino pediculado fue rotado y desplazado hacia la zona vestibular sobre la membrana que está a su vez cubriendo el injerto óseo monocortical. Fue posicionado y estabilizado también mediante el empleo de miniclavos, tal como ha propuesto el Dr. Aranda recientemente en la Reunión Anual de SEPA 2005 en su ponencia «De la tradición a la innovación», simplificando de esta manera la técnica quirúrgica.
Injerto de tejido conectivo en implante mediante la técnica tipo sobre - Tráiler

Esquema representando el procedimiento de injerto.
tags: #clasificacion #de #house #odontologia