El control de la placa bacteriana es fundamental en la prevención de las enfermedades periodontales. Cada vez más, se extiende el uso del control químico de la placa como complemento a un control mecánico que no siempre es eficaz.
Los antisépticos bucodentales son los fármacos más utilizados para este fin, siendo la clorhexidina ampliamente aceptada como el de mayor eficacia. Sin embargo, existen numerosas formulaciones con distintos principios activos, lo que justifica revisar la literatura para aclarar la eficacia de los mismos y sus diferentes indicaciones.
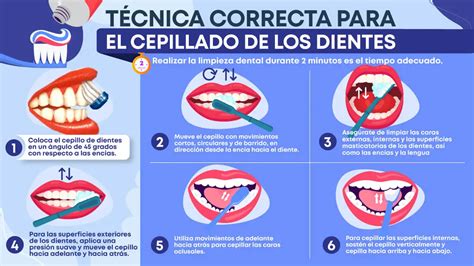
La prevención de la enfermedad periodontal se basa en la disminución del acúmulo de placa. Si a esto añadimos el insuficiente control mecánico de la misma, bien por técnica incorrecta de cepillado, bien por hábitos higiénicos bucodentales inadecuados en una parte extensa de la población, parece clara la necesidad de utilizar un agente antimicrobiano que complemente el control de la placa bacteriana de forma continuada y eficaz.
La limpieza mecánica actúa sobre la superficie dentaria no esterilizando la superficie sino limitando la masa bacteriana dejando una pequeña placa no patógena que es compatible con salud gingival.
Las sustancias químicas actúan sobre la placa cuantitativa y cualitativamente por los siguientes medios:
- Evitando la adherencia bacteriana, con agentes antiadhesivos.
- Deteniendo o retrasando la proliferación bacteriana con antimicrobianos.
- Eliminando la placa establecida con lo que a veces es llamado el "cepillo dental químico".
- Alterando la formación de la placa.
Aprende a usar los cepillos interdentales como profesional con Dra Edith Godinez
Características de los Agentes Antiplaca
Una revisión de los agentes químicos para el control de placa, exige discutir los requisitos básicos que deben reunir:
- Especificidad: El control de placa no debe basarse en antibióticos, siendo reservados para uso sistémico en infecciones dentales o enfermedades sistémicas específicas.
- Eficacia: Aceptando la naturaleza no específica de la placa dental, las características antimicrobianas de los antisépticos bucales hacen que sean el fármaco de elección.
- Sustantividad: Cualidad que mide el tiempo de contacto entre una sustancia y un sustrato en un medio dado. Para la utilización habitual en clínica los antimicrobianos de segunda generación son los de elección.
- Seguridad: Los agentes antimicrobianos se han ensayado extensamente con lo que su uso está avalado científicamente. La seguridad de un fármaco viene condicionada por su permeabilidad y potencial de toxicidad.
- Eficacia intrínseca: es el porcentaje de efecto máximo que puede conseguirse con las limitaciones de solubilidad del agente.
Sustancias Utilizadas para el Control de Placa Dental
Existen múltiples grupos de sustancias utilizadas en el control de placa, entre los que destacan:
- Antibióticos
- Enzimas
- Antisépticos bisguanídicos: clorhexidina, alexidina, octenidina.
- Compuestos de amonio cuaternario: cloruro de cetilpiridinio, cloruro de benzalconio.
- Fenoles y aceites esenciales: timol, hexilresorcinol, eucaliptol, triclosan.
- Productos naturales: sanguinaria.
- Fluoruros: sódico, monofluorofosfato sódico, fluoruro estañoso, fluoruro de amima.
- Sales metálicas: estaño, zinc, cobre.
- Agentes oxidantes: peróxido de hidrógeno, peroxiborato sódico, peroxicarbonato sódico.
- Detergentes: laurilsulfato sódico.
- Alcoholes aminados: octapinol, delmopinol.
A continuación, comentaremos los más utilizados en la práctica clínica.
Compuestos de Amoníaco Cuaternario
Estos compuestos reducen la placa en un 35%. Su mecanismo de acción parece deberse al aumento de la permeabilidad de la pared bacteriana favoreciendo la lisis y disminuyendo la capacidad de la bacteria para adherirse a la superficie dentaria. Estos compuestos son de eficacia moderada y se eliminan rápidamente de las superficies bucales.
Principalmente el cloruro de cetilpiridinio (CPC) que generalmente se usa en pastas dentífricas y colutorios al 0,5%. Al añadirlo a clorhexidina potencia los efectos de ésta.
Fenoles y Aceites Esenciales
Han demostrado una reducción de la placa y gingivitis en un 35%. Se han usado en colutorios y caramelos durante años. El más conocido es el Listerine®, que es un aceite esencial mezcla de timol, mentol y eucaliptol combinados con metilsalicilato con un 26,9% de alcohol y con una presentación en diferentes sabores.
Entre sus efectos adversos podemos destacar su fuerte sabor, que la casa comercial justifica diciendo que al ser un producto norte americano es más fuerte porque a los americanos les gustan los sabores fuertes y de acuerdo a Pontefract y cols. en 2001 tiene un ligero poder erosivo sobre el esmalte.
Otros efectos secundarios observados han sido: la tinción, el sabor amargo y la sensación de quemazón en la cavidad oral.
Triclosan
Es un antiséptico bisfenol clorado (Martindale, 1993). El triclosan ha sido utilizado en jabones, y pastas de dientes. Solo como colutorio al 0,2% tiene un efecto inhibitorio moderado de la placa y una sustantividad antimicrobiana de alrededor cinco horas.
Mas que beneficios en el control de placa, el triclosan parece tener importancia en control de la gingivitis al tener un papel antiinflamatorio. Tiene un control antiplaca similar al fluoruro sódico pero muy inferior a clorhexidina 0,12% (Addy, 1990). No se han observado efectos adversos importantes con esta sustancia.
Fluoruros
Tienen propiedades antiplaca. Los más utilizados localmente son: el fluoruro de estaño, fluoruro de sodio y el fluoruro fosfato acidulado.
El flúor (F) es un elemento químico perteneciente al grupo de los halógenos, de bajo peso atómico y de gran electronegatividad, por lo que se combina con cationes tales como el calcio o el sodio para formar compuestos estables (como el fluoruro de calcio o el fluoruro de sodio), que están en la naturaleza (en el agua o los minerales).
Desde 1909 se conoce el efecto preventivo del flúor sobre la CD. Los trabajos de Cox, Dean y Armstrong (11) permitieron concluir que el F aumentaba la resistencia a la CD, pero producía manchas en el esmalte y que la concentración de 1 ppm de fluoruro en agua se relacionaba con la máxima reducción de CD y el mínimo porcentaje de moteado dental.
En las últimas décadas, la prevalencia de CD en los niños había disminuido en la mayoría de países industrializados. Esto se atribuyó al empleo de flúor tanto sistémico (agua de consumo, bebidas y alimentos) como tópico (dentífricos, geles, colutorios) así como a una mejoría del estado de nutrición y de la higiene dental (14).
El flúor actúa principalmente de las siguientes formas:
- Transformación de la hidroxiapatita (HAP) en fluoropatita (FAP), que es más resistente a la descalcificación.
- Inhibición de la desmineralización y catálisis de la remineralización del esmalte desmineralizado.
En definitiva, el proceso de desmineralización y remineralización dental sería un proceso dinámico que duraría toda la vida del diente. La reversibilidad de este mecanismo justifica, por un lado, la recomendación del empleo de flúor durante toda la vida y no sólo durante la infancia.
El F presente en la fase fluida de la superficie dental es el que realmente disminuye la desmineralización y aumenta la remineralización del esmalte, siendo clave la frecuencia de la exposición al F. La saliva es el principal transportador del F tópico.
La fluorosis dental (FD) es la hipomineralización del esmalte dental por aumento de la porosidad. Se debe a una excesiva ingesta de F durante el desarrollo del esmalte antes de la erupción. La FD presenta una relación dosis-respuesta (25).
La dentición del ser humano es heterodonta (dientes morfológicamente distintos según su función) y difidiodonta (dos denticiones, siendo la primera de 20 dientes que, tras exfoliarse da paso a una segunda dotación permanente de 32 piezas).
En definitiva, la FD puede ser prevenida si se enfoca la administración de F sistémico por edades (menores de 2-3 años, de 3 a 6 años y mayores de 6 años), pues en los 2-3 primeros años es cuando no hay que sobrepasar las dosis recomendadas de F para evitar la FD de las piezas, que se verán tras la erupción. A partir de los 3 años, si hay FD, el problema estético sería ser menor, pues afectaría a los premolares y molares.
La administración de flúor puede realizarse de forma sistémica o tópica.
La administración sistémica puede, a su vez, hacerse de modo colectivo (fluoración del agua potable) o individual.
La fluoración artificial del agua de consumo público ha sido la medida más eficaz y económica para la profilaxis colectiva de la CD, ya que no necesita cooperación diaria y consciente de los interesados.
Actualmente se sigue estimando que el nivel apropiado de flúor en el agua de consumo público debe estar entre 0,7 y 1,2 mg/l en función de la ingesta máxima media de la población en cuestión, ya que la ingesta total de flúor depende del nivel de ingesta hídrica.
Cuando no se fluorura el agua de consumo público por no haber una red centralizada del agua, se puede recurrir a la fluoración de la sal común (200 mg F/kg), medida poco útil en la infancia ante la necesidad de realizar una prevención global de las enfermedades cardiovasculares (36).
Los suplementos orales de fluoruro (SOF) se establecieron para ofrecer F a comunidades donde no se podía fluorar el agua. Por ello, la cantidad de suplemento administrada se realiza en función de la concentración de ión F del agua de consumo.
Así pues, los SOF deben administrarse en ayunas y alejados de las tomas de productos lácteos, para evitar la precipitación de fluoruro cálcico. Pueden usarse gotas desde los 6 meses al año o dos años, continuando después con comprimidos.
En primer lugar, la Academia Americana de Pediatría, al apoyar las recomendaciones para el uso del F en la prevención y control de la CD en Estados Unidos (28), sigue indicando las dosis que estableció conjuntamente con la Asociación Dental Americana en 1995 (tabla 4) (44), en las que se indica el empleo de SOF desde los 6 meses hasta los 16 años en función del F del agua de consumo.
Por su parte, el Comité de Nutrición de la Sociedad Canadiense de Pediatría (37) es más restrictivo, en cuanto a las dosis e indicaciones de los SOF. Así, y tal como se observa en la tabla 5, no se ofrecen SOF a los niños que consumen agua con más de 0,3 mg/l de F, independientemente de la edad. Pero además indica que los SOF se administren sólo si el niño no se cepilla (o lo hacen sus padres) los dientes dos veces al día o si el niño pertenece a un grupo de riesgo de caries dental (figura 5).
Todas estas limitaciones en las recomendaciones sobre el empleo de los SOF se relacionan con la probabilidad que tienen los SOF de producir FD.
Si el problema de la FD se restringe al niño pequeño, debemos conocer con exactitud cuáles son las necesidades de F. Las DRI (dietary reference intakes) para el F hacen referencia a las recomendaciones nutricionales que pueden usarse para planificar y valorar dietas en personas sanas. El valor de la IA de F se refiere a la ingesta media de dicho nutriente para una población determinada o subgrupo que mantiene una reducción máxima de la CD sin efectos secundarios.
Tabla 1. Dosis de flúor recomendadas por la Academia Americana de Pediatría y la Asociación Dental Americana (1995)
| Concentración de flúor en el agua (ppm) | 6 meses - 3 años | 3 - 6 años | 6 - 16 años |
|---|---|---|---|
| Menos de 0.3 | 0.25 mg/día | 0.50 mg/día | 1.00 mg/día |
| 0.3 - 0.6 | Ninguna | 0.25 mg/día | 0.50 mg/día |
| Más de 0.6 | Ninguna | Ninguna | Ninguna |