Probablemente todos estamos familiarizados con el término "caries". Desde pequeños aprendemos que tenemos que protegernos de "carius y baktus" para que no aparezcan agujeros en nuestros dientes, sobre todo, por supuesto, cepillándonos los dientes a conciencia. Pero, ¿qué es exactamente la caries? ¿Cómo se desarrolla esta enfermedad? ¿Cómo puede proteger mejor sus dientes y qué opciones de tratamiento existen?
La caries es una enfermedad del diente causada por bacterias. Característico de la caries, y al mismo tiempo el signo más llamativo, es el temido agujero en el diente, que, sin embargo, sólo se manifiesta en una fase avanzada. La enfermedad no es rara: la caries es una de las dolencias humanas más comunes, junto con los resfriados y las enfermedades de las encías. Y lo que mucha gente no sabe: La caries puede ser contagiosa.
Ya sea diente canino, muela del juicio o incluso diente de leche, la caries puede formarse en cualquier parte de nuestros dientes y suele desarrollarse cuando no nos cepillamos los dientes a fondo y con suficiente regularidad. Entonces se forma sobre ellos una placa áspera y peluda, que también recibe el nombre de sarro. Esta capa, normalmente de color blanco amarillento, está formada por saliva, bacterias y restos de comida. Al principio, la placa es muy blanda, por lo que es fácil de eliminar con un cepillo de dientes y cepillos interdentales.
Los verdaderos culpables de la caries son las bacterias que se encuentran en la placa. Obtienen su energía de los hidratos de carbono de los alimentos. Prefieren el azúcar fácilmente fermentable. Convierten este azúcar en ácidos que desmineralizan nuestro esmalte dental.
La buena noticia es que en la boca se produce un proceso que protege los dientes de la caries. Nuestra saliva está enriquecida con minerales que endurecen (remineralizan) constantemente el esmalte dental. Sin embargo, este proceso natural se ve alterado cuando consumimos azúcar repetidamente, ya sea como tentempié frecuente o como bebida dulce.
Para evitar que esto ocurra en primer lugar, una cosa ayuda: cepillarse los dientes regularmente, por la mañana y por la noche, además del uso de un raspador de lengua y cepillos interdentales adecuados. La caries se debe principalmente a una higiene dental insuficiente. Pero: Es cierto que algunas personas tienen más tendencia a desarrollar caries que otras. Esto se debe a que todos tenemos un nivel de acidez (pH) de la saliva diferente.
Tipos de Caries
La caries puede tener muchos nombres, dependiendo de dónde se produzca:
- Caries interdental: Este término se refiere a la caries que se forma entre los dientes; es decir, en las superficies de contacto de dos dientes adyacentes. Estas zonas son especialmente susceptibles porque a menudo se olvidan durante el cepillado.
- Caries oclusal: Se trata de la caries que se forma en el diente, es decir, en las superficies masticatorias de los molares.
- Caries cervical: La caries dental del cuello se produce cuando los cuellos de los dientes están expuestos y se forma caries en ellos. Esto ocurre con más frecuencia en las personas mayores, que son más propensas a tener encías retraídas y cuellos dentales expuestos.
- Caries secundaria (recidiva de caries): Describe la formación de caries en zonas que ya han sido tratadas. Así, esta nueva caries se desarrolla en la zona de empastes y coronas; también bajo un empaste o corona. Esta nueva formación de caries se denomina recidiva de caries y suele ser el resultado de un tratamiento inicial deficiente.
Una caries nunca aparece de la noche a la mañana. La formación de caries es un proceso que, en el mejor de los casos, puede reconocerse y detenerse en una fase temprana.
En realidad, la caries inicial es sólo una fase preliminar de la enfermedad, que luego se convierte en caries sin tratamiento. La caries inicial suele manifestarse en forma de manchas blancas, marrones o transparentes en los dientes. Se desarrollan porque el esmalte dental ya ha sido atacado y las zonas afectadas ya se han desmineralizado. En esta fase, el diente ya ha sufrido más; sin embargo, al principio se trata "sólo" de una infestación superficial, en la que el esmalte está afectado.
Se denomina dentina al tejido que se encuentra bajo el esmalte dental. Este tejido es blando y, por tanto, más susceptible a la caries. En este caso, la caries ya ha atacado dos tercios del hueso del diente y ha penetrado en la pulpa. Esta capa más interna contiene los vasos sanguíneos y los nervios. La caries puede causar irritación e inflamación de la pulpa, lo que puede ser muy doloroso.
Se trata de la forma más grave de caries; casi la fase final. Las bacterias destructoras han llegado a la pulpa y han creado una conexión entre la cavidad bucal y la cavidad del diente. Si la caries ya ha alcanzado la pulpa, puede desarrollarse una infección, que a su vez puede causar un absceso en la parte inferior del diente. Un absceso de este tipo es muy peligroso y debe tratarse inmediatamente. Si no se hace, la infección puede extenderse a los huesos maxilares y también a la cabeza y el cuello. Suele causar dolor. También puede haber inflamación de las encías, la cara o la mandíbula. La fiebre y la inflamación de los ganglios linfáticos también pueden ser signos de un absceso.
EVITA LAS CARIES – Causas, PREVENCIÓN y tratamiento de la caries dental | Dentalk! ©
Factores de Riesgo y Prevención
Ya conoces los factores de riesgo más importantes de la caries dental: la placa y el sarro. Sin embargo, también hay otros factores que pueden favorecer el desarrollo de caries. Una cosa ayuda a combatir las bacterias que provocan la caries: eliminarlas. Asegúrate de cepillarte los dientes al menos dos veces al día durante tres minutos. También es importante no olvidar los espacios entre los dientes.
Para prevenir la caries en los espacios interdentales, es importante limpiarlos con regularidad. Con los cepillos interdentales, podrá llegar fácilmente incluso a los nichos más finos y estrechos. A la mayoría de la gente le encantan las bebidas y los alimentos dulces. Por desgracia, tienen el inconveniente de que también les gustan a nuestras bacterias "malas" de la boca. Como ya sabemos, las bacterias hacen que nuestro esmalte sea poroso y permeable, de modo que el diente puede destruirse desde dentro hacia fuera.
Los fluoruros pueden contrarrestar este proceso. Se trata de compuestos de flúor. Sólo se encuentran en cantidades muy pequeñas en los alimentos (las excepciones son, por ejemplo, el té verde y negro y el marisco), y el agua potable también contiene sólo pequeñas trazas. Así que tenemos que "llenarnos". Esto funciona, por ejemplo, a través de dentífricos enriquecidos con fluoruros. En las zonas con un mayor contenido de flúor en el agua potable, la tasa de caries es realmente más baja que en otras regiones.
Ya lo sabemos: nuestra saliva ayuda a proteger los dientes de la caries. Por eso, las personas con bajo flujo de saliva corren más riesgo de tener agujeros en los dientes. La reducción de saliva puede deberse, por ejemplo, a ciertos medicamentos, pero también a la radioterapia contra el cáncer.
Sólo un esmalte dental intacto y duro constituye una barrera eficaz contra las bacterias causantes de la caries. Los investigadores han descubierto que un esmalte débil o defectuoso puede estar causado por genes mutados.
Durante el embarazo, las futuras madres corren especial riesgo de desarrollar caries o enfermedades de las encías. Esto suele deberse a cambios hormonales. No en vano se dice que "cada embarazo cuesta un diente". Para evitarlo, las embarazadas deben prestar especial atención a su higiene dental.

Detección de la Caries
¿Tengo caries? La mayoría de la gente asocia la caries con dolor y un agujero visible en el diente. Sin embargo, estos dos síntomas ya son señal de un estadio muy avanzado. La caries en sus fases más tempranas no suele poder detectarse por uno mismo, por eso son tan importantes las revisiones periódicas en el dentista. Un signo temprano de caries dental podría ser cuando sus dientes reaccionan repentinamente de forma desagradable a los alimentos calientes o muy fríos. Si experimenta este fenómeno, debe acudir al dentista. Sólo un dentista puede decirle si se trata realmente de caries.
Las personas afectadas por caries pueden ser sensibles cuando sus dientes entran en contacto con alimentos dulces. Esto se debe a que la caries daña el esmalte en un lugar y abre un camino hacia el nervio. Que se produzca o no dolor de muelas también depende de dónde se encuentre el agujero. Los agujeros en el esmalte dental, por ejemplo, no suelen causar dolor.
El dolor de muelas espontáneo -independientemente del frío, el calor o los dulces- sólo suele aparecer cuando los agujeros ya llegan casi hasta la pulpa o ésta incluso ya está atacada. La caries avanzada también puede provocar mal aliento. Esto suele deberse a que las bacterias de la caries no han sido suficientemente eliminadas por la persona afectada.
Cuanto antes se detecte la caries, más fácil será tratarla. Las revisiones dentales son muy importantes para detectar las primeras fases de la caries. El primer paso para detectar la caries es observar de cerca los dientes. Para ello, el dentista utiliza un pequeño espejo y una luz muy brillante. Durante este primer examen, el médico puede detectar cambios en la superficie del diente que pueden indicar la presencia de caries. Si es así, el médico puede confirmar sus sospechas con una sonda especial.
Si, por ejemplo, la sonda se atasca en un punto, suele ser señal de que allí hay caries. Esto se debe a que el esmalte sano es duro y resiste la presión de la sonda. Si, por el contrario, el esmalte dental está afectado por la caries, se vuelve blando, de modo que la sonda se clava un poco allí.
Los rayos X son otra forma de detectar caries bien ocultas. La gran ventaja es que las imágenes hacen visible el daño en una fase muy temprana, lo que no ocurre cuando se examina con una sonda. La desventaja, por supuesto, es la exposición a la radiación.
Las radiografías y los exámenes con sondas tienen desventajas: Los rayos X estresan el cuerpo y con las sondas siempre existe además el riesgo de dañar el diente e incluso de transferir las bacterias de la caries a otros dientes. Más suave es la llamada transiluminación con fibra óptica. Describe el paso de luz a través de los dientes. El dentista dirige la luz fría hacia el diente mediante una sonda (roma). Este método de examen es ideal para detectar caries en los espacios interdentales de los dientes posteriores y anteriores. El principio en el que se basa: La sustancia dental destruida impide la transmisión de la luz; se hace visible una mancha oscura que representa la caries.
La medición de la resistencia eléctrica también es un método para la detección precoz de la caries. Aprovecha el hecho de que la caries modifica la resistencia eléctrica de los dientes. El esmalte dental sano tiene poca o ninguna conductividad eléctrica. Si se caries, pierde esta propiedad aislante: empieza a conducir la electricidad.
El diagnóstico por fluorescencia láser utiliza las propiedades fluorescentes de la estructura dental. Las partes cariadas presentan una fluorescencia más intensa que las sanas. Para detectar estas diferencias, se ilumina el diente con una lámpara especial que emite una luz con una longitud de onda específica.
Los exámenes dentales preventivos deben realizarse aproximadamente cada tres a doce meses; los intervalos de tres meses son ya muy próximos y se recomiendan sobre todo para las personas que tienen dientes muy susceptibles. Por regla general, lo habitual es un intervalo de doce meses. A los niños se les suele ver cada seis meses.
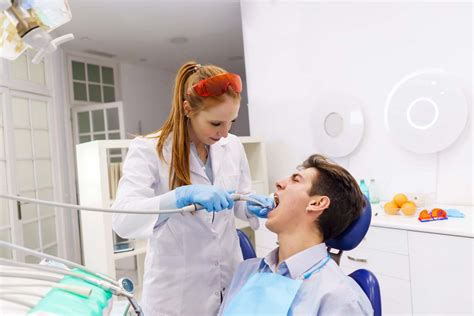
Tratamientos para la Caries
¿Qué hace contra la caries? Una vez que se ha desarrollado la caries, es importante detener la enfermedad lo antes posible . ¿Pero cómo? Eso también depende de la fase en la que se descubra la caries. La terapia es más suave cuando la caries aparece en forma de las "manchas blancas" descritas anteriormente. En esta fase temprana de la enfermedad, no es necesario utilizar un taladro. Sin embargo, no se debe esperar la autocuración de . Si no se toman medidas, el riesgo de "caries real" es alto.
En esta fase temprana de la enfermedad, no es necesario utilizar un taladro. Sin embargo, no se debe esperar la autocuración. Si no se toman medidas, el riesgo de "caries real" es alto.
Es probable que el dentista recomiende el uso de un dentífrico altamente concentrado en flúor para remineralizar el diente. También se puede considerar como terapia la aplicación de varias aplicaciones de flúor por el propio dentista.
Con estas medidas poco complicadas, a menudo se pueden eliminar de nuevo las antiestéticas manchas. Sin embargo, es importante saber que la caries no siempre se anuncia con "manchas blancas". A menudo, el dentista descubre la caries durante una revisión normal sin que el paciente sea consciente de ello.
También es importante saberlo: Las llamadas "manchas blancas" no siempre son un signo de caries incipiente. Un accidente dental o el uso de demasiado flúor también pueden causar las manchas - esto último se llama fluorosis. Las manchas blancas pueden ser el primer signo de la aparición de caries, pero no tienen por qué serlo. También pueden deberse a la fluorosis.
Si la caries ya ha alcanzado la dentina, a menudo hay que recurrir a la fresa. Con este aparato se elimina la caries de la zona afectada. Por supuesto, la "cavidad" que se crea allí debe rellenarse de nuevo. El empaste dental es, con total seguridad, uno de los tratamientos más realizados en cualquier clínica odontológica. El empaste dental, también llamado obturación, es el tratamiento más común para eliminar la caries en su fase inicial.
El procedimiento de un empaste dental es relativamente sencillo y no suele causar dolor gracias a la anestesia local. El empaste -también conocido como obturación dental- es el procedimiento que se realiza para tratar una caries en su fase inicial. Para ello, el dentista revisará la boca del paciente mediante un espejo y una sonda de exploración. Con el objetivo de evitar que el paciente sienta dolor durante el proceso, se aplica anestesia local.
Antes de comenzar con la eliminación de la caries, el dentista aislará la pieza dental. Con ello, evitará que la saliva llegue a la zona. Mediante unos instrumentos llamados fresas dentales, el odontólogo retira todo el tejido del diente afectado por la caries. Todo este proceso hará que la pieza dental recupere su funcionalidad y su estética original.
Este proceso consta de los siguientes pasos:
- Anestesiar para que no moleste ni el diente ni la encía.
- Colocar el dique de plástico que ayuda a aislar el diente de la saliva.
- Limpiar la caries con instrumental rotatorio (turbina y contraángulo).
- Grabar el diente con un gel ácido para que el tejido a rellenar esté rugoso.
- Aplicar un adhesivo para que el material de reconstrucción se pegue.
- Reconstruir con composite, una resina del mismo color del diente que se endurece con luz.
Es importante no dejar avanzar una caries, por pequeña que esta nos parezca. Realizar una obturación necesita de un proceso que no entraña dificultad ni lleva demasiado tiempo: apenas unos 45 minutos, más o menos.
En primer lugar, hay que valorar el alcance de la caries que queremos tratar. Si el daño provocado por la caries dentales no pasa del esmalte, podemos saltarnos este paso. El odontólogo elimina todo el tejido afectado por la caries. Para ello, se sirve de una broca dental o un láser y apura la limpieza con una cureta. Si es necesario, aplicamos un protector pulpar; normalmente, hidróxido de calcio.
Grabamos el diente con un gel ácido. Rellenamos la cavidad con el material del empaste, que casi siempre será una resina compuesta llamada composite. A medida que la aplicamos por capas, vamos modelando y compactando la resina para que ocupe todo el hueco. Cuando el material elegido ya está duro, pasamos a pulirlo con una fresa dental específica para tal fin. El objetivo es alisar y perfeccionar la forma para ajustar la mordida y debemos ir realizando pruebas para comprobar que lo logramos.
Con este proceso, eliminamos y limpiamos todo rastro de la lesión, evitando que las bacterias sigan su avance y lleguen a la estructura interna de las piezas. Una obturación dental es un tratamiento sencillo y relativamente rápido, que se realiza en una sola sesión y tarda entre 40 y 50 minutos.
Materiales para Empastes Dentales
¿Qué materiales se usan para empastar una caries? Se suele usar composite, una resina del mismo color del diente que se endurece con luz. A veces antes del composite aplicamos un composite fluido llamado flow que ayuda a rellenar los huecos más inaccesibles. Además del composite fotocurado existen otros tipos de composite llamados autopolimerizables que secan sin necesidad de luz. El material de obturación es de elección de cada dentista.
Existen diversos materiales para realizar este tratamiento. Aquí te contamos cuáles son y las características de cada uno para que elijas junto con tu dentista el que más te conviene.
A continuación, se presenta una tabla comparativa de los materiales más comunes utilizados en los empastes dentales:
| Material | Ventajas | Desventajas | Duración |
|---|---|---|---|
| Amalgama de plata | Barato, duradero | Poco estético, contiene mercurio | 14 años (promedio) |
| Composite | Estético (color del diente) | Menos duradero que la amalgama | 5-10 años |
| Ionómero de vidrio | Estético, libera flúor | Menos resistente | 5 años |
| Cerámica (Inlays/Onlays) | Muy estético, resistente a manchas | Más costoso, requiere varias citas | 10-15 años |
| Oro | Muy duradero, biocompatible | Muy costoso, poco estético | 20+ años |
Amalgama de plata: Es una combinación de plata, mercurio, cobre, estaño y, a veces, zinc, paladio o indio. La mayor ventaja de este material es que es barato y dura una media de 14 años. Además, es menos probable que los empastes de amalgama se estropeen. Otra ventaja es que los dientes con empastes de amalgama de plata son menos propensos a sufrir caries secundarias. Ahora viene la gran desventaja: muchas personas encuentran poco atractivo el aspecto de los empastes. Su color plateado hace que destaquen del resto del diente. Además, hay problemas medioambientales por el contenido de mercurio.
Composite: Este empaste está compuesto por un 20% de plástico y un 80% de sal de sílice o partículas de vidrio muy finas. Los pacientes suelen elegir este tipo de empaste porque es del color del diente y, por tanto, no destaca o destaca muy poco sobre los dientes sanos. En el pasado, el composite tenía la gran desventaja de no ser tan estable como la amalgama de plata. Los composites son blandos y sólo se endurecen después de colocarlos en la cavidad dental con una lámpara especial de luz azul. Deben adherirse a la estructura dental.
Los empastes dentales de resina o composite son los que se realizan de manera más habitual. El principal tratamiento al que recurrimos los odontólogos para eliminar las caries y reparar el diente tras hacerlo, rellenándolo con un material biocompatible.
Después del Empaste
Como ya hemos explicado, el empaste es un tratamiento muy sencillo. No comas ni bebas justo después de haberte realizado el empaste. Es probable que sientas, en la zona del empaste, sensibilidad al frío durante un periodo de tiempo, que puede llegar incluso al mes. Sin embargo, esta sensación debe desaparecer después de 3 o 4 días del tratamiento. Si no es así, es recomendable acudir de nuevo al consultorio odontológico para hacer una revisión.
Después del empaste, es posible sentir sensibilidad dental durante unos pocos días. Esta sensación, que se experimenta al comer alimentos fríos o calientes, nunca debería persistir más allá de una semana.
Conviene esperar a que el efecto de la anestesia desaparezca por completo, lo cual sucede al cabo de entre 1 y 3 horas. Es posible que tras hacer el procedimiento el paciente sienta sensibilidad al comer alimentos muy fríos o calientes e incluso al cepillarse los dientes. Esta sensación puede persistir durante 3 ó 4 días.
Una obturación puede durar entre 8 y 10 años, pero lo cierto es que hay factores que afectan directamente a su resistencia. Sentir dolor o sensación de frío al masticar son claros indicios de que nuestro empaste dental se ha deteriorado. De notar aflicción, es posible que haya alguna fisura en el material o que la caries no se haya eliminado por completo.
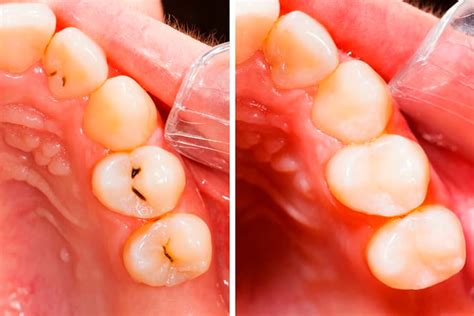
Para evitar molestias o complicaciones después de colocarte un empaste dental sigue las siguientes indicaciones.
- Evita masticar con el diente tratado durante las primeras horas después del tratamiento: te recomendamos no masticar inmediatamente con el diente reparado para no ejercer presión sobre este. Mastica con el lado contrario de la boca. Tampoco es bueno ingerir alimentos muy calientes o fríos las primeras horas después del tratamiento.
- Evita alimentos duros y pegajosos: los primeros días después de la colocación del empaste evita alimentos muy duros, crujientes y pegajosos. Estos podrían romper parte del empaste o desajustarlo.
- Mantener una buena higiene dental: Para evitar la acumulación de bacterias alrededor del empaste y en la superficie de los demás dientes debes mantener una buena higiene dental. Usa pasta dental y enjuague bucal con flúor y no olvides usar hilo dental una vez al día.
- Llama a tu dentista si es necesario: Si sientes molestias en la zona del empaste tras unos días del tratamiento, no dudes en llamar a tu dentista. También si notas que este se fracturo o rompió. Debes actuar rápido, ya que al haber una cavidad abierta las bacterias se acumulan fácilmente en esta y pueden generar infecciones graves.
Es muy frecuente realizar obturaciones, ya que la caries dental es una de las enfermedades más comunes de nuestra boca. Ahora que ya sabes qué es un empaste dental, cómo se realiza y las ventajas que tiene para tu salud bucodental, no lo dejes pasar más tiempo y ve a tratarte esa caries que lleva un tiempo molestándote.