Un absceso dental es un tipo de infección localizada que afecta a las encías y los dientes. Esta infección, también llamada flemón dental, precisa de asistencia médica cuanto antes, ya que suele causar muchas molestias y supone un gran riesgo para la estructura del diente, pudiendo ocasionar pérdida de piezas. Como la mayoría de enfermedades dentales, el absceso dental surge por la acumulación de bacterias dañinas, que terminan atacando las encías y las raíces de los dientes. Por tanto, estamos hablando de una infección. Los abscesos dentales, si no se tratan, pueden infectar otras zonas de la boca.
Se pueden originar en la raíz del diente (absceso periapical) o en la encía colindando con la pieza (absceso periodontal). El absceso dental puede ser causado o acompañado por otras enfermedades periodontales (como la gingivitis o periodontitis) o caries sin detectar ni tratar.
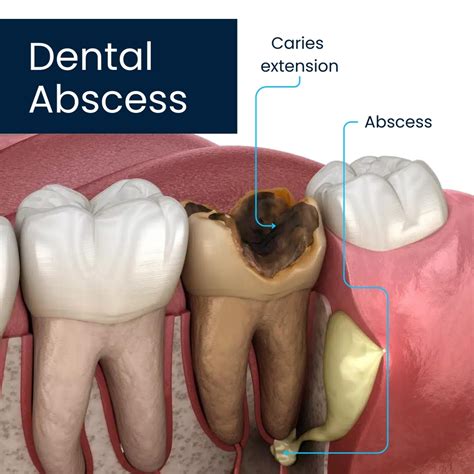
Tratamiento de un absceso dental
La intención principal del tratamiento es acabar con la infección, pero también se buscará detectar las causas del absceso dental y remediarlas. El tratamiento consiste en varios pasos. Primero, el dentista realiza una radiografía de la raíz dental, con la intención de identificar el tipo de bacterias presentes en el diente y el alcance de la infección. Con esta información, se podrá recetar un antibiótico para controlar y eliminar la infección, previniendo también que el problema se agrave.
En función de la gravedad y la extensión del absceso dental, el tratamiento con antibióticos durará entre 1 y 5 días. Si fuese necesario, una vez la infección esté controlada, el dentista realizará una endodoncia, que consiste en una pequeña incisión en la cavidad pulpar. El fin de la endodoncia es sacar los tejidos más afectados para acabar con el absceso dental y prevenir la caída del diente.
Es importante tener claro que el absceso dental no se cura solo nunca, y puede terminar afectando a varias piezas de la boca. Por este motivo, es importante mantener una limpieza dental adecuada y acudir al dentista si notas cualquier síntoma anormal.
🔥 REMEDIOS CASEROS para un ABSCESO DENTAL / ALIVIAR INFECCIÓN en la RAÍZ del DIENTE por COMPLETO
Antibióticos comunes para infecciones dentales
La Amoxicilina es un antibiótico Beta-lactámico del grupo de las aminopenicilinas. Es la misma Amoxicilina combinada con el Ácido Clavulánico cuyo único propósito es inhibir la acción de las betalactamasas para que el antibiótico encuentre menos resistencia de las bacterias.
Consideraciones para la administración de antibióticos
- Paso 1: Para reconstituir y almacenar debe seguir las indicaciones que vienen en el prospecto de cada frasco.
- Paso 2: Estar seguros de la posología que corresponde según el peso del peque. Para ello, el odontopediatra habrá estimado la dosis correcta.
- Paso 3: Te recomendamos hacer una tabla con las horas y los días que le corresponden a tu peque, así garantizas que no te saltaras ninguna dosis y serás puntual.
Si quieres más información sobre la posología de la Amoxicilina y el Augmentine visita este artículo: ¿Cuánto antibiótico debo darle a mi peque?
Infecciones odontogénicas
Son las que afectan a las estructuras que forman el diente y el periodonto. Se caracterizan por su carácter polimicrobiano. La utilización del cultivo como método diagnóstico hacía complicado atribuir a uno o a varios microorganismos una determinada etiología.
El uso de técnicas de diagnóstico inmunológico y molecular para la identificación de los microorganismos, independientes del cultivo (PCR, inmunoensayo, ADN, etc.), desde la década de 1990 ha permitido conocer mejor la flora de la cavidad oral, la asociación de especies en la formación de biopelícula y la relación de algunas bacterias subgingivales en el origen de las periodontitis. Se ha demostrado la presencia de una mayor densidad microbiológica en la cavidad oral enferma que en una sana, y su eliminación implica la regresión o el final de la enfermedad.
Formas clínicas
- Caries y pulpitis: La caries es la destrucción del esmalte dental por la acidificación ocasionada por la fermentación de los hidratos de carbono de la dieta. Su prevalencia es muy alta, hasta un 90% en adultos. Inicialmente es asintomática, hasta que alcanza tejidos dentales profundos -pulpitis-, causando dolor intenso al cepillado dental, con los cambios térmicos o con los azúcares de la dieta.
- Pericoronaritis: Infección en la mucosa que recubre la corona del diente parcialmente erupcionado. Es frecuente en la erupción del tercer molar inferior, hacia los 20- 30 años de edad.
- Gingivitis: Inflamación de la encía por acúmulo de placa dental. Se limita a la encía sin afectar a la estructura de sujeción del diente. Produce sangrado al cepillado. Es un proceso frecuente en adultos (50%) pero reversible.
- Periodontitis: Progresión de la inflamación gingival que afecta a las estructuras de soporte del diente. Inicialmente asintomática, su avance supone la destrucción de las estructuras que fijan el diente, pérdida de hueso maxilar y, finalmente, la caída de la pieza dental. Afecta al 30% de los adultos.
Tipos de abscesos periodontales
Infección purulenta localizada en los tejidos periodontales. Pueden ser causados por necrosis pulpar, por infecciones periodontales, por pericoronaritis, por un trauma o por cirugía. Son una causa frecuente de consulta urgente.
- Absceso gingival: Doloroso, localizado en la encía marginal e interdental, generalmente asociado al impacto de cuerpos extraños.
- Absceso periapical o dentoaveolar: Afecta a los tejidos circundantes a la raíz dental tras la afectación pulpar originada por una caries. Puede cursar con exudado purulento. Se caracteriza por dolor intenso, constante y a la percusión de la pieza dental afectada dolorosa. Es característica la sensación de «diente largo» (el paciente refiere que el diente le ha crecido).
- Absceso periodontal: Al alcanzar la pared gingival de una bolsa profunda periodontal. Puede cursar de forma aguda o cronificarse. Puede ser asintomático si drena espontáneamente.
- Absceso pericoronal: Sobre la mucosa que cubre un diente parcialmente erupcionado.
Duración de un flemón dental
Si has tenido un flemón seguro que te has preguntado, ¿cuánto dura? La duración de un flemón es muy variable en función de la gravedad de la infección pero la media es de unos cuatro días si se trata a tiempo. Un flemón es una inflamación de la encía debido a una infección bacteriana que ha llegado a la raíz de la pieza dental. La infección crea una bolsa de pus o de material infectado en esa zona.
Prevención de infecciones odontogénicas
La salud bucodental es esencial para la salud general y la calidad de vida. La mayoría de las infecciones odontogénicas pueden prevenirse en gran medida con una buena higiene oral y teniendo en cuenta otros factores que se enumeran a continuación.
Higiene dental
La deficiente higiene es el primer factor de riesgo de enfermedad odontológica. Podemos controlar la progresión del biofilm mediante procedimientos mecánicos como el cepillado dental, y mediante procedimientos químicos como el uso de colutorios.
El cepillado a diario de forma correcta elimina el 50% de la placa. Al asociarle el uso de hilo dental, la placa se reduce hasta un 70%. Cepillos interproximales e irrigadores completan y mejoran la limpieza, ya que las zonas interdentales representan un 40% de la superficie dental. Todas estas prácticas realizadas a diario tienen como objetivo reducir la carga bacteriana y evitar su progresión hacia una placa dental calcificada, también denominada sarro o tártaro dental.
Los tratamientos preventivos realizados por profesionales logran eliminar más cantidad de placa y sarro. La aplicación de barniz o geles de flúor en la prevención de la caries en adultos tiene menos evidencia que en niños y adolescentes. La aplicación de sellados dentales ha demostrado prevenir la caries hasta en un 80% de los niños y adolescentes.
El control químico de la placa mediante el uso de fluoruros es la medida con mayor evidencia para evitar tanto la aparición como la progresión de la caries.

Otros factores de riesgo
- Tabaco: Fumar es el segundo factor de riesgo mayor para la enfermedad periodontal. La nicotina favorece la formación del biofilm y el posterior desarrollo de enfermedad periodontal. Se asocia con menor sangrado gingival, por la acción vasoconstrictora de la nicotina, lo que dificulta el diagnóstico precoz.
- Dieta: Hemos de potenciar una dieta que evite las sustancias cariogénicas (azúcares) y los depósitos interdentales favorecidos con las dietas blandas. Sustancias como el xilitol, un alcohol natural del azúcar, administrado en forma de jarabe o en gomas de mascar, ha demostrado efectividad clínica significativa en la prevención de caries, como resultado de reducir los mecanismos de adhesión bacteriana de la biopelícula.
- Fármacos: Se deben tener en cuenta los medicamentos que producen una disminución en la cantidad y calidad de la saliva, así como los que alteran la mucosa gingival (corticoides y AINE, ciertos antihipertensivos, antiepilépticos, inmunosupresores, anticonceptivos orales, etc.), dificultando la higiene y facilitando la enfermedad periodontal.
- Malposiciones dentales: Tanto de dientes naturales como protésicos. Dificultan la correcta higiene.
- Bruxismo: Provoca un desgaste acelerado del esmalte dental, lo que debilita al diente. No se ha encontrado relación con la periodontitis ni con la supervivencia de los implantes osteointegrados.
- Embarazo: Los cambios fisiológicos y hormonales que ocurren durante el embarazo contribuyen a padecer gingivitis y periodontitis. Hay cambios en la composición de la saliva y puede aparecer xerostomía. La gingivitis es más frecuente en el segundo y tercer trimestres, pero desaparece tras el parto.
- Enfermedades sistémicas: Existe evidencia de relación entre algunas enfermedades sistémicas y la periodontitis, considerándose esta como manifestación de ciertas patologías sistémicas, entre ellas las leucemias y el síndrome de Down.
Tratamiento antimicrobiano empírico
Antibióticos indicados cuando la infección local se extiende rápidamente o hay síntomas de afectación sistémica. La primera elección es Amoxicilina 40-50 mg/kg/día en 3 dosis. Como alternativa, Azitromicina o Metronidazol. En casos graves, Amoxicilina/clavulánico.
La duración del tratamiento antibiótico para infecciones leves es de 3 a 5 días. Se recomienda suspender el tratamiento a las 24 horas de la resolución del cuadro clínico.
| Infección | Antibiótico de primera elección | Alternativas |
|---|---|---|
| Infección local con extensión rápida | Amoxicilina 40-50 mg/kg/día | Azitromicina, Metronidazol |
| Enfermedad grave | Amoxicilina/clavulánico | - |