La endodoncia constituye uno de los pilares fundamentales de la odontología moderna, permitiendo la conservación de piezas dentales que anteriormente estaban destinadas a la extracción. Esta disciplina se dedica al estudio de la morfología, fisiología y patología de la pulpa dental humana y de los tejidos periradiculares.
Es fundamental saber el motivo de consulta del paciente, así como interrogar sobre el dolor. Preguntando desde cuándo, si este es constante o pulsátil, sordo o agudo y si empeora o mejora con la alimentación o bebida de determinadas sustancias y temperaturas. Consiste en intentar determinar el síntoma principal del paciente mediante preguntas.
TRATAMIENTO de conducto en muela posterior - Video 3D paso a paso
Anatomía del Sistema de Conductos Radiculares
El sistema de conductos radiculares presenta una complejidad anatómica considerable, alejándose del concepto simplificado de «conductos» únicos y rectos. En realidad, constituye un intrincado sistema tridimensional que incluye el conducto principal, conductos laterales, deltas apicales, istmos, ramificaciones y anastomosis. Las variaciones anatómicas representan un desafío clínico significativo, incluyendo conductos en C, conductos en forma de S, dilaceraciones, conductos calcificados y anomalías de desarrollo.
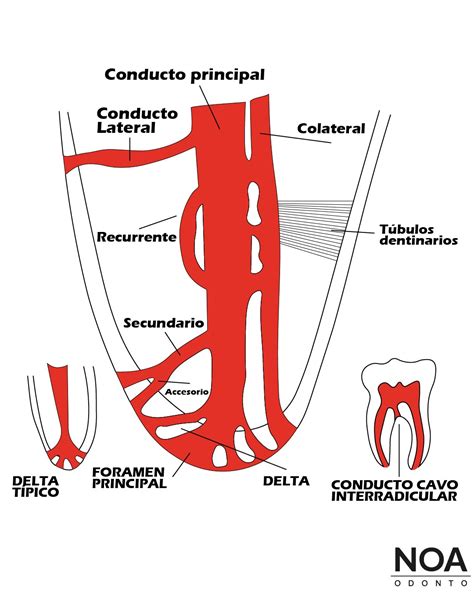
Anatomía del sistema de conductos radiculares.
La pulpa dental, tejido conectivo especializado contenido dentro de este sistema, está compuesta por células (odontoblastos, fibroblastos, células inmunitarias), fibras, sustancia fundamental, vasos sanguíneos y fibras nerviosas.
Diagnóstico y Planificación
La evaluación diagnóstica integral incluye historia médico-dental detallada, examen clínico sistemático (inspección, pruebas de sensibilidad pulpar, percusión, palpación) y estudios radiográficos. Una vez que recopiles toda esta información, es momento de que correlaciones los hallazgos objetivos con la información subjetiva obtenida.
Pruebas Diagnósticas Clave
Estas son algunas de las principales pruebas diagnósticas: anamnesis, palpación, percusión, pruebas de sensibilidad (térmicas o eléctricas), pruebas radiográficas, sondaje periodontal u oclusión. Finalmente, la palpación de los tejidos blandos se procede con el dedo índice.
Los tests térmicos se clasifican en fríos (barrita de hielo, hielo seco o gas refrigerante) y calientes (gutapercha caliente y cepilla o copa de pulir). Estos pueden ser: térmicos, eléctricos, láser o pulsioximetría.
Imágenes Radiográficas
La radiografía intraoral digital es indispensable para poder realizar un buen diagnóstico endodóntico. Para corroborar el diagnóstico es necesario apoyarse en imágenes radiográficas.
Otras Pruebas Diagnósticas
Si es un caso que el diagnóstico es más complejo, existen ayudas diagnósticas más específicas como la prueba eléctrica, prueba de mordida, prueba de cavidad, flujometría con láser Doppler, tinción y transiluminación, oximetría de pulso y anestesia selectiva.
Mediante una sonda milimetrada se valora el estado periodontal del diente a explorar y del paciente en general para determinar si el problema es endodóntico, periodontal o combinado.
Clasificación de las Patologías Pulpares
La pulpitis, inflamación de la pulpa dental, se clasifica tradicionalmente en reversible e irreversible según su potencial de recuperación.
- Pulpitis Reversible: Caracterizada por dolor provocado de corta duración, representa una inflamación pulpar leve donde la eliminación del irritante permite la recuperación tisular. Consiste en una inflamación de la pulpa dental causada por factores como una caries, una obturación alta, una maloclusión o una fractura dental.
- Pulpitis Irreversible: En la pulpitis irreversible, la pulpa ya no puede ser salvada y será preciso realizar un tratamiento de canal radicular para poder preservar el diente.
- Necrosis Pulpar: Resultado final de la pulpitis irreversible no tratada, representa la muerte del tejido pulpar con cese de respuesta sensorial y descomposición tisular. Cuando la pulpa dental se necrosa debido a una circulación sanguínea insuficiente se produce la necrosis pulpar.
Lesiones Periapicales
Las lesiones periapicales resultado de la necrosis de la pulpa dental son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical.
La periodontitis apical está usualmente producida por una infección intrarradicular. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
Estado normal de los tejidos periapicales. La periodontitis apical es una inflamación alrededor de los tejidos periapicales del diente, que puede tener lugar después de un trastorno en el sistema de conductos radiculares, por varios motivos, como el progreso de necrosis pulpar o el fracaso de un tratamiento de endodoncia previo.

Lesión periapical.
Clasificación de Lesiones Periapicales
- Periodontitis Apical Aguda: Es un proceso infeccioso agudo y doloroso que afecta al diente y los tejidos circundantes.
- Absceso Periapical: Cursa con fuerte dolor e inflamación, en ocasiones aparece fiebre. Se observa un drenaje a nivel de la mucosa de una infección proveniente del diente problema. Es una reacción inflamatoria periapical que tiene un inicio rápido, con una formación de pus, inflamación de los tejidos asociados y edema, pudiendo experimentar malestar general, fiebre y adenopatía. El paciente presenta aumento de volumen extraoral en la zona afectada.
- Periodontitis Periapical Crónica (Granuloma Periapical): Es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T.
- Quiste Radicular: Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc. La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
Tabla: Diagnóstico Diferencial de Condiciones Pulpares y Periapicales
| Condición | Dolor | Cambios Radiográficos |
|---|---|---|
| Pulpitis Reversible | No espontáneo, presente solo ante estímulo de frío o dulce, que desaparece unos segundos después de eliminar el estímulo. | Generalmente no hay cambios, pero puede observarse ensanchamiento del ligamento periodontal. |
| Pulpitis Irreversible | Agudo con el estímulo térmico, persistente (a menudo 30 segundos o más después de la eliminación del estímulo), espontáneo (dolor no provocado) y referido. El paciente refiere sentir dolor pulsátil al ritmo del corazón. Puede acentuarse por los cambios de postura como: acostarse o agacharse, y los analgésicos de venta libre suelen ser ineficaces. | Normalmente es un hallazgo radiográfico casual. Zona radiolúcida en región periapical. |
| Necrosis Pulpar | La pulpa no responde a las pruebas pulpares y es asintomática. | Hay una zona radiolúcida en la región periapical, por la destrucción ósea. |
| Periodontitis Apical | Al morder, con la percusión y/o palpación. | Zona radiolúcida en región periapical. La fistulografía nos señalará el origen del absceso. |
Consideraciones Finales
Recuerda que cualquier dolor de la cavidad bucal es dental, hasta que se demuestre lo contrario. Sin embargo, nuestro consejo es que, si no dominas todavía alguno de estos diagnósticos o herramientas, y por este motivo no logras llegar a un diagnóstico certero, te apoyes en nosotros para definirlo como equipo multidisciplinario.
Un odontólogo especializado en endodoncia será capaz de realizar un correcto diagnóstico para aplicar el tratamiento adecuado para salvar el diente y preservar la salud del paciente.
tags: #diagnostico #endodoncia #pulpar #y #periapical