Un diente podrido por dentro es sinónimo de caries y, a su vez, significa que existe un deterioro considerable del mismo. Si tienes dudas sobre el tema, explicamos a continuación qué son los dientes podridos y cuáles son sus causas y síntomas, así como los posibles tratamientos.
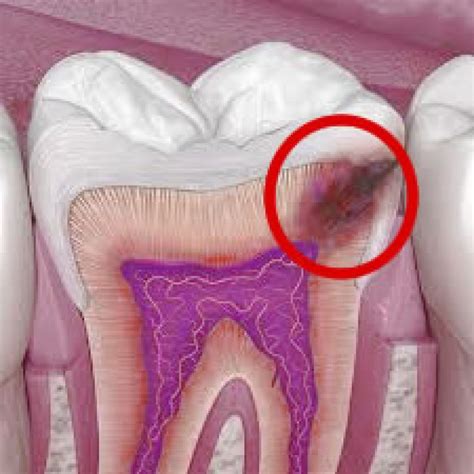
¿Qué son los dientes podridos?
Los dientes muy deteriorados, en los que se ve afectada tanto su parte estética como su parte funcional, se les denomina dientes podridos. Los dientes podridos se caracterizan por volverse sensibles y débiles. Además, en la parte exterior pueden presentar signos visibles como decoloración, grietas o agujeros.
Diferencia entre caries y dientes podridos
La principal diferencia entre un diente con caries y uno podrido, es que en este último las bacterias causaron un daño severo tanto en la parte interna como externa de la pieza dental.
Causas de los dientes podridos
Aunque las caries no tratadas pueden llegar a causar que los dientes se pudran, no le sucede a todas las piezas con esta enfermedad, ya que esto puede suceder por otros motivos. Existen diversas razones por las que un diente puede oscurecerse hasta verse negro. En general, las causas se dividen en extrínsecas (manchas superficiales externas en el esmalte) e intrínsecas (problemas internos del diente que cambian su color desde dentro).
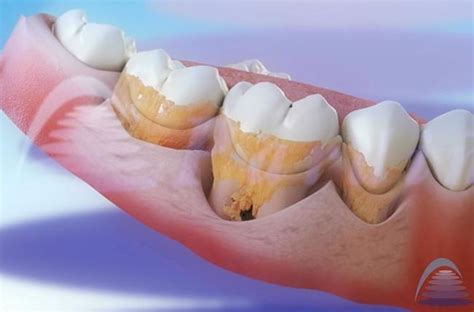
Higiene bucal deficiente
Al no tener una adecuada rutina de higiene dental, las bacterias, al unirse con la saliva y restos de comida que no son eliminadas por el cepillado o el hilo dental, provocan la aparición de la placa dental. Esta se acumula en los dientes y encías causando daños en la parte interior o exterior del diente.
Dieta alta en azúcar y ácidos
El consumo de azúcar y alimentos ácidos contribuyen a que las bacterias se reproduzcan y provocan la erosión del esmalte dental Poco a poco atacan la parte interna del diente hasta llegar a la pulpa, causando una fuerte infección. El principal valedor de que tengamos este problema en nuestros dientes son las caries (y estas se producen al ingerir alimentos con grandes cantidades de azúcar, y no tener la higiene adecuada como cepillarse las tres veces al día). En consecuencia, el tejido se debilita, logrando que estas bacterias ataquen de forma severa la dentina y posteriormente la pulpa dental.
Factores genéticos
Las personas que tienen tendencia a sufrir de caries por causas genéticas, también pueden ser propensas a tener dientes podridos causados por caries no tratadas.
Otras causas
El uso de cigarrillos o productos del tabaco altera la microbiota intestinal, debido a los efectos de la nicotina. Este proceso, que ocurre internamente en el cuerpo, provoca un aumento de la placa bacteriana, así como contribuye a la formación de caries y a la aparición de otras enfermedades bucales. Enfermedades como la xerostomía o boca seca también pueden provocar que se pudran los dientes, puesto que la producción de saliva ayuda a crear un equilibrio en la boca y actúa en contra de las bacterias que producen la placa dental y que daña los dientes. También los pacientes con diabetes tienen mayor riesgo de tener caries, y con ello de tener dientes podridos.
¿Por qué una caries produce dientes negros?
Básicamente, al destruir el esmalte (que normalmente es blanco) se expone la dentina, que es más oscura. Además, la descomposición del tejido dental crea pigmentos y zonas necrosadas de color negro. Un diente con caries avanzada puede presentar dolor al comer, sensibilidad dental e incluso un absceso si la infección alcanza el nervio. Es vital tratar las caries temprano para que no lleguen a este estado.
Necrosis pulpar
La necrosis pulpar ocurre cuando el tejido pulpar (el “nervio” del diente, que contiene nervios y vasos sanguíneos) muere. Al perder vitalidad, la pulpa deja de aportar sangre al diente y este comienza a cambiar de color, volviéndose primero grisáceo y luego, con el tiempo, un diente muerto puede volverse negro. Varias situaciones pueden llevar a una necrosis pulpar: una caries muy profunda que infecta el nervio, un trauma severo, o incluso una fractura dental que expone la pulpa. Cuando el nervio muere, a veces el paciente nota que el dolor intenso que tenía (por ejemplo, debido a pulpitis) desaparece súbitamente - lo cual puede parecer un alivio, pero en realidad es mala señal, porque significa que el diente ha perdido sensibilidad por completo.
Un diente con necrosis pulpar no siempre duele, pero puede desarrollar infección en el ápice (extremo de la raíz), formando un granuloma o quiste, e incluso un flemón en la encía. La necrosis pulpar no tiene solución en casa: si notas que un diente se ha oscurecido tras un golpe o una caries extensa, es probable que necesite tratamiento profesional (habitualmente una endodoncia, de la que hablaremos en la sección de tratamiento).
¿Qué es una endodoncia dental? Fácil y rápido
Traumatismo dental
Un traumatismo dental (por ejemplo, al caer o recibir un impacto practicando deporte) puede dañar seriamente la pieza afectada. Incluso si el diente no se rompe, el golpe puede lesionar los vasos sanguíneos de la pulpa o el ligamento periodontal. Cuando un diente se pone negro por un golpe, suele ser indicio de necrosis pulpar interna. A veces, tras el golpe el diente puede lucir rosado o marrón inicialmente (por sangrado dentro de la cámara pulpar) y con los meses volverse negro. Además del cambio de color, un traumatismo fuerte puede generar dolor al morder, y si hay fractura interna puede aparecer movilidad en el diente. En niños es bastante frecuente que, después de un golpe en un diente de leche, este se oscurezca al cabo de un tiempo.
Sarro dental
El sarro dental es placa bacteriana calcificada que se adhiere fuertemente a los dientes. Inicialmente, el sarro suele ser de color amarillo claro o beige; sin embargo, cuando el sarro se acumula debajo de las encías (sarro subgingival) puede tomar un color marrón oscuro, verde oscuro o negro. Este sarro negro se forma porque debajo de la encía el sarro entra en contacto con sangre y otros componentes (como el líquido crevicular de las encías), que le aportan pigmentos oscuros. La presencia de sarro negro indica que ha habido higiene oral deficiente por un tiempo prolongado, permitiendo que la placa se endurezca. Suele asociarse con problemas de encías: es común en personas con gingivitis o periodontitis (infecciones de las encías) que sangran; la sangre se incorpora al cálculo dental y lo ennegrece.
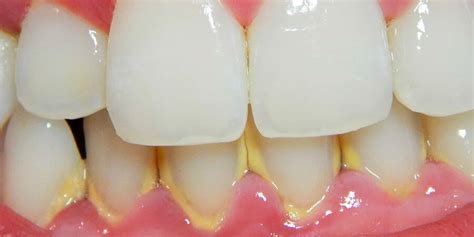
A diferencia de las manchas por caries o necrosis (que afectan la estructura del diente), el sarro negro es un depósito externo: el diente en sí no está muerto, pero está “cubierto” por esta capa oscura. Es importante señalar que el sarro, una vez formado, no se puede eliminar con el cepillado normal. Ni el mejor cepillo ni enjuague removerán el cálculo duro; se requiere una limpieza dental profesional (profilaxis) para quitarlo. Si notas manchas negras en la base de tus dientes que no se desprenden con la higiene habitual, probablemente se trate de sarro y debes acudir a una limpieza con tu dentista o higienista dental.
Manchas extrínsecas
No siempre un diente negro significa que esté enfermo por caries o necrosis; a veces se debe simplemente a manchas externas en el esmalte causadas por lo que comemos, bebemos o nuestros hábitos. Ciertos alimentos y bebidas con pigmentos intensos pueden teñir gradualmente los dientes si se consumen con frecuencia. Por ejemplo, el café, el té negro, el vino tinto, los refrescos de cola, los arándanos, salsa de soja, curry y otros condimentos pueden dejar manchas oscuras en los dientes con el tiempo. El tabaco es otro gran villano de la coloración dental. Fumar cigarrillos o usar tabaco de mascar expone los dientes a la nicotina y al alquitrán, sustancias que producen manchas amarillo-marrones muy tenaces. En fumadores de muchos años, los dientes pueden volverse de un color marrón oscuro tirando a negro. Otros factores externos que pueden causar manchas negras incluyen algunos enjuagues bucales medicados (por ejemplo, los colutorios de clorhexidina usados por tiempo prolongado pueden oscurecer el esmalte) y los suplementos de hierro líquidos (a menudo administrados a niños o embarazadas), los cuales pueden dejar manchas negro-verdosas en la superficie dental.
Las manchas extrínsecas son depósitos de pigmento en el esmalte. Por sí solas no debilitan el diente ni provocan dolor, pero afean la sonrisa. La buena noticia es que este tipo de manchas se pueden prevenir y tratar fácilmente: una limpieza dental profesional y procedimientos de blanqueamiento dental pueden devolver el color original.
Tratamientos dentales previos
Otra causa de que un diente luzca negro puede no ser una enfermedad actual, sino el resultado de tratamientos dentales previos. Por ejemplo, los empastes de amalgama (aquellos empastes metálicos de color plata que se usaban mucho antiguamente) pueden con el tiempo pigmentar la estructura dental circundante de gris oscuro o negro. La amalgama contiene plata y otros metales que, tras años, generan sulfuro de plata, oscureciendo la dentina del diente obturado. Asimismo, un empaste en mal estado o filtrado puede causar decoloración. Si una restauración (ya sea amalgama o resina compuesta) tiene filtraciones, puede acumular tinciones en sus bordes. En algunos casos, las manchas negras que ves podrían estar en el material del empaste viejo y no en el diente en sí. La solución para estos casos suele ser renovar la restauración: reemplazar el empaste deteriorado por uno nuevo de resina del color del diente, o cambiar esa corona metálica antigua por una corona libre de metal.
Fluorosis dental
La fluorosis dental es una alteración en el esmalte causada por una ingesta excesiva de flúor durante la formación de los dientes (es decir, en la infancia, cuando se están formando los dientes permanentes dentro del hueso). Un poco de flúor es beneficioso para prevenir caries, pero demasiado puede alterar el desarrollo del esmalte. Las personas con fluorosis severa tendrán varios dientes con esas manchas oscuras desde que erupcionan. No es que el diente se haya “muerto”, sino que nació ya con ese esmalte manchado y débil. Esta condición suele darse en zonas donde el agua tiene concentraciones muy altas de flúor natural, o en niños que ingirieron suplementos de flúor sin necesitarlos o grandes cantidades de pasta dental con flúor mientras sus dientes se formaban. La fluorosis es otra posible explicación a dientes de color oscuro casi negro, sobre todo si se presenta de forma simétrica en varios dientes. Su manejo es principalmente estético (veremos en tratamientos cómo se puede mejorar el color de estos dientes, por ejemplo con carillas).
Medicamentos y enfermedades
Algunos medicamentos pueden causar coloraciones intrínsecas en los dientes en formación. El caso clásico es el de los antibióticos tetraciclinas: si una mujer embarazada o un niño pequeño (con dientes aún desarrollándose) toma tetraciclina, este fármaco se incorpora al diente en desarrollo y luego, al erupcionar, esos dientes presentan una coloración gris oscura o marrón que puede ser muy intensa. Los dientes manchados por tetraciclina pueden verse prácticamente negros en casos severos. Otros medicamentos como la minociclina (un antibiótico derivado de la tetraciclina) pueden pigmentar los dientes ya erupcionados en adultos con tratamientos prolongados (por ejemplo, para el acné resistente). Además, determinadas enfermedades metabólicas muy raras o trastornos genéticos del esmalte/dentina (como la amelogénesis imperfecta o dentinogénesis imperfecta en ciertas formas) pueden hacer que los dientes salgan con colores anómalos, incluyendo tonos marrones oscuros.
Lista de causas
- Higiene bucal deficiente
- Dieta alta en azúcar y ácidos
- Factores genéticos
- Caries no tratadas
- Necrosis pulpar
- Traumatismo dental
- Sarro dental
- Manchas extrínsecas
- Tratamientos dentales previos
- Fluorosis dental
- Medicamentos y enfermedades
Síntomas de los dientes podridos
- Manchas negras en la superficie dental.
- Fractura en los dientes.
- Halitosis.
- Al momento de ingerir alimentos, se tiene sensibilidad al frio y al calor.
- Dolor dental. El dolor en las muelas puede llegar a ser muy intenso.
- Sensibilidad al frío, calor, dulce y ácido.
- Mal aliento y mal sabor en la boca.
- Cambios en el color y la estructura del diente. Pueden aparecer manchas de color marrón, negro, amarillo o blanco en los dientes.
- Inflamación de las encías, abscesos o sangrado.
- Problemas para masticar los alimentos, que a su vez causan problemas digestivos y de nutrición.
¿Cómo saber si un diente negro o manchado indica un problema serio?
El principal signo, por supuesto, es el cambio de color visible. Un diente que pasa de su color blanco natural a un tono marrón grisáceo o negro es motivo de atención.
- Manchas negras puntuales: pequeños puntos negros o líneas negras en la superficie del diente (a menudo cerca de la encía o en fisuras de muelas). Pueden ser sarro cromógeno o caries incipientes.
- Mancha o área marrón oscura que progresa a negro: suele indicar una caries en expansión. Al inicio la mancha puede ser café y con el tiempo volverse más negra y eventualmente cavitar (formar un agujero).
- Oscurecimiento general de un diente entero: cuando todo el diente toma un color opaco grisáceo o negro respecto a los demás, es típico de necrosis pulpar o de un traumatismo antiguo. A veces comienza por el borde del diente y luego abarca toda la corona dental.
- Agujero negro visible en el diente: indica que la estructura se destruyó (caries avanzada).
- Cambios en la textura o integridad: un área negra que además se siente hueca o blanda al sondaje es señal de caries.
- Dolor o sensibilidad: un diente oscuro que además duele con alimentos fríos, calientes o dulces sugiere caries cerca del nervio. Si duele al morder o de forma espontánea intensa, puede haber pulpitis (inflamación del nervio) antes de necrosarse.
- Encía inflamada o fístula: la presencia de una bolita de pus en la encía cerca de ese diente, o inflamación gingival localizada, indica infección (posible absceso dental).
En cualquier caso, un cambio de color notable en un diente es ya un síntoma suficiente para buscar ayuda profesional, haya o no dolor. Muchas personas se confían si no sienten dolor, pero la ausencia de dolor no significa que todo esté bien - por ejemplo, un diente necrótico puede no doler pero estar infectado.
Diagnóstico de los dientes podridos
Exámenes dentales
El dentista hace un chequeo físico de la parte interna de la boca para verificar el estado de salud bucal del paciente. Podrá detectar los signos de un diente podrido, tales como manchas, agujeros, grietas o sensibilidad dental.
Uso de rayos X
Las radiografías o imágenes son métodos que también se pueden utilizar para completar un diagnóstico de dientes podridos. A través de los rayos X se puede observar el estado de los dientes.
Tratamientos para los dientes podridos
El tratamiento recomendado para dientes podridos va a depender del grado del daño que tenga el diente afectado. Existen varios tipos de tratamientos para curar esta patología, todo dependerá de que tan avanzado este la descomposición del mismo.

Empastes dentales
En los pacientes en los que el daño no ha llegado hasta el centro del diente, un empaste dental es la solución duradera dependiendo del material de fabricación. Se elimina la parte dañada de la pieza y se rellena con resina, devolviendo al diente su funcionalidad y estética.
Incrustaciones y coronas
Si el daño es muy grande, en lugar de usar resinas, se colocan incrustaciones dentales para restaurar el diente. Por otro lado, cuando el diente podrido ha cambiado su forma o su tamaño por causa del daño, el dentista puede sugerir fundas dentales para proteger el diente y devolverle la estética. Este procedimiento se utiliza si el diente ha perdido volumen en su estructura, para ello suele colocarse una funda protectora.
Endodoncia
Con este procedimiento se desinfecta el interior de un diente cuando la pulpa o la raíz ha sido afectada por una caries, con lo cual se elimina del interior los tejidos dañados y el diente se recupera. En casos de decoloración dental asociada a la afectación del nervio, lo más indicado es realizar un tratamiento de endodoncia. Una vez tratado el problema en su origen, ofrecemos soluciones personalizadas de estética dental para devolver el aspecto natural y luminoso a tu sonrisa.
Extracción y prótesis dentales
Una exodoncia es la opción cuando el daño del diente es irreparable, y el dentista considera que no hay un tratamiento que pueda salvarlo. Asimismo, esta opción solo debe aplicarse en caso que el diente no tenga salvación alguna, y su estructura se encuentra muy afectada. Luego de extraer la pieza desde la raíz, el paciente puede optar por una prótesis o un implante dental para ocupar el espacio.
Tabla de tratamientos para dientes podridos
| Tratamiento | Descripción | Cuándo se utiliza |
|---|---|---|
| Empastes dentales | Se elimina la parte dañada y se rellena con resina. | Daño no ha llegado al centro del diente. |
| Incrustaciones y coronas | Se colocan incrustaciones o fundas dentales para restaurar el diente. | Daño es muy grande o el diente ha cambiado de forma. |
| Endodoncia | Se desinfecta el interior del diente y se eliminan los tejidos dañados. | La pulpa o la raíz ha sido afectada por una caries. |
| Extracción y prótesis dentales | Se extrae el diente dañado y se reemplaza con una prótesis o implante. | El daño del diente es irreparable. |
Prevención de los dientes podridos
La buena noticia es que muchas de las causas de dientes negros son prevenibles con hábitos adecuados de higiene oral y cuidado dental.

Hábitos de higiene bucal
Tener una rutina de higiene bucal adecuada es esencial para el cuidado de la salud bucal. Cepillarse al menos dos veces al día, durante dos minutos con un cepillo de dientes adecuado y pasta con flúor es la manera correcta de evitar dientes podridos. Recuerda complementar con hilo dental y enjuague bucal una vez al día.
Dieta saludable
Es importante reducir el consumo de alimentos altos en azúcares que contribuyen al aumento de bacterias que dañan los dientes. También incluye en tu dieta diaria alimentos que aporten flúor para fortalecer tus dientes.
Visitas regulares al dentista
Los controles regulares con el dentista son indispensables para cuidar la salud bucal. El odontólogo puede detectar a tiempo problemas antes de que se conviertan en una condición grave. Atacar cualquier afección puede evitar complicaciones o necesidad de un tratamiento más complejo y costoso.
Otras recomendaciones
- Higiene bucal rigurosa: Cepíllate los dientes al menos dos veces al día (por la mañana y antes de dormir) usando una pasta de dientes con flúor. El flúor fortalece el esmalte y previene las caries, reduciendo la posibilidad de manchas oscuras por cavidades. Dedica unos 2 minutos a cepillar todas las superficies de los dientes con técnica adecuada. Complementa el cepillado con hilo dental o cepillos interdentales una vez al día para limpiar entre los dientes donde el cepillo no llega (así evitarás placa escondida que forme sarro o caries entre dientes). Si tu dentista te lo recomienda, puedes usar un enjuague bucal antibacterial por las noches para reducir bacterias.
- Alimentación equilibrada y baja en azúcares: La dieta juega un papel fundamental en la salud dental. Limita el consumo frecuente de alimentos y bebidas azucaradas o muy ácidas (golosinas, refrescos, jugos industriales), ya que el azúcar alimenta a las bacterias causantes de carieswho.int. Intenta reservar los dulces solo para las comidas principales en vez de picar a cada rato, y cepíllate después de tomarlos. Por otro lado, incorpora a tu dieta abundantes frutas y verduras frescas - su alto contenido en fibra y en vitaminas ayuda a limpiar los dientes y fortalecer las encías. Al masticar alimentos fibrosos (como una manzana, zanahoria, apio) favoreces la autolimpieza mecánica de los dientes. También asegúrate de obtener suficiente calcio mediante lácteos o alternativas fortificadas, ya que fortalece dientes y huesos.
- Evitar el tabaco: Si fumas o masticas tabaco, considera seriamente dejar este hábito. Además de los riesgos enormes para tu salud general (cáncer, problemas pulmonares, cardiovasculares, etc.), el tabaco arruina la salud bucal: no solo mancha los dientes de negro, sino que aumenta el riesgo de enfermedad periodontal (de las encías) y cáncer oral.
- Modera alimentos y bebidas cromógenas: No es necesario evitar por completo tu café o té diario, ni dejar de tomar vino tinto o curry ocasionalmente, pero sé consciente de su efecto en los dientes. Moderar su consumo y tener ciertos cuidados ayuda: por ejemplo, después de tomar café, enjuágate la boca con agua; si bebes refrescos de cola, utiliza una pajita (popote) para minimizar el contacto con los dientes; espera 20-30 minutos y luego cepíllate para remover pigmentos (esperar es importante para no cepillar cuando el esmalte está reblandecido por ácidos).
- Protección ante traumatismos: Si practicas deportes de contacto o actividades de riesgo de golpes (como boxeo, hockey, artes marciales, patinaje, ciclismo de montaña…), utiliza un protector bucal deportivo. Un golpe fuerte puede matar el diente y oscurecerlo, así que más vale prevenir la lesión usando férulas depor...
Consecuencias de no tratar los dientes podridos
- Dolor crónico: El dolor de un diente podrido no tratado puede volverse muy intenso, en especial al momento de comer o ingerir bebidas calientes o frías.
- Infecciones graves: Los dientes podridos pueden tener una infección grave en el interior que afecta la pulpa y raíz del diente, incluso las encías y provocar enfermedades periodontales.
- Pérdida de dientes: Los dientes podridos pueden necesitar ser extraídos cuando el dentista considera que los tratamientos disponibles ya no lograrán un efecto positivo.