El dolor dental es una afección común en la cavidad oral, siendo la caries una de las causas más frecuentes. Es importante identificar el origen del dolor, cuáles son los síntomas que pueden acompañarle, cómo es el dolor que se está experimentando, a qué zonas afecta o cuáles son las posibles consecuencias de no tratar a tiempo la molestia.
😣 ¿Cómo saber si tienes una INFECCIÓN en la MUELA? ¡Descubre sus SÍNTOMAS!
En la mayoría de las ocasiones, el dolor dental está producido por alguna de las siguientes causas:
- Caries
- Fractura de esmalte
- Enfermedad periodontal
- Pericoronaritis del cordal (muela del juicio)
- Hipersensibilidad dentinaria
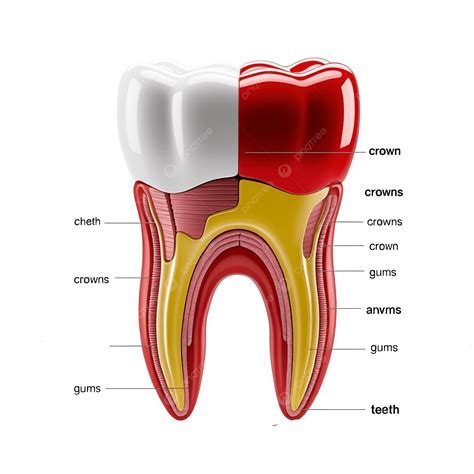
Etiopatogenia del Dolor Dental
Existen diversas razones por las que puedes sentir dolor en toda la boca y los dientes a la vez. Algunas causas son locales (originadas en dientes, encías u otras estructuras de la cavidad oral) y otras son sistémicas o generales (problemas de otras partes del cuerpo que se manifiestan con dolor en la boca).
Caries
Es la enfermedad infecciosa más frecuente en la población humana, y sólo el 1% se encuentra libre de ella. Consiste en la destrucción de los tejidos duros dentarios (esmalte y dentina) secundaria a la acción de los ácidos producidos por la placa bacteriana adherida a los dientes.
En su desarrollo actúan cuatro factores determinantes: la predisposición por parte del huésped, una determinada flora oral, la concentración local de hidratos de carbono y el tiempo que éstos permanecen sobre la superficie dentaria.
Los factores predisponentes pueden ser generales, como la herencia, la edad (la progresión de la caries es más rápida por debajo de los 35 años), factores inmunológicos, endocrinos, etc. Pero también influyen factores locales, como la anatomía dentaria con surcos y fisuras en la superficie, las malposiciones dentarias (ambas facilitan la retención de placa), las alteraciones en el medio bucal como la hiposialia y, por supuesto, la presencia de placa bacteriana cariogénica.
De la microflora oral son los estreptococos, con capacidad acidógena, presentes en la placa bacteriana los causantes de la caries. De éstos el más importante es S. mutans. Los lactobacilos se asocian a la etiología de la caries, pero de forma secundaria.
La dieta desempeña un papel importante en la presencia de hidratos de carbono en la placa, fundamentalmente tras la ingestión de sustancias ricas en azúcares y más aún si son de consistencia pegajosa (dulces, caramelos, chicles, etc.).
Por último, es de destacar que el tiempo que permanecen estos azúcares sobre la superficie dentaria es también un factor a tener en cuenta, pues son el sustrato a partir del cual los estreptococos producirán ácidos desmineralizantes. De aquí la importancia de cepillarse los dientes inmediatamente después de las comidas.
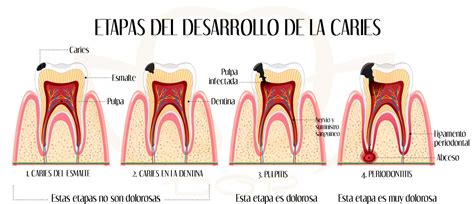
La caries comienza con la desmineralización de la superficie del esmalte, lo que se denomina caries de inicio, suele ser asintomática y sólo en ocasiones existe una ligera sensibilidad al frío o a los dulces, causada por estimulación de las terminaciones nerviosas presentes en la pulpa dental. Posteriormente, cuando la caries penetra en la dentina, es característica la sintomatología dolorosa con la ingestión de alimentos fríos, dulces, ácidos o la masticación. Su intensidad es variable y cesa al desaparecer el estímulo. En ambos casos nos encontramos ante la presencia de una irritación pulpar, una pulpitis reversible con un correcto tratamiento odontológico.
Cuando la progresión de la caries avanza hasta la proximidad del tejido pulpar o llega al mismo, la sintomatología dolorosa es mucho más intensa. Se exacerba con el calor y se mitiga con el frío, y también aumenta con el decúbito (esto se debe a que la pulpa se encuentra inflamada dentro de un estuche rígido inextensible como es el diente, y en la posición de decúbito se produce una redistribución de fluidos que también llega a la pulpa dental).
Enfermedad Periodontal
El término enfermedad periodontal (EP), en general, engloba todos aquellos cuadros que afectan a los tejidos que rodean al diente (encía, cemento, ligamento periodontal y hueso alveolar). En odontoestomatología, cuando hablamos de EP o periodontitis (antes conocida como piorrea), nos referimos a la destrucción de los tejidos periodontales producida por los gérmenes presentes en la cavidad oral. Es la mayor causante de pérdida de dientes en la población adulta.
Cuando la inflamación afecta sólo a la encía se denomina gingivitis, mientras que si afecta a todas las estructuras del periodonto, provocando la destrucción de las mismas, recibe el nombre de periodontitis o EP propiamente dicha.
La gingivitis por placa bacteriana (marginal) es la más frecuente y se debe a la acumulación de bacterias en el surco gingival con inflamación, eritema, tumefacción y hemorragia. Afecta prácticamente a toda la población, pero no todos los casos progresan hacia una periodontitis. Tampoco todos los casos de periodontitis conllevan una pérdida progresiva de soporte periodontal.

El absceso periodontal aparece cuando existe una bolsa periodontal profunda con exudado inflamatorio y se obstruye la vía natural de drenaje, acumulándose en su interior el contenido inflamatorio.
En la etiología de las periodontitis desempeña un papel importante la microflora gingival, principalmente los anaerobios, entre los cuales destacan: Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Veillonella spp. y Treponema denticola, y los aerobios facultativos, entre los que destacan: Capnocytophaga spp. y Actinobacillus actinomycetemcomitans.
Las grandes diferencias en cuanto a la presentación y evolución de la periodontitis se explicarían por la presencia de factores individuales predisponentes, mal conocidos hasta el momento actual. La EP no está considerada como una enfermedad transmisible, pero estudios recientes parecen indicar la posibilidad de un contacto con los patógenos de enfermos periodontales durante la infancia, entre los hijos, o en la pareja, entre cónyuges.
La EP puede asociarse a enfermedades sistémicas que conlleven inmunodepresión o alteración de la estructura de los tejidos periodontales.
Pericoronaritis
La erupción de cualquier diente origina una pequeña inflamación alrededor de la encía que rodea la corona dentaria al ponerse en contacto con la flora de la cavidad bucal conocida como pericoronaritis. Este proceso suele ser asintomático durante la erupción de la mayoría de los dientes, salvo en el caso de los cordales.
Esto se debe a que son los últimos dientes en erupcionar y, al igual que los maxilares, están sometidos a un proceso de reducción de tamaño con la evolución de la especie humana y cuando erupcionan encuentran dificultades de espacio, lo que se conoce como erupción patológica del cordal.
El cuadro doloroso característico es la pericoronaritis del cordal, en la cual la encía que recubre la corona se encuentra inflamada y dolorosa.
Hipersensibilidad Dentinaria
La hipersensibilidad dentinaria o hiperestesia dentinaria es un exceso de sensibilidad de los dientes a los cambios de temperatura. Se debe a estímulos dolorosos originados por cambios térmicos, generalmente el frío y el ácido, que irritan las terminaciones nerviosas de la pulpa.
Puede asociarse a situaciones en las que una retracción de la encía pone el cemento o la dentina en contacto con el medio bucal, como sucede en la periodontitis avanzada y en los procesos de desgaste y abrasión dentarias.
Fractura de Esmalte
Es un cuadro doloroso dentario menos frecuente. Suele afectar a los dientes sometidos a las mayores cargas masticatorias, como los premolares y molares. Generalmente se origina tras morder algún alimento u objeto duro, si bien en ocasiones no se puede demostrar una relación causa-efecto.
Los dientes más susceptibles de padecerlas son los que portan alguna obturación (empaste) de grandes dimensiones, tanto si son vitales como endodonciados. En el primer caso el dolor se produce por irritación de las terminaciones nerviosas pulpares, y en el segundo, al estar el diente desvitalizado, el dolor se origina en la encía al desplazarse el ligamento periodontal con los movimientos masticatorios.
Manifestaciones Clínicas y Diagnóstico Diferencial
La manifestación clínica común a todas ellas es el dolor, pero existen diferencias entre los distintos cuadros antes referidos que pueden facilitar el diagnóstico diferencial. Expondremos estas diferencias de menor a mayor importancia por su interés en la consulta, haciendo también una breve reseña de los hallazgos exploratorios al alcance del médico de atención primaria, teniendo en cuenta que para realizar una exploración dental precisaremos de una fuente de iluminación dirigida y colocar al paciente en decúbito supino.
El odontólogo tiene ventaja en este aspecto, pues dispone además de aire comprimido que emplea para secar la superficie de los dientes, de espejos intrabucales (similares a los de ORL, pero con un mango pesado que permite percutir sobre los dientes), de un explorador especial (con extremos en gancho para recorrer los accidentes anatómicos dentales) y de un sillón articulado.
A continuación, se presentan algunas diferencias clave en la manifestación del dolor según la causa:
- Si el dolor es intenso pero muy breve (1-2 s), y aparece sólo al masticar sugiere la presencia de una fractura de esmalte, que puede apreciarse en la mayoría de los casos desplazando con un depresor lingual el fragmento móvil. Si se trata de un diente vital el dolor puede desencadenarse también con el frío y en ocasiones la visualización de la fractura es casi imposible.
- Cuando el dolor es intenso y de corta duración, se desencadena con el frío, los ácidos, el cepillado dental o al tocar con la uña el cuello de la corona dental (zona entre la corona y la raíz), indica hipersensibilidad dentinaria.
- Si el dolor es agudo, dura 2 o 3 s y se desencadena por alimentos o bebidas frías y dulces suele deberse a caries en etapa inicial (pulpitis reversible). Estas caries pueden ser observadas si ocupan las superficies masticatorias, vestibulares o linguales, pero no si se localizan en las superficies que contactan con dientes adyacentes.
- Si el dolor es agudo, dura unos cuantos segundos y se produce con alimentos o bebidas calientes y dulces nos encontramos ante una pulpitis serosa (irreversible) debida a caries profunda que no alcanza tejido pulpar. Estas caries generalmente son apreciables.
- Dolor espontáneo muy intenso, pulsátil, que dura minutos u horas y se incrementa con la oclusión dentaria, el decúbito y el calor, indica pulpitis purulenta (irreversible) por caries que llega tejido pulpar. Suelen observarse grandes caries abiertas y restos radiculares.
- Un dolor sordo, continuo, que no se incrementa con el decúbito y apenas por los cambios térmicos sugiere la presencia de absceso periodontal. La percusión sobre el diente afectado suele ser menos dolorosa que la presión sobre la encía.
- Si el dolor es muy intenso, localizado en la encía, acompañado de intensa inflamación y halitosis muy desagradable y llamativa indicaría una gingivitis ulceronecrosante aguda (GUNA).
- Ante un paciente entre 18 y 40 años, con un dolor sordo originado en el espacio retromolar irradiado a la mandíbula, faringe, oído o cuello, asociado a inflamación de la mucosa, que rodea al cordal y con dificultad para la apertura bucal, probablemente nos hallamos ante una pericoronaritis de cordal.
- Dolor en un diente móvil al juntar los maxilares, masticar o al tocarlo con los dedos indica EP avanzada.
- Dolor intenso localizado en el lugar de la extracción reciente de un diente, sugiere la presencia de una alveolitis seca (complicación infecciosa de la exodoncia).
Se debe tener en cuenta que tanto la pulpitis irreversible como el absceso periodontal pueden conllevar inflamación de la encía (con o sin supuración) y de los tejidos blandos de la cara en los casos más avanzados, los conocidos flemones.
Por otro lado, es interesante destacar que, en ocasiones, podemos encontrarnos con dolores de origen dentario procedentes del maxilar inferior que el paciente localiza en el superior, y viceversa. Estos dolores referidos, que en muchas ocasiones despistan al profesional, se deben a anastomosis del ganglio de Gasser entre las dos ramas inferiores del trigémino, esto es, las ramas maxilar superior y mandibular, que recogen la sensibilidad dentaria.
Diagnóstico Diferencial
Los cuadros más frecuentes que pueden confundirse con dolor dental son:
- Herpes simple en la mucosa del maxilar superior
- Sinusitis maxilar
El herpes simple en la mucosa del maxilar superior es bastante frecuente, especialmente tras la realización de tratamientos dentales. Es un cuadro doloroso, agudo y continuo, que el paciente suele referir procedente de algún diente pero sin especificar. Además del antecedente expuesto, en la exploración se encuentran múltiples vesículas-ulceritas confluyentes, localizadas principalmente en la mucosa del paladar duro o en la encía vestibular, en la proximidad de una pieza dentaria.
La sinusitis maxilar puede dar lugar a un dolor irradiado preferentemente a los caninos y premolares superiores. Se debe tener en cuenta que, en ocasiones, una sinusitis puede tener su origen en una pulpitis irreversible o en un absceso.
Soluciones para el Dolor Dental
Independientemente del tipo de dolor de dientes que se presente, lo recomendable siempre es acudir a un profesional para que evalúe el caso, ofrezca un diagnóstico adaptado y no se agrave la situación con el paso del tiempo. Por otro lado, es importante destacar que el mantenimiento de una higiene dental diaria es un gran método de prevención ante la aparición de estas molestias.
Si has sentido un pinchazo al masticar o presionar un diente o la molestia te ha surgido al ingerir bebidas muy frías o calientes, la mejor solución para un dolor puntual es reservar cita con tu odontólogo y tratar el problema en la próxima revisión.
El tratamiento dependerá completamente de la causa identificada. Cada problema que describimos tiene su manera de abordarse.
Tratamientos Odontológicos (cuando el origen es dental):
Si el dentista encuentra caries múltiples o infecciones, se procederá a tratarlas. Esto incluye eliminar la caries y poner empastes (obturaciones) o realizar endodoncias (tratamiento de conducto) si el nervio del diente está afectado. En caso de absceso grande, se drenará la infección (a veces hay que hacer una pequeña incisión en la encía o a través del diente) y se recetarán antibióticos para combatir la bacteria.
Para la enfermedad periodontal, el tratamiento consiste en limpiezas profundas (raspado y alisado radicular) e instrucciones de higiene, y en casos avanzados, cirugía periodontal. Si el problema era una muela del juicio ocasionando pericoronitis, se tratará la infección local y muy probablemente se extraerá la muela en cuanto sea viable para evitar recurrencias.
Uso de Férulas o Protectores Bucales:
Si se diagnostica bruxismo o trastorno de ATM, el odontólogo confeccionará una férula de descarga (un protector de plástico a medida que te pones en los dientes generalmente por las noches). Este dispositivo ayudará a que no desgastes los dientes y a relajar la mandíbula, reduciendo el dolor muscular y dental con el tiempo.
Tratamientos Médicos (cuando el origen es sistémico):
Para la sinusitis, el médico indicará descongestionantes, lavados nasales con solución salina, quizás antibióticos si es bacteriana, y analgésicos para el dolor. Todo esto aliviará la presión que causaba el dolor dental referido. En una infección de oído, igualmente se recetan los medicamentos adecuados (antibióticos, antiinflamatorios) y al curarse la otitis desaparecerá el dolor en la boca.
Si por desgracia el dolor resultaba ser un aviso cardíaco, el manejo urgente del problema del corazón (medicación, procedimientos en el hospital) sería la prioridad y, resuelto el evento, la mandíbula ya no dolerá.
Trastornos neurológicos como la neuralgia del trigémino se tratan con fármacos neuromoduladores recetados por el neurólogo (como la carbamazepina, por ejemplo) y otras intervenciones más especializadas si hicieran falta. En pocas palabras: se trata la causa de fondo.
Remedios Caseros para Aliviar el Dolor Dental
Cuando el dolor es generalizado y desesperante, uno busca cualquier remedio casero o consejo rápido para sentir alivio:
- Analgésicos de venta libre: Puedes tomar medicamentos para el dolor comunes como ibuprofeno o paracetamol (acetaminofén) siguiendo la dosis indicada en el prospecto. Estos fármacos ayudan a reducir la inflamación y el dolor moderado. Ten precaución de no exceder la dosis y evita tomar aspirina si crees que puede haber infección grave o problemas de sangrado.
- Enjuagues con agua salada tibia: Es uno de los remedios caseros más antiguos y efectivos para el dolor bucal. Mezcla media cucharadita de sal en un vaso de agua tibia y haz buches (gárgaras suaves) durante 30 segundos, varias veces al día. El agua salada limpia la boca, ayuda a reducir la inflamación de las encías y puede aliviar irritaciones. En caso de absceso, también colabora a drenar y desinfectar ligeramente la zona. Escupe el enjuague, no lo tragues.
- Compresas frías o calientes: Para el dolor de origen inflamatorio (por ejemplo, un absceso o golpe), suele aliviar aplicar frío externo en la cara, a la altura del área adolorida. Envuelve hielo en un paño y colócalo en la mejilla por intervalos de 10 minutos. El frío adormece ligeramente y reduce la hinchazón. En cambio, si el dolor es muscular o articular (mandíbula tensa por bruxismo), a veces viene mejor aplicar calor húmedo (como una toalla tibia) en el lado de la cara para relajar los músculos. Prueba qué te va mejor en tu caso.
- Clavo de olor u otros analgésicos naturales: El clavo de olor contiene eugenol, una sustancia usada históricamente para calmar el dolor dental. Puedes usar un clavo de especia colocándolo cerca de la zona dolorida o empapando un algodoncito en aceite de clavo (lo venden en farmacias/herbolarios) y aplicándolo cuidadosamente.
Tabla Resumen de Causas y Características del Dolor Dental
| Causa | Características del Dolor | Factores Desencadenantes |
|---|---|---|
| Caries | Agudo, sordo, puede ser constante o intermitente | Alimentos fríos, calientes, dulces o ácidos, masticación |
| Enfermedad Periodontal | Sordo, continuo, puede aumentar con la presión | Masticación, contacto |
| Pericoronaritis | Sordo, localizado en la zona de la muela del juicio | Inflamación de la encía, dificultad para abrir la boca |
| Hipersensibilidad Dentinaria | Intenso, breve | Cambios de temperatura, alimentos ácidos, cepillado |
| Fractura de esmalte | Intenso, breve, al masticar | Masticar alimentos duros |