El dolor de dientes es un claro indicador de que algo en la salud dental no está del todo bien. Es la afección más frecuente de la cavidad oral y puede ser causado por diversas razones, desde caries hasta enfermedades periodontales.
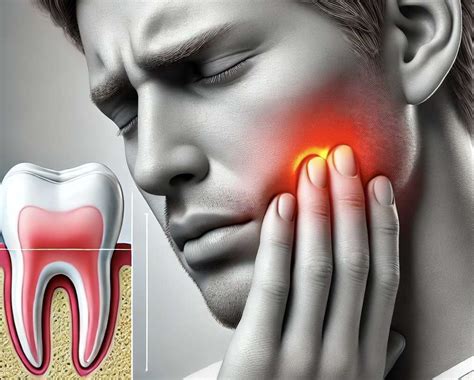
Causas Comunes del Dolor de Dientes
Como hemos indicado, hay diferentes razones por las que pueden molestarnos los dientes. El dolor de dientes se produce debido a un desgaste de la superficie dental o retracción del tejido gingival (encía).
Caries
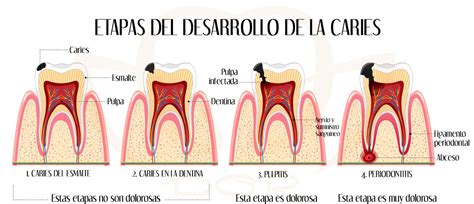
La caries es la destrucción progresiva del esmalte dental. Los dientes están recubiertos por una capa externa llamada esmalte que protege a la dentina, la sustancia de la que está hecho el diente. La superficie de los dientes está colonizada, es decir ocupada, por diversas bacterias, fundamentalmente un tipo de bacteria denominada Streptococo mutans.
Estas bacterias forman lo que se conoce como placa dental, que si es muy extensa, se denomina sarro. Si esta placa no es eliminada por la acción de la saliva o por el cepillado de los dientes, dichas bacterias producen unos ácidos que desmineralizan y destruyen el esmalte dentario.
En su desarrollo actúan cuatro factores determinantes: la predisposición por parte del huésped, una determinada flora oral, la concentración local de hidratos de carbono y el tiempo que éstos permanecen sobre la superficie dentaria (fig. 1). Los factores predisponentes pueden ser generales, como la herencia, la edad (la progresión de la caries es más rápida por debajo de los 35 años), factores inmunológicos, endocrinos, etc.
Pero también influyen factores locales, como la anatomía dentaria con surcos y fisuras en la superficie, las malposiciones dentarias (ambas facilitan la retención de placa), las alteraciones en el medio bucal como la hiposialia y, por supuesto, la presencia de placa bacteriana cariogénica.
De la microflora oral son los estreptococos, con capa cidad acidógena, presentes en la placa bacteriana los causantes de la caries. De éstos el más importante es S. mutans. Los lactobacilos se asocian a la etiología de la caries, pero de forma secundaria.
La dieta desempeña un papel importante en la presencia de hidratos de carbono en la placa, fundamentalmente tras la ingestión de sustancias ricas en azúcares y más aún si son de consistencia pegajosa (dulces, caramelos, chicles, etc.).
Por último, es de destacar que el tiempo que permanecen estos azúcares sobre la superficie dentaria es también un factor a tener en cuenta, pues son el sustrato a partir del cual los estreptococos producirán áci dos desmineralizantes. De aquí la importancia de cepillarse los dientes inmediatamente después de las co midas.
La caries comienza con la desmineralización de la superficie del esmalte, lo que se denomina caries de inicio, suele ser asintomática y sólo en ocasiones existe una ligera sensibilidad al frío o a los dulces, causada por estimulación de las terminaciones nerviosas presentes en la pulpa dental. Posteriormente, cuando la caries penetra en la dentina, es característica la sintomatología dolorosa con la ingestión de alimentos fríos, dulces, ácidos o la masticación. Su intensidad es variable y cesa al desaparecer el estímulo. En ambos casos nos encontramos ante la presencia de una irritación pulpar, una pulpitis reversible con un correcto tratamiento odontológico.
Cuando la progresión de la caries avanza hasta la proximidad del tejido pulpar o llega al mismo, la sintomatología dolorosa es mucho más intensa. Se exacerba con el calor y se mitiga con el frío, y también aumenta con el decúbito (esto se debe a que la pulpa se encuentra inflamada dentro de un estuche rígido inextensible como es el diente, y en la posición de decúbito se produce una redistribución de fluidos que también llega a la pulpa dental).
Hipersensibilidad Dental
El desgaste del esmalte dental hace que las bacterias lleguen a la capa interior del diente, afectando a la dentina. Si no se detiene la lesión, alcanzando finalmente el nervio. En ocasiones, los estímulos externos como el calor, el frío, el dulce, etc. pueden originar un dolor punzante, muy intenso y localizado en un diente concreto. Es lo que se conoce como hipersensibilidad o hiperestesia dental.
Las personas que sufren esta sensibilidad son más susceptibles a los cambios de temperatura y acidez de los alimentos. Además, pueden sentir dolor en un diente al tocarlo con la lengua. Si una persona nota una sensación dolorosa en sus dientes tras ingerir alimentos o bebidas, ya estén frías o calientes, casi con toda probabilidad tendrá hipersensibilidad.
La hipersensibilidad dentinaria o hiperestesia dentinaria es un exceso de sensibilidad de los dientes a los cambios de temperatura. Se debe a estímulos dolorosos originados por cambios térmicos, generalmente el frío y el ácido, que irritan las terminaciones nerviosas de la pulpa. Puede asociarse a situaciones en las que una retracción de la encía pone el cemento o la dentina en contacto con el medio bucal, como sucede en la periodontitis avanzada y en los procesos de desgaste y abrasión dentarias (fig. 3).

Enfermedad Periodontal
La periodontitis es una enfermedad crónica que afecta a los tejidos duros de sostén del diente. La periodontitis, enfermedad periodontal o como se conoce comúnmente piorrea, es una patología ampliamente extendida de manera global, si hablamos de periodontitis encontramos que la mitad de la población española la padece y si nos centramos en la gingivitis los índices aumentan al 90-95% y si sabemos que para que exista periodontitis, previamente ha debido de existir gingivitis hemos de saber que es una enfermedad que se podría haber prevenido si se hubiesen tomado las medidas necesarias.
La periodontitis es una enfermedad periodontal a la que denominamos “enfermedad sorda” ya que no produce dolor y se va generando con el paso del tiempo sin que el paciente se dé cuenta, solo es visible cuando presenta varios años de evolución y el paciente puede verse en un espejo y reconocer que sus dientes parece que hayan crecido o que se han abierto espacios entre diente y diente e incluso que los dientes frontales se han ido abriendo como si fuese un abanico.
El término enfermedad periodontal (EP), en general, engloba todos aquellos cuadros que afectan a los tejidos que rodean al diente (encía, cemento, ligamento peri odontal y hueso alveolar). En odontoestomatología, cuando hablamos de EP o periodontitis (antes conocida como piorrea), nos referimos a la destrucción de los tejidos periodontales producida por los gérmenes presentes en la cavidad oral. Es la mayor causante de pérdida de dientes en la población adulta.
Cuando la inflamación afecta sólo a la encía se denomina gingivitis, mientras que si afecta a todas las estructuras del periodonto, provocando la destrucción de las mismas, recibe el nombre de periodontitis o EP propiamente dicha (tabla 2).
| Condición | Características |
|---|---|
| Gingivitis | Inflamación solo de la encía. |
| Periodontitis | Destrucción de los tejidos periodontales. |
La gingivitis por placa bacteriana (marginal) es la más frecuente y se debe a la acumulación de bacterias en el surco gingival con inflamación, eritema, tumefacción y hemorragia. Afecta prácticamente a toda la población, pero no todos los casos progresan hacia una periodontitis. Tampoco todos los casos de periodontitis conllevan una pérdida progresiva de soporte periodontal.
La placa bacteriana se adhiere a los dientes → Encima de nuestros dientes existe una red invisible llamada película adquirida formada por la saliva y otros componentes existentes en nuestra boca como proteínas y glicoproteínas.
Inflamación de las encías → GINGIVITIS → La relación es directa y es que, cuanto más tiempo estén en boca el sarro y la placa bacteriana, mucho más irritadas, inflamadas y sangrantes estarán las encías que rodean a los dientes. Con el paso del tiempo, las encías se hinchan y sangran con mucha facilidad, incluso de manera espontánea.
La inflamación crónica de las encías puede causar periodontitis → Esto hace que se formen las antes mencionadas “bolsas periodontales” entre la encía y el diente, las cuales se llenan con placa, sarro dental y bacterias. Con el tiempo, estas bolsas se hacen más profundas y acumulan más bacterias. Si no se tratan, estas infecciones profundas causan pérdida de tejido y hueso, y finalmente, puedes perder uno o más dientes.
Existen una serie de factores de riesgo que aumentan las posibilidades de padecer periodontitis y que si ya padecemos periodontitis pueden hacerla empeorar, del mismo modo que si mantenemos a raya la enfermedad periodontal y no dejamos que avance las condiciones sistémicas o dicho de otra manera, los factores de riesgo pueden verse disminuidos.
- Gingivitis no controlada ni tratada.
- Hábitos de salud oral deficientes.
Actualmente se está viendo cuán importante es mantener una buena salud oral, sobre todo en las patologías periodontales ya que existen complicaciones sistémicas derivadas de las bacterias causantes de la enfermedad periodontal. Algo que le digo a todos mis pacientes que lamentablemente padecen este tipo de enfermedad es que las bacterias no son estáticas, esas bacterias que están generando una inflamación a nivel de los tejidos que rodean los dientes pueden migrar a cualquier parte de nuestro organismo y generar patologías.
Absceso Dental
Un absceso dental es una causa muy común de la inflamación local de la encía e indica que tiene una infección en el diente o a su alrededor. A menudo, puede producirse por una caries que no se ha tratado y que ha dado paso a la proliferación de las bacterias a través del diente, provocando así una infección. Tenga en cuenta que puede causarle irritación y al final, si no se trata, puede costarle el diente.
Los dientes están recubiertos por una capa externa llamada esmalte que protege a la dentina, la sustancia de la que está hecho el diente. La superficie de los dientes está colonizada, es decir ocupada, por diversas bacterias, fundamentalmente un tipo de bacteria denominada Streptococo mutans.
¿Has notado un dolor intenso en tus encías, como si algo estuviera presionando desde dentro, y al mirarte al espejo ves una hinchazón rojiza?. Imagina una bolsita de pus escondida entre tu encía y el diente, como un globo que se infla poco a poco y presiona todo a su alrededor. Eso es, básicamente, un absceso periodontal.
Este tipo de absceso dental suele aparecer en personas con enfermedad periodontal previa (como gingivitis o periodontitis), pero también puede surgir por traumatismos, restos de comida atrapados o incluso por una limpieza dental deficiente.
El absceso periodontal aparece cuando existe una bolsa periodontal profunda con exudado inflamatorio y se obstruye la vía natural de drenaje, acumulándose en su interior el contenido inflamatorio (fig. 2).

Otras Causas
- Pericoronaritis: La erupción de cualquier diente origina una pequeña inflamación alrededor de la encía que rodea la corona dentaria al ponerse en contacto con la flora de la cavi dad bucal conocida como pericoronaritis.
- Fractura de esmalte: Es un cuadro doloroso dentario menos frecuente. Suele afectar a los dientes sometidos a las mayores cargas masticatorias, como los premolares y molares.
- Estrés: El estrés afecta nuestra salud y en ocasiones, sin que reparemos en ello. Una de sus consecuencias más habituales es el bruxismo.
- Ortodoncia: La ortodoncia incluye el uso de un aparato durante un largo periodo de tiempo, así que es casi inevitable que provoque dolor en los dientes mientras la persona se adapta.
Síntomas del Dolor de Dientes
Los síntomas de las caries pueden variar en función de la gravedad de la caries y de dónde esté localizada, pero por norma general, estos son los síntomas más comunes:
- Dolor o sensibilidad cuando exponemos el diente afectado a frío, calor o alimentos dulces.
- Manchas que pueden ser blancas (en la fase inicial, también llamadas caries blancas o leves) o negras (cuando la caries ya está más avanzada.
- A veces se pueden percibir físicamente (se puede notar un agujero en la pieza dental) pero, en otras ocasiones, las caries están entre los dientes por lo que no se pueden detectar tan fácilmente.
- Dolor, latidos y pulsaciones son síntomas de que la caries está muy profunda.
Entre los indicios del absceso dental se incluyen: dolor punzante, encías rojas o inflamadas, hinchazón de la mandíbula o el rostro, sensibilidad o dolor en el diente, fiebre e incluso la presencia de sabor salado en la boca.
¿Cómo saber si ese dolor en la boca es un absceso u otra infección dental? Si experimentas dos o más de estos síntomas, ¡no esperes!
La manifestación clínica común a todas ellas es el dolor, pero existen diferencias entre los distintos cuadros antes referidos que pueden facilitar el diagnóstico diferencial (tabla 3). Expondremos estas diferencias de menor a mayor importancia por su interés en la consulta, haciendo también una breve reseña de los hallazgos exploratorios al alcance del médico de atención primaria, teniendo en cuenta que para realizar una exploración dental precisaremos de una fuente de iluminación dirigida y colocar al paciente en decúbito supino.
| Tipo de Dolor | Características | Posible Causa |
|---|---|---|
| Intenso y breve (1-2 s) al masticar | Fragmento móvil | Fractura de esmalte |
| Intenso y corto con frío, ácidos, cepillado | Sensibilidad en el cuello dental | Hipersensibilidad dentinaria |
| Agudo con frío y dulce | Caries visible en la superficie | Pulpitis reversible (caries inicial) |
| Agudo con calor y dulce | Caries profunda | Pulpitis serosa (caries profunda) |
| Espontáneo, pulsátil, aumenta con calor y decúbito | Gran caries abierta | Pulpitis purulenta |
| Sordo, continuo, no aumenta con decúbito | Percusión menos dolorosa que presión en encía | Absceso periodontal |
| Intenso en encía, inflamación, halitosis | Decapitación de papilas gingivales | GUNA (Gingivitis Ulceronecrosante Aguda) |
| Sordo en espacio retromolar, irradiado, dificultad para abrir la boca | Inflamación alrededor del cordal | Pericoronaritis de cordal |
| Dolor en diente móvil al masticar o tocar | Diente "más largo" y con movilidad | EP avanzada (Periodontitis Avanzada) |
| Intenso en lugar de extracción reciente | - | Alveolitis seca |
Tratamientos para el Dolor de Dientes
Existen 2 tratamientos diferentes para tratar la enfermedad periodontal, el tratamiento NO quirúrgico y el tratamiento quirúrgico.
Realización de un periodontograma donde quedará registrado el hueso que rodea al diente y si existe sangrado, supuración o movilidad entre otros.
Una vez realizada toda la recopilación de la información procederemos a realizar el detartraje, es decir la eliminación del sarro supra y subgingival.
Además, los dentistas controlarán de manera efectiva los tratamientos dentales que pueden favorecer la desaparición de la sensibilidad dental.
💥 7 REMEDIOS CASEROS para el DOLOR de MUELAS 🦷
Prevención del Dolor de Dientes
La caries puede prevenirse con el cepillado diario de los dientes y la realización de limpiezas y revisiones dentales periódicas. El sellado dental también previene el desarrollo de caries en los niños. Consiste en la aplicación de un material sintético sobre las superficies de masticación de las muelas, el cual evita la acumulación de la placa bacteriana en los surcos profundos de éstas, una zona frecuente de caries.
El flúor tomado por boca o administrado en pasta de dientes o en enjuagues, parece reducir el riesgo de caries.
El absceso periodontal no surge de la nada. Detrás de él hay factores que, en muchos casos, podrías prevenir con cuidados básicos.
Recuerda: la prevención es tu mejor arma. Cepíllate tres veces al día, usa hilo dental y no saltes tus limpiezas profesionales anuales.
Consejos Adicionales
- No basta con cepillarse los dientes dos veces al día, el uso de hilo dental para la limpieza interdental y de un enjuague bucal eficaz es igual de importante.
- Además, asegúrese de que sus utensilios y su técnica de higiene bucodental son los adecuados.
- Por ejemplo, si tiene un espacio ancho entre dos dientes, un cepillo interdental puede ayudarle a limpiar la zona intermedia.
- Adopta una buena rutina de higiene oral.
- Opta por productos ricos en flúor.
- Adopta una alimentación sana.
- Acude regularmente al dentista.