¿Tienes la encía inflamada? No creas que eres la única persona que lo sufre, es algo muy habitual y que si no se controla genera males mayores. Te explicamos a qué se puede deber. Si percibes que tus encías inflamadas adquieren una tonalidad más intensa, comienzas a sentir dolor o cuando te cepillas los dientes notas cierto sangrado, hazle una visita a tu dentista con premura.
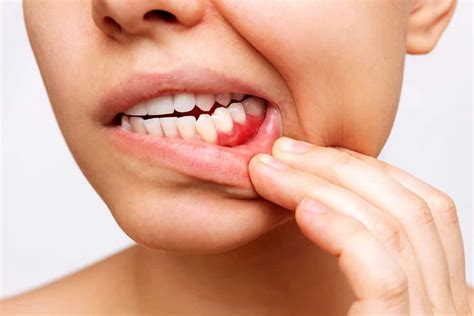
Si lo dejas pasar, el problema se agudizará progresivamente y aparecerán otras enfermedades asociadas. El odontólogo es quien puede determinar el factor que desencadena la inflamación de encías. Este problema bucodental es la primera fase de la enfermedad periodontal. Una adecuada higiene bucodental y el control profesional por parte de un odontólogo especializado en periodoncia ayudará a prevenir y a controlar tu problema y sus efectos.
Cuando la gingivitis evoluciona y no es tratada, entras en esta fase caracterizada por la proliferación de bacterias que generan procesos inflamatorios graves en los dientes. Si llegas a esta fase, ¿sabes qué hacer?
Causas Principales de la Inflamación de Encías
Una de las causas más comunes y que más problemas de encías genera es una higiene bucal deficiente. La acumulación de placa o sarro sobre las piezas dentales provoca el sangrado de encías y su inflamación.
Otras posibles causas
En ciertas ocasiones, la inflamación de encías se debe a causas que difieren de las anteriores. La colocación de aparatos dentales, ya sean fijos o removibles, dificulta una higiene bucodental correcta. La dieta también influye sobre la salud bucodental. Te recomendamos seguir una dieta saludable y equilibrada, rica en minerales como el hierro y vitaminas como la C. En el mercado puedes encontrar gran variedad de productos destinados a la higiene bucodental.
Si sientes molestias y las encías se resienten, acude a tu dentista para valorar el alcance de la irritación y evitar que vuelva a ocurrirte. El sangrado de encías y su inflamación son los signos más precoces de la enfermedad gingival y periodontal. Cuando tu boca presenta un exceso de bacterias, se generan gases malolientes que además de provocar un aliento desagradable dañan las encías. Intenta realizar una correcta higiene bucodental a diario y visita a tu dentista de forma regular.
La encía inflamada y las patologías asociadas a la enfermedad periodontal provocan retracción gingival. La encía inflamada y la retracción gingival provoca que la raíz del diente quede más expuesta. Cuando los problemas avanzan y comienza la reabsorción de la estructura ósea de los maxilares, se pierde soporte dentario y las piezas dentales comienzan a moverse.
Ante el más mínimo síntoma, acude a tu clínica dental de confianza. Los tratamientos de las enfermedades gingivales en sus primeras fases son rápidos y sencillos. Ya conoces los primeros síntomas, no dejes pasar el tiempo cuando comiences a ver tu encía inflamada. La gingivitis y la periodontitis avanzan de forma discreta pero sus consecuencias no lo son.
Causas Específicas de Inflamación Localizada
Si su encía presenta inflamación alrededor de un único diente, puede ser porque no se haya cepillado o no haya utilizado el hilo dental correctamente, por lo que quizás haya descuidado una zona en la que se han acumulado residuos de alimentos que pueden causar caries e inflamación. Con el paso del tiempo, esta higiene bucodental inadecuada también puede provocar la enfermedad periodontal.
Otra culpable habitual de la inflamación de la encía alrededor de un diente es la enfermedad periodontal, una afección prevalente por la que debe permanecer alerta cada vez que se cepille. En sus fases más tempranas, los síntomas son la inflamación y el enrojecimiento de las encías, que pueden sangrar aunque no presenten dolor.
Un absceso dental es una causa muy común de la inflamación local de la encía e indica que tiene una infección en el diente o a su alrededor. A menudo, puede producirse por una caries que no se ha tratado y que ha dado paso a la proliferación de las bacterias a través del diente, provocando así una infección. Tenga en cuenta que puede causarle irritación y al final, si no se trata, puede costarle el diente.
Entre los indicios del absceso dental se incluyen: dolor punzante, encías rojas o inflamadas, hinchazón de la mandíbula o el rostro, sensibilidad o dolor en el diente, fiebre e incluso la presencia de sabor salado en la boca.
¿Cómo prevenir la PERIODONTITIS o enfermedad de las encías?
No basta con cepillarse los dientes dos veces al día, el uso de hilo dental para la limpieza interdental y de un enjuague bucal eficaz es igual de importante. Además, asegúrese de que sus utensilios y su técnica de higiene bucodental son los adecuados. Por ejemplo, si tiene un espacio ancho entre dos dientes, un cepillo interdental puede ayudarle a limpiar la zona intermedia. Disfrutar de una boca sana y una sonrisa bonita dependerá de cuánto cuidado le dedique a sus dientes y sus encías.
Inflamación de la Raíz del Diente (Pulpitis)
La inflamación de la raíz del diente es ante todo una cosa: extremadamente dolorosa. Esto se debe a que el interior del diente, sensible al dolor, se inflama. Para entender qué es exactamente la inflamación del conducto radicular, primero tenemos que fijarnos en la estructura del diente:
- La parte visible del diente es la corona, debajo de la cual se encuentra el cuello del diente en la transición a las encías.
- El diente está firmemente anclado en el hueso maxilar por las raíces dentales.
- La capa más externa es el esmalte, la sustancia más dura del cuerpo humano que protege el interior del diente.
- Debajo se encuentra la dentina, también conocida como dentina.
En sentido estricto, el término "inflamación de la raíz del diente" es engañoso porque podría suponerse que se trata exclusivamente de una inflamación de la parte no visible del diente, es decir, de la raíz del diente. De hecho, los expertos médicos se refieren a la "inflamación de la pulpa" (término técnico pulpitis) y no a la inflamación de la raíz del diente. La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente.
El motivo del intenso dolor causado por la inflamación en el interior del diente es que los nervios se ven directamente afectados. La causa más común de inflamación dental es la caries: si la caries no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta el interior del diente, donde atacan la pulpa. Sin embargo, la inflamación de la raíz del diente también puede producirse sin caries.
La periodontitis también puede ser el desencadenante de la inflamación radicular: Lo que empieza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto. Se forman bolsas en las encías en las que pueden acumularse bacterias en la unión entre la encía y el diente. Al mismo tiempo, las encías se retraen, dejando expuestos los cuellos dentales.
La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes. En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante.
En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor. Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso.
La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales. Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio.
Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro. En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones. Por desgracia, la inflamación de la mandíbula no se limita a ella.
Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves. Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental. Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular. El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación.
Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto. Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba. El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible.
Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas.
Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
Medidas Preventivas
Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas.
A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia. En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar.
El factor más importante para evitar problemas dentales como la inflamación de la raíz del diente es un cepillado regular y minucioso dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave. Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.
¿Cómo saber si mis encías están inflamadas?
Existen varios síntomas que pueden indicar que tus encías están inflamadas:
- Encías rojas: Uno de los síntomas más notorios es su color rojo brillante o morado, cuando lo saludable es que sea de un tono rosa pálido.
- Sangrado de las encías: Ya sea al cepillarse, usar hilo dental o morder alimentos duros.
- Encías sensibles o dolorosas: Las encías deben ser firmes, no sensibles al tacto.
- Mal aliento o halitosis: Es otro de los síntomas más habituales que van de la mano con las encías inflamadas.
- Recesión de las encías: Cuando las encías han estado inflamadas durante mucho tiempo sin ser tratadas es probable que poco a poco vayan retrocediendo dejando ver la raíz del diente.
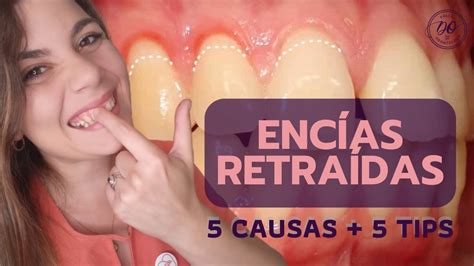
¿Por qué se despega la encía de los dientes?
Sucede por varias causas, pero de forma general ocurre cuando existe un deterioro en la encía. Este daño hace que se retraiga y deje la raíz del diente descubierta.
- Enfermedades periodontales: La gingivitis y la periodontitis son las principales causas de la retracción gingival.
- Fallos en la técnica de cepillado: Si se hace rápido y fuerte puedes dañar las encías y los dientes.
- Tabaquismo: El consumo de tabaco continuado es perjudicial para la salud. Daña el esmalte de los dientes, dejándolos desprotegidos de infecciones.
Antes de comenzar a curar una encía despegada del diente es muy importante limpiar debidamente la zona para eliminar todo tipo de infección. De esta forma, se reduce la posibilidad de aparición de nuevas complicaciones.
Tratamientos para curar una encía despegada
Para curar una encía despegada existen dos tratamientos que dependen de la gravedad del problema periodontal:
- Colgajo movilizado coronalmente: Consiste en estirar la encía hasta cubrir la raíz del diente.
Uno de los problemas de un cuidado deficiente, es el de la encía separada del diente. Las encías retraídas son una de las patologías más habituales en la salud dental. También llamada periodontitis, esta enfermedad inflamatoria afecta a los tejidos que rodean el diente (periodonto). Hay indicios que te pueden avisar de que tienes problemas gingivales o periodontitis. La causa de las enfermedades periodontales proviene de la acción bacteriana.
Con este raspado, se elimina el sarro y la placa bacteriana de la encía. El tratamiento para la gingivitis consiste en la limpieza de las bacterias que se hayan acumulado, mediante la eliminación de la placa dental. Este tratamiento es denominado profilaxis profesional o más comúnmente conocido como limpieza bucal.
Diente Saliendo por la Encía
Como dentista, he visto varias causas por las que puede aparecer un diente por la encía de forma inesperada.
- Erupción dental normal: En niños y adolescentes, lo más habitual es que un diente permanente esté saliendo en reemplazo de uno de leche.
- Diente retenido o impactado: Ocurre cuando un diente no puede emerger completamente porque encuentra un obstáculo o falta de espacio.
- Diente supernumerario (extra): En algunas personas existe un diente de más (lo llamamos diente supernumerario). Estos dientes adicionales pueden aparecer en cualquier parte del arco dental.
- Fragmento de diente o hueso: En ocasiones, lo que parece un diente saliendo por la encía en realidad es un fragmento.
- Infecciones o quistes: Una infección bajo la encía (como un absceso dental) no hace que “nazca” un diente nuevo, pero la inflamación puede revelar la corona de un diente que estaba cubierto.
Cada causa es diferente. Algunas son parte del desarrollo normal, mientras que otras requieren evaluación y tratamiento. Notar un diente saliendo fuera de lugar genera dudas, pero no siempre es motivo de alarma.
Cuándo preocuparse
- En niños (5-12 años): Durante la etapa de recambio dental es normal que los nuevos dientes salgan por la encía mientras los de leche aún no se han caído.
- En adolescentes y adultos jóvenes: La aparición de las muelas del juicio es un proceso natural entre finales de la adolescencia y la juventud.
- Diente apareciendo en una ubicación anómala: Si de pronto ves un diente atravesando la encía en un lugar donde la arcada dentaria ya está completa, no es normal en el sentido de la dentición típica.
- Sí hay dolor, sangrado o pus: El dolor intenso, sangrado espontáneo de la encía o presencia de pus nunca se consideran normales.
Pericoronaritis
La pericoronaritis es una afección bucodental que suele aparecer durante la adolescencia o juventud, coincidiendo con la etapa de erupción de las muelas del juicio o cordales. Se trata de un proceso inflamatorio que afecta a la encía que cubre parcialmente la superficie de una pieza dental que está saliendo, generando un entorno propenso a infecciones.
La pericoronaritis es una inflamación localizada en el tejido blando que cubre parcialmente una muela en proceso de erupción, especialmente frecuente en las muelas del juicio. Esta inflamación suele acompañarse de infección cuando el colgajo de encía, conocido como opérculo, acumula bacterias y restos alimentarios. Aunque puede afectar a cualquier molar en erupción, la mayoría de los casos de pericoronaritis se localizan en las muelas del juicio inferiores, dado que estas suelen tener más dificultades para emerger de manera completa y alineada.
Uno de los signos más evidentes de pericoronaritis es la inflamación de la encía en la parte posterior de la boca, justo donde se encuentra la muela del juicio en erupción. El tejido se muestra enrojecido, abultado y puede presentar dolor al contacto. La inflamación puede extenderse hacia la mejilla o el cuello, especialmente si la infección progresa. El dolor provocado por la pericoronaritis puede ser leve o severo, y en ocasiones se irradia hacia el oído, la mandíbula o incluso el cuello.
Al masticar, hablar o tragar, las molestias pueden intensificarse, lo que dificulta llevar una vida normal. Otro síntoma habitual es el mal aliento, causado por la acumulación de bacterias y restos en el colgajo de encía. En fases más avanzadas, el organismo activa su sistema inmunológico para combatir la infección. Esto puede provocar la inflamación de los ganglios linfáticos cercanos, sobre todo en la zona submandibular y cervical.
La causa más común de pericoronaritis es la erupción incompleta de una muela del juicio. Cuando la pieza no termina de salir completamente, parte de la corona queda cubierta por encía. El colgajo de encía que cubre la muela forma un espacio cerrado donde no llegan ni el cepillo de dientes ni el enjuague bucal. Esta zona se convierte en un reservorio de bacterias y placa, sobre todo si no se realizan limpiezas profesionales periódicas.
El tratamiento depende del grado de infección. En casos leves, puede bastar con una limpieza profesional en la zona, uso de enjuagues antisépticos y analgésicos. Si la pericoronaritis se repite o la muela del juicio no tiene espacio para salir correctamente, puede ser necesario extraer la pieza dental. Las revisiones con el dentista son clave para detectar si las muelas del juicio están erupcionando correctamente.
Es importante recordar que la información proporcionada en este artículo tiene como finalidad fomentar la comprensión y el conocimiento de temas generales de salud oral y no sustituye la opinión, el diagnóstico o el tratamiento profesionales.