La salud bucodental tiene efectos en la salud general y viceversa, una idea que es fundamental tener en cuenta. En este artículo, nos centraremos en la repercusión que puede tener la enfermedad de las encías en nuestra salud.
La enfermedad periodontal afecta a 750 millones de personas a nivel mundial. El estado más grave es la periodontitis, principal causa de la pérdida de piezas dentales, que puede tener un impacto especialmente negativo en la salud general del paciente.
Ahora la pregunta recae en distinguir hasta qué punto la enfermedad periodontal puede afectar la salud general de un individuo y cuáles son sus principales consecuencias.
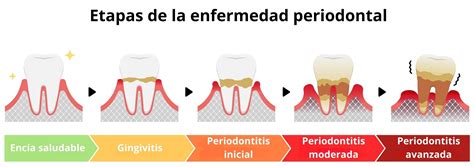
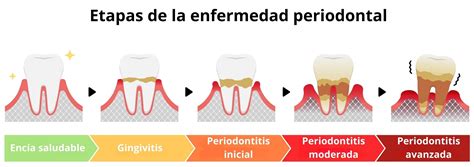
La periodontitis es una enfermedad inflamatoria del periodonto o del aparato periodontal. Entre la opinión pública se ha ido imponiendo el término «periodontosis» por influencia de la publicidad en los medios de comunicación. Sin embargo, el término médicamente correcto lleva el sufijo -itis, que significa inflamación. Por lo tanto, en adelante utilizaremos el término «periodontitis».
Causas y Desarrollo de la Periodontitis
La periodontitis del adulto es la enfermedad del aparato periodontal más extendida tanto en Europa como en otros países altamente industrializados. Parece ser que con la edad aumenta el número de superficies dentarias afectadas. Inicialmente, la enfermedad se ceba sobre todo en los molares superiores, más adelante también en los molares inferiores y los dientes anteriores.
Igual que la gingivitis, la periodontitis tiene su origen en la placa bacteriana, una película biológica con una gran capacidad adhesiva. En la gingivitis, y también en la periodontitis, la película biológica libera productos metabólicos y productos de degradación bacterianos que desencadenan reacciones defensivas en el organismo. El propio sistema inmunitario del paciente desempeña el papel principal en la destrucción tisular en su intento por eliminar las bacterias.
Esta respuesta inmunitaria consiste en una secuencia compleja de acciones y reacciones en las que participan muchas células y sustancias inflamatorias. Se forman también enzimas, entre muchos otros productos, que teóricamente deben destruir las bacterias, pero que acaban destruyendo el propio tejido. Este proceso lleva finalmente a la pérdida de tejido conjuntivo y de hueso. La enfermedad suele mostrar una evolución crónica y por brotes.
En la mayoría de los casos se trata de un proceso crónico que evoluciona por brotes. Suele aparecer en la edad adulta, rara vez ocasiona dolor y provoca movilidad dentaria a largo plazo que puede pasar desapercibida a los afectados en las primeras fases. No es excepcional que la pérdida de inserción no se detecte hasta la cuarta o quinta décadas de la vida, dado que en las fases avanzadas puede llegar a cuestionar la conservación de las piezas dentarias.
Esta situación afecta especialmente a los dientes multirradiculares en los que la inflamación se ha extendido a las furcaciones. La movilidad dentaria marcada y progresiva no se diagnostica hasta fases muy avanzadas de la enfermedad. Se observan además otros síntomas que incluyen la presencia de placa mineralizada y/o no mineralizada, sobre todo en el espacio interdental y en la zona radicular, sangrado al sondaje, bolsas «activas» con secreción de líquido tisular y supuración en la zona de las bolsas. Se pueden observar también cambios en la posición de los dientes debido al aumento de la movilidad así como cambios en el perfil y el color de la encía.
El surco tisular plano en el margen gingival ofrece a las bacterias una protección relativa frente a la autolimpieza de la cavidad oral por acción de la lengua y de la saliva. En el sujeto sano, el epitelio de unión garantiza mediante su adherencia al esmalte una superficie estanca entre la encía y el diente. Si no se elimina cuidadosamente la placa de los nichos del margen gingival, los productos liberados por las bacterianas atacan el epitelio de unión. Algunas bacterias son capaces incluso de atravesar el epitelio. El organismo reacciona a este tipo de ataques con la migración de células de defensa desde la sangre.
En esta situación, los granulocitos neutrófilos y los macrófagos forman una barrera protectora contra el avance de microorganismos extraños. En un proceso lento y progresivo, los invasores son destruidos y digeridos. Durante este proceso se liberan diferentes sustancias tóxicas. Para proteger al tejido circundante de estas noxas y para impedir el avance de la inflamación hacia tejidos más profundos, el organismo activa los osteoclastos, entre otras células.
Los osteoclastos tienen una función específica que consiste en reabsorber y remodelar el tejido óseo. Cuando fracasa el sistema defensivo, un sistema inmunitario competente logra detener durante mucho tiempo el avance de los microorganismos hacia la profundidad de los tejidos. Sin embargo, la relación de fuerzas en esta batalla es muy frágil. Una alteración del sistema defensivo del organismo, una proliferación descontrolada de bacterias o un incremento de la agresividad de los microorganismos facilita la progresión del proceso inflamatorio hacia la profundidad del tejido.
A medida que evoluciona la enfermedad, se produce una pérdida progresiva de hueso que sólo se puede detener mediante una erradicación completa de las noxas. En las imágenes radiográficas se pueden observar zonas borrosas en la zona interdental y opacidades leves de los tabiques así como ensanchamientos en forma de embudo del espacio periodontal. Más adelante aparece una pérdida ósea predominantemente horizontal, dado que en las fases de reposo de la inflamación los osteoclastos excavan el tejido óseo desestructurado adaptándolo así a la nueva situación.
Este tipo de proceso inflamatorio se denomina «periodontitis crónica» debido a su evolución lenta y prolongada.De ésta se distingue la «periodontitis agresiva», que provoca con gran rapidez pérdidas óseas extensas y puede aparecer algunas veces ya durante la infancia, por lo que también recibe el nombre de «periodontitis juvenil». Este tipo de periodontitis se manifiesta en las imágenes radiográficas como un cráter vertical de bordes afilados a lo largo de la superficie radicular, dado que no se ha producido remodelación. El debate originado en torno a la etiología de esta forma más rara se centra en la infección por gérmenes especialmente agresivos y/o un sistema defensivo local antibacteriano ineficaz.
La periodontitis se suele desarrollar a partir de una inflamación crónica de la encía (= gingivitis). La causa de la inflamación aguda y crónica de la encía, es decir, del tejido conectivo vascular extraalveolar, hay que buscarla en la acumulación de placa bacteriana en la superficie del cuello dentario. La sintomatología clínica varía en función de la gravedad y de la duración e incluye eritema, tumefacción, sangrado al tacto, ocasionalmente también sangrado espontáneo y derrame de líquido crevicular. La tumefacción inflamatoria de la encía da lugar a mayores profundidades de sondaje, con la formación consiguiente de «pseudobolsas». Sin embargo, en la gingivitis, este tipo de bolsas más profundas se forman exclusivamente a partir de la tumefacción gingival, no observándose una pérdida de estructuras del aparato periodontal. Ésta también es la característica diferencial más importante respecto a la periodontitis.

La gingivitis es reversible siempre que se trate adecuadamente, es decir, cura sin secuelas y sin pérdida de tejidos. Sin embargo, en caso de persistir durante un período de tiempo largo, lo que da lugar a un cuadro denominado «gingivitis crónica», la gingivitis se puede propagar al hueso del maxilar, al periodonto y al cemento. Existe la posibilidad de que una gingivitis crónica se transforme en una periodontitis con una pérdida irreversible de estructuras del aparato periodontal. La transición de una gingivitis a una periodontitis a menudo es fluida y es posible que pase desapercibida para el paciente durante muchos años. El cuadro no se acompaña de dolor hasta fases muy avanzadas de la periodontitis. Para los afectados es difícil diagnosticar una periodontitis sin intervención del odontólogo.

En la cavidad oral existen alrededor de 500 especies distintas de bacterias, de las que sólo unas pocas son responsables de la aparición de la periodontitis. Se trata de los agentes etiológicos primarios que forman aglomeraciones, cuya disposición puede ser altamente específica. Algunas de estas bacterias anaerobias son Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis, Petrovella intermedia y Bacteroides forsythus.
Estos gérmenes se pueden identificar también en casos de gingivitis, pero no intervienen en la aparición de la caries. Una serie de otros gérmenes son responsables de los procesos metabólicos bacterianos implicados en la aparición de la caries, de modo que un paciente puede tener una periodontitis importante pero estar libre de caries.
Factores de Riesgo de la Periodontitis
El sistema inmunitario y la presencia de determinadas bacterias son los factores causales principales de la periodontitis, pero existen otros factores de riesgo que también influyen en la salud periodontal:
- Higiene bucal insuficiente o incorrecta con aparición de placa y cálculo dental.
- Respuesta inmunitaria inadecuada a la placa bacteriana de origen genético.
- Tabaquismo: los fumadores tienen un riesgo cuatro a seis veces superior de desarrollar una periodontitis en comparación con los no fumadores.
- Diabetes mellitus, sobre todo con glucemia mal controlada: la hipoinsulinemia, es decir, la presencia de glucemias altas puede favorecer la formación de depósitos en los vasos de pequeño calibre y afectar negativamente su función.
- Parejas con periodontitis activa. Los gérmenes de la periodontitis se transmiten por vía bucal. El contagio también puede darse de madre a hijo.
- Embarazo: los cambios hormonales favorecen la laxitud del tejido conjuntivo y la tumefacción de la encía facilitando la propagación de las bacterias hacia la profundidad de los tejidos.
- Respiración bucal: con la desecación de la cavidad oral desaparece el efecto autolimpiante de la saliva. Se dan buenas condiciones para la colonización bacteriana.
- El rechinamiento o bruxismo secundario a estados de estrés.
- Estado general de inmunodepresión: como el que se produce después de tratamientos de quimioterapia, en receptores de trasplantes y en pacientes con infección por el VIH.
- Alimentación desequilibrada, déficits vitamínicos.
- Piercings en localizaciones desfavorables (labios, frenillo lingual, lengua).
🦷 ¿Qué es la Periodontitis o Piorrea? La enfermedad de las encías
Consecuencias Sistémicas de la Periodontitis
La periodontitis a menudo se asocia únicamente con problemas dentales. Sin embargo, la evidencia científica ha demostrado que esta condición puede tener un impacto significativo en la salud general de las personas, extendiéndose más allá de la boca.
- Riesgos cardiovasculares: Existe una amplia evidencia que respalda la conexión entre la enfermedad periodontal y las enfermedades cardiovasculares. La inflamación crónica causada por la infección en las encías puede contribuir al desarrollo de enfermedades cardíacas, como la aterosclerosis y alteraciones en los vasos sanguíneos.
- Diabetes: Como hemos mencionado en líneas anteriores, la enfermedad periodontal y la diabetes se encuentran estrechamente relacionadas. Las infecciones en las encías pueden aumentar los niveles de azúcar en la sangre, lo que dificulta aún más el control de la diabetes.
- Parto prematuro: La enfermedad periodontal en las mujeres embarazadas puede tener consecuencias negativas tanto para la madre como para el bebé. La inflamación crónica en las encías se asocia con un mayor riesgo de parto prematuro y bajo peso al nacer.
- Enfermedades respiratorias: Las bacterias presentes en la enfermedad periodontal pueden ser inhaladas y llegar a los pulmones, lo que aumenta el riesgo de desarrollar enfermedades respiratorias como la neumonía.
- Enfermedad renal crónica: Algunas investigaciones sugieren una posible conexión entre la enfermedad periodontal y la enfermedad renal crónica.
La relación entre la periodontitis avanzada o severa y varias enfermedades sistémicas ha sido demostrada en artículos científicos en los últimos años. Una inflamación crónica como es la periodontitis es una potencial fuente de inflamación e infección continua que se ha considerado como factor de riesgo para enfermedades cardiovasculares (infarto), cerebrovasculares y respiratorias (neumonía), complicaciones en el parto (prematuros) y diabetes.
Algunas de estas enfermedades no solo se ven agravadas por la periodontitis sino que también aumentan la incidencia y severidad de la afectación periodontal (pérdida de hueso) modificando la respuesta inmune del organismo frente a las bacterias periodontales.
Independientemente de los factores de riesgo cardiovasculares, la enfermedad periodontal ha sido asociada con una mayor incidencia de enfermedad coronaria, en concreto un mayor riesgo de sufrir un infarto en pacientes con periodontitis avanzada. Como consecuencia de la periodontitis, una serie de factores inflamatorios se ven aumentados de manera sistémica, en todo el cuerpo.
Esto puede provocar un aumento de la actividad inflamatoria en lesiones ateroescleróticas aumentando potencialmente el riesgo de eventos cardio y cerebrovasculares. Estos marcadores sistémicos de inflamación se usan como predictores de futuros y presentes eventos cardiovasculares.
Existe una asociación entre enfermedades respiratorias y la salud oral. Se ha visto una relación entre la disminución de la función pulmonar y la pérdida de soporte periodontal, periodontitis. Así pues, existe una relación entre la periodontitis y enfermedades pulmonares como la enfermedad pulmonar obstructiva crónica. Asimismo, la cavidad oral es un potencial reservorio de posibles patógenos respiratorios. El mecanismo de infección podría ser la aspiración de bacterias orales capaces de provocar una neumonía en los pulmones.
Independientemente de la edad materna, existe una relación entre la periodontitis y partos prematuros así como bajo peso al nacer. La enfermedad periodontal es un factor de riesgo para la diabetes y la gente con diabetes son más propensos a padecer enfermedad periodontal.
Las bacterias patógenas pueden penetrar en el torrente sanguíneo y activar células inmunológicas. Estas células producen una respuesta inflamatoria que puede tener un efecto destructivo por todo el cuerpo. En concreto, en el páncreas, altos niveles de citoquinas de manera crónica pueden dañar las células productoras de insulina pudiendo llegar a una diabetes tipo 2.
La salud oral tiene un impacto directo o indirecto en la salud general. Prevenir, tratar y controlar la periodontitis permite disminuir el riesgo de otras afectaciones sistémicas. Por esta razón es importante que los profesionales de la salud estén informados sobre la creciente relación entre las enfermedades sistémicas y la periodontitis y puedan trabajar conjuntamente para combatirlas.
Opciones de Tratamiento para la Periodontitis
El tratamiento consiste en controlar el estado inflamatorio de la encía y del aparato periodontal y eliminar la placa, el cálculo dental y los factores proinflamatorios. El tratamiento se divide en varias fases con distintas medidas.
Fase de Diagnóstico
La primera fase comprende un estudio diagnóstico completo en el marco del que se determina el tipo, la gravedad y la evolución de la enfermedad. En la exploración clínica se recogen datos como el estado general de la dentición, la movilidad dentaria, la profundidad de las bolsas (profundidad al sondaje), la recesión gingival y la higiene bucal del paciente. Se realizan pruebas de imagen (radiografías) para determinar el estado óseo. En muchas ocasiones se practican pruebas microbiológicas complementarias para determinar el recuento de gérmenes. En determinados casos hará falta derivar al paciente al médico de medicina general para descartar posibles enfermedades sistémicas (diabetes, VIH, leucemia, etc.).
Fase de Higiene
Durante la fase de higiene posterior se eliminan la placa y el cálculo supragingivales (localizados por encima del margen gingival). Para ello se procede a una limpieza dental profesional (LDP). Esta limpieza sirve también para enseñar al paciente todas las medidas necesarias para llevar a cabo una higiene bucal óptima en su domicilio. Este procedimiento se deberá repetir al menos una vez. Los seguros de enfermedad obligatorios exigen tres sesiones a intervalos de aproximadamente una semana. En esta fase se realizan o renuevan obturaciones o endodoncias en los pacientes que lo precisan y se extraen los dientes que no se pueden conservar. Estas medidas permiten eliminar otros focos de bacterias en la cavidad oral. Con el uso de distintos colutorios y medicamentos se podrá controlar y disminuir el crecimiento bacteriano. Con la sola implantación de estas medidas de higiene se puede conseguir una mejoría notable en muchos pacientes.
Zona Subgingival
A la fase anterior sigue la fase de tratamiento a cielo cerrado cuando proceda, durante la que se eliminan la placa y el cálculo subgingivales (localizados debajo del margen gingival). Este procedimiento se denomina «raspaje a cielo cerrado». Para ello se dispone de instrumentos manuales con formas especiales, las curetas, de aparatos sónicos y ultrasónicos y/o la aplicación de diversos tipos de láser. Después de un período de curación de dos a tres semanas se controla el resultado del tratamiento con una nueva medición de las profundidades de sondaje. Si procede, se puede repetir el tratamiento en zonas con problemas residuales.
En bolsas gingivales muy profundas (> 5,5 mm) que no han experimentado la remisión esperada con las medidas de higiene adaptadas y el tratamiento a cielo cerrado puede hacer falta dar un paso más allá e iniciar la fase de tratamiento a cielo abierto. Este procedimiento consiste en acceder a las zonas afectadas mediante un abordaje quirúrgico y repetir las medidas del tratamiento a cielo cerrado con visión directa. Este tipo de intervención permite rellenar bolsas óseas expuestas y sometidas a una limpieza minuciosa con material de sustitución ósea o cubrirlas con una membrana.

En este procedimiento de dos pasos para tratar la periodontitis, el odontólogo raspa la acumulación de sarro de los dientes por encima y por debajo de la línea de las encías (raspado). Si la inflamación de las encías y las bolsas cerca de los dientes persisten después de un procedimiento de limpieza dental profunda, el dentista puede recomendar una cirugía de colgajo. La cirugía de colgajo, un procedimiento habitual para tratar la periodontitis, la realiza un especialista llamado periodoncista. Durante la cirugía de colgajo, se elimina el sarro de las bolsas a lo largo de los dientes. Después se suturan las bolsas para que los tejidos de la encía vuelvan a adherirse a los dientes.
Los casos graves de periodontitis, pueden requerir injertos de hueso o tejido para sustituir el que está infectado. El injerto puede consistir en una técnica llamada «regeneración tisular guiada«, en la que se introduce un pequeño trozo de membrana entre el hueso maxilar y la encía para permitir la regeneración del hueso y el tejido.
Recuerda que una boca sana es el inicio de un cuerpo saludable. Los controles regulares de la salud oral son esenciales para detectar aquellos pacientes con afectación periodontal, poderlos tratar y prevenir otras afectaciones.
tags: #encias #con #periodontitis