Un absceso dental es una acumulación de pus causada por una infección bacteriana en o alrededor de un diente. El pus es una mezcla de células muertas, tejido infectado y bacterias. Si hablamos de abscesos dentales, tal vez el término no te suene mucho, pero si hablamos de flemones, seguro que visualizas en qué consisten rápidamente. ¿Alguna vez te has preguntado por qué aparecen y cómo puedes evitarlos? A continuación, te contamos todo lo que debes saber sobre ellos.
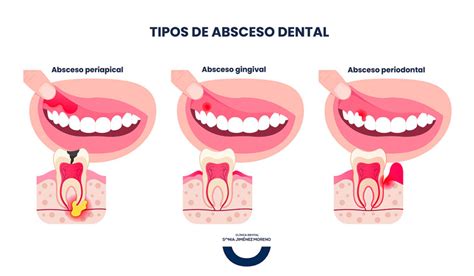
El absceso dental puede afectar diferentes partes del diente y los tejidos circundantes. Se pueden originar en la raíz del diente (absceso periapical) o en la encía colindando con la pieza (absceso periodontal). En el caso de que el absceso se dé en las encías hablamos de absceso periodontal, mientras que si aparece alrededor de la raíz dental, lo hacemos de absceso periapical. Algunas veces se superponen o entremezclan.
La intención principal del tratamiento es acabar con la infección, pero también se buscará detectar las causas del absceso dental y remediarlas.
¿Qué es un absceso dental?
Comenzaremos diciendo que un absceso dental es una acumulación de pus causada por una infección bacteriana alrededor de un diente, en la encía o en el hueso periodontal. ¿Qué es un “flemón”? Cuando hablamos de abscesos nos referimos a esas lesiones de las encías que tienen forma de “un pequeño volcán con punta blanca”.
Podemos decir que son lesiones localizadas, en las que el aumento de bacterias es contenido por nuestro organismo en zonas concretas. Cuando hablamos de flemones nos referimos a la otra forma de diseminarse una infección, sin localizarse en puntos concretos sino “hinchando la cara”. A veces coexisten el absceso y el flemón.
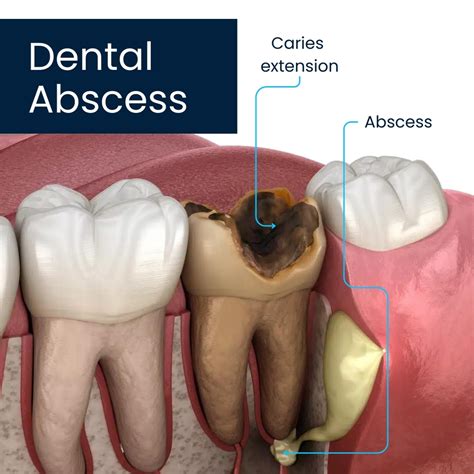
Diferencias entre absceso periapical y absceso periodontal
¿En qué se diferencian? El absceso periapical forma una lesión alrededor del ápice (“la punta” de la raíz dental), cuya causa suele estar en caries profundas no tratadas o traumatismos. El absceso periodontal generalmente se localiza cerca del margen de la encía, figurando, entre sus posibles causas, la enfermedad periodontal.
Causas de la acumulación de pus en la encía
Existen distintas causas que pueden ocasionar el absceso, por ejemplo el periodontal, como:
- La enfermedad periodontal. Suele ser la principal causa y, en estado avanzado, las bolsas con cálculo, sarro y bacterias originan un exudado inflamatorio de pus y otras sustancias que no tienen por donde salir, causando su acumulación en la encía.
- Las fisuras y fracturas dentales originadas, por ejemplo, por bruxismo
- Traumatismos dentales y posibles fisuras en los dientes
- El llamado empaquetamiento de comida. Si hay inflamación gingival, la encía no aísla bien el diente y pueden entrar pequeños fragmentos de comida que, si no los eliminamos, pueden provocar el pus.
- Las muelas del juicio. Cuando están saliendo los terceros molares, es posible que se introduzcan restos de comida debajo de la encía originando inflamación, supuración y un absceso. Este caso, recibe el nombre de pericoronaritis.
El hecho de conocer estas causas, puede ayudarte a evitar un posible absceso a través de tu propia observación, especialmente en caso de traumatismo dental, sospecha de enfermedad periodontal o si detectas alguna fisura en tus dientes.
Síntomas del absceso dental
Los síntomas que puede presentar el absceso pueden variar en intensidad según cada caso, y son estos:
- Movilidad dental
- Sensibilidad/dolor a la masticación
- Hiper-Sensibilidad dental
- Fiebre
- Hinchazón facial y deformidad de la cara en la zona.
- Ganglios linfáticos inflamados y doloridos
- Mal aliento y sabor desagradable
- Molestias al abrir la boca y tragar
- Dolor intenso, persistente y palpitante, que puede empeorar al morder o masticar, y que puede irradiarse al cuello o al oído
Si experimentas cualquiera de estos síntomas, o varios simultáneamente, ponte en manos de tu odontólogo y no permitas que el absceso empeore tu calidad de vida.
😲😱 Absceso dental: Causas y tratamiento | ¿Cómo desinflamar Absceso Dental? | Infecciones dentales
¿Cuál es el tratamiento de un absceso dental?
Normalmente, el tratamiento consiste en facilitar la salida del pus mediante la apertura y limpieza (drenaje) del absceso, disminuyendo así la presión en los tejidos y, con ello, el dolor. Además, es frecuente la ayuda al tratamiento con antibióticos dependiendo de la sintomatología, presencia de adenopatías y el grado de malestar de cada persona.
En el caso de que el absceso sea periapical (es decir, que se origine alrededor de la raíz dental) es posible que sea necesario realizar una endodoncia o, en el caso de que el diente se vea muy afectado, extraerlo. Este sería el último remedio, pero es necesario que conozcas todas las opciones posibles para tratar los abscesos dentales.
Entre ambos extremos, a veces es conveniente o necesario practicar también la eliminación quirúrgica del absceso y el tratamiento del ápice (“apicectomía con obturación “a retro”).
Si estás sufriendo estas infecciones, has de saber que el tratamiento aplicable a tu caso, supondrá un importante alivio y una fuente de tranquilidad al pensar que dejarás de sentir muy pronto sus síntomas y podrás retomar tu día a día como siempre: sin dolor ni molestias que te impidan disfrutar de las cosas que te importan.
Opciones de tratamiento dental
- Drenaje del absceso: En casos de absceso grande o doloroso, el dentista puede realizar un drenaje para liberar el pus acumulado.
- Endodoncia: La endodoncia, también conocida como tratamiento de conducto radicular, se realiza cuando la infección afecta el tejido pulpar dentro del diente.
- Extracción dental: Si el diente está gravemente dañado y no se puede salvar, es posible que se deba extraer.
Drenaje de un absceso en la encía
Como hemos indicado, el tratamiento más común para los abscesos es el drenaje, siempre acompañado del tratamiento causal (por ejemplo la Preparación Inicial Periodontal o el tratamiento de conductos). El drenaje consiste en realizar una pequeña incisión, bajo anestesia local, en un punto determinado de la encía, para que se produzca la salida del pus.
Además, se suele realizar un lavado con suero salino de la zona, para ayudar a su limpieza y desinfección. Después de esta pequeña intervención, es recomendable seguir un sencillo tratamiento en casa con los enjuagues bucales que te prescriban nuestros profesionales, para alcanzar así los mejores resultados.
¿Cuánto tarda en curar un absceso periapical?
Como ocurre en cualquier otro tratamiento, la duración dependerá de la importancia del absceso y de su causa, del tratamiento a seguir y de la respuesta del paciente al mismo. Ten en cuenta que el drenaje es la primera parte del remedio y que, tras éste, y una vez aliviada la infección, puede ser necesario realizar una endodoncia, colocar un implante o comenzar un tratamiento periodontal, según cada caso.
La buena noticia es que, tras la toma de los antibióticos, el absceso puede reducirse o desaparecer en tan sólo uno o dos días, de manera que los síntomas más molestos, habrán desaparecido casi por completo en seguida. Después, y dependiendo de los siguientes pasos a seguir, la cura completa puede variar entre unas pocas semanas y algunos meses, en los casos más severos.
Rara vez la toma de antibióticos es el único tratamiento, ya que hay que resolver la causa que ha originado esa infección, no solo las consecuencias de su diseminación. Aun así, son muchos los beneficios de los que disfrutarás tras la intervención, empezando por la ausencia de dolor, disfrutar de nuevo de tus comidas y bebidas favoritas, sonreír sin reparo y sentir que tus dientes y encías están sanas. ¡Porque esta sensación, es realmente única!
Tratamiento farmacológico
Además del tratamiento dental, es posible que se necesite un tratamiento médico para tratar un absceso dental. Es importante tener en cuenta que el tratamiento médico por sí solo no es suficiente para tratar un absceso dental.
El tiempo de curación de un absceso dental puede variar según la gravedad de la infección y el tratamiento recibido. En general, puede llevar varios días o semanas para que el absceso se cure por completo.
Cómo prevenir las apariciones de abscesos dentales
Decíamos al comienzo de este artículo que tienes mucho a tu favor para evitar la aparición de posibles abscesos. Como has visto, la causa de la mayor parte de ellos está en la enfermedad periodontal, caries sin tratar, o bien rotura de alguna pieza. Si bien es cierto que hay causas que no se pueden controlar, hay otras muchas que sí, o, al menos podrás demorarlas todo lo posible.
Lo conseguirás siguiendo unos hábitos de higiene bucodental minuciosos (incluyendo cepillado entre 2 y 3 veces al día, uso de hilo dental y enjuagues bucales) así como acudiendo a las consultas programadas con nuestros profesionales para mantener tus dientes y encías sanas. Y si además mantienes una dieta equilibrada, no abusas de los azúcares y te mantienes bien hidratado, será todo un plus para evitar la aparición de cualquier infección bucal (además de para sentirte de maravilla contigo mismo).
Si tienes cualquier duda o te preocupa cualquier síntoma que estés experimentando, ¡no lo dejes pasar y contacta con nosotros! Te ofreceremos toda la información que necesites y te ayudaremos a encontrar la mejor solución para ti.
Medidas preventivas clave
- Mantenga una buena higiene oral: Cepíllese los dientes al menos dos veces al día y use hilo dental regularmente.
- Visite regularmente al dentista: Realice visitas periódicas al dentista para chequeos y limpiezas dentales.
- Evite alimentos y bebidas azucaradas: El consumo excesivo de azúcar puede aumentar el riesgo de caries dental, lo que puede llevar a la formación de abscesos dentales.
- No ignore el dolor dental: Si experimenta dolor dental persistente o cambios en su salud bucal, no lo ignore.
Complicaciones de un absceso dental no tratado
Si no se trata adecuadamente, un absceso dental puede llevar a complicaciones graves, como propagación de la infección a los tejidos circundantes, desarrollo de infecciones sistémicas, daño a los huesos y pérdida del diente afectado.
Un absceso dental no desaparecerá por sí solo sin tratamiento dental adecuado. La infección continuará y puede empeorar con el tiempo, lo que puede tener consecuencias graves para la salud bucal y general.
Los abscesos dentales en sí no son contagiosos. Sin embargo, las bacterias responsables de la infección pueden transmitirse de una persona a otra a través del contacto directo o el intercambio de saliva.
¿Qué hacer mientras esperas el tratamiento dental?
Si experimenta dolor de un absceso dental antes de poder ver a un dentista, hay algunas medidas que puede tomar para aliviar el dolor de forma temporal. El manejo del dolor mediante paracetamol, ibuprofeno o aspirina en estos casos pueden ayudar a reducirlo mientras se espera a recibir el tratamiento adecuado. Siempre es importante seguir cuidadosamente el prospecto del medicamento.
Antibióticos y abscesos dentales
Actualmente la pregunta que nos debemos hacer es si hay que tomar antibiótico, en lugar de cuál dar. Revisamos las principales infecciones odontológicas, cuál debe ser el tratamiento adecuado y el papel de la prevención. Es necesario conocer la complejidad de la microflora de la cavidad oral, pues de ella dependerá la conveniencia de antibioterapia, la evolución hacia la curación o la progresión de algunas infecciones odontogénicas.
Debemos transmitir a la población que los antibióticos no curan el dolor dental. En muchos casos se hace la endodoncia directamente aunque haya infección, y en otros conviene esperar 48-72 horas con medicación antes de realizarla. Lo que nunca hacemos es “esperar sin más, sin tratamiento”, ya que una infección dental no desaparece sola y postergar demasiado podría conllevar complicaciones (propagación de la infección, pérdida del diente, etc.).
Cuándo usar antibióticos
Como comenté, si la infección es importante recetamos antibióticos para ayudar a controlar la situación. Es importante destacar que no siempre son imprescindibles; si la infección es local y se puede drenar con el propio tratamiento de conducto, a veces podemos evitar el uso de antibiótico. Pero si hay mucha hinchazón, flemón o riesgo de que la infección se extienda, el antibiótico te dará un margen de alivio y seguridad.
Ojo: si te prescriben antibióticos, tómalos exactamente como te indique el odontólogo y completa todos los días de tratamiento, incluso si mejoras antes. Así nos aseguramos de eliminar a las bacterias más resistentes y evitamos recaídas.
Junto al antibiótico, casi siempre indicamos medicamentos para el dolor y la inflamación (por ejemplo ibuprofeno, metamizol o paracetamol, según cada paciente). Estos fármacos te van a ayudar a encontrarte mejor mientras esperamos el momento de hacer la endodoncia o durante los primeros días del tratamiento. Sigue las pautas de tu dentista en cuanto a dosis y horarios.
Casos clínicos y experiencias
Para ilustrar todo lo anterior, déjame compartirte un par de casos (muy comunes) que suelo ver en la clínica.
Caso 1: Infección aguda con absceso grande
María, una paciente de 35 años, llegó a mí con un dolor insoportable en una muela superior desde hacía varios días. Tenía la mejilla visiblemente hinchada (un “flemón” del tamaño de una nuez) y ya había comenzado a tomar antibiótico que le dio su médico de cabecera porque tenía también un poco de fiebre. Al examinarla, vi que la muela en cuestión tenía una caries enorme que había llegado al nervio y causado un absceso importante.
En este caso, decidimos actuar en dos fases: primero, aliviar la infección y luego completar la endodoncia. Le reforcé el tratamiento antibiótico adecuado para la bacteria dental, le receté un antiinflamatorio potente para el dolor y procedimos a drenar el absceso en la misma consulta. Para ello, realicé una pequeña apertura en la muela: en cuanto abrí el conducto, salió bastante pus, lo que inmediatamente redujo la presión y el dolor de María (¡ella misma suspiró de alivio en el sillón!). Lavé bien el conducto con soluciones desinfectantes, coloqué un medicamento dentro del diente y lo cerré provisionalmente.
A los dos días, María regresó ya sin dolor y con la hinchazón casi desaparecida. Pudimos entonces completar la endodoncia: limpié a fondo todos los conductos de la muela, retirando tejido necrótico y bacterias, y sellamos el sistema de conductos. Finalmente colocamos un empaste provisional. María salió contenta porque conservó su muela y la infección se resolvió sin complicaciones. Unas semanas después, le pusimos la corona definitiva a esa muela para reforzarla. Este caso muestra que, aunque había infección, pudimos hacer la endodoncia con éxito tras unos cuidados previos.
Caso 2: Dolor intenso pero sin flemón visible (tratamiento inmediato)
Juan, de Forty’s (unos cuarenta y tantos años), acudió aquejado de un dolor agudo en un premolar que le despertó por la noche. No tenía inflamación facial ni flemón en la encía, pero el diente estaba muy sensible al tacto y el dolor era constante: síntomas claros de una pulpitis/infección dentro del diente. Al revisar, detecté una caries profunda cerca del nervio. En su caso, decidimos realizar la endodoncia en ese mismo día.
Le administré anestesia (en una zona sin tanta infección la anestesia hizo efecto correctamente) y comenzamos el tratamiento de conducto con infección presente. Al abrir la cámara pulpar, encontramos tejido pulpar necrótico con un poco de pus en el interior del diente - esto confirmó que había infección aunque externamente no hubiese mucha hinchazón. Realicé la limpieza y desinfección de los conductos cuidadosamente; dado que había contenido purulento, preferí hacer la endodoncia en dos sesiones para asegurar la desinfección.
Así que, tras la primera sesión, dejé un medicamento desinfectante dentro del diente de Juan y lo cerré temporalmente. Él se fue a casa ya sin dolor (el alivio suele ser inmediato al quitar el nervio enfermo) y con instrucciones de tomar un analgésico suave solo si lo necesitaba. A la semana siguiente, Juan volvió sin ninguna molestia - señal de que la infección estaba controlada. Procedimos a llenar y sellar definitivamente los conductos y colocamos una reconstrucción con perno y corona, ya que el diente había perdido mucha estructura. Juan recuperó la función de su premolar y, gracias a haber actuado rápido, evitamos tener que extraerlo o tomar antibióticos innecesariamente.
Como ves en estos ejemplos, cada paciente requirió un enfoque ligeramente distinto, pero en ambos la endodoncia fue la solución para curar el diente infectado. En uno hubo que esperar un par de días entre fases, y en el otro se hizo prácticamente de inmediato. La experiencia y criterio profesional nos guían para decidir lo mejor en cada situación.
Cuidados post-endodoncia
Una vez que ya te han realizado la endodoncia en un diente que estaba infectado, es importante seguir algunos cuidados durante el posoperatorio para garantizar la curación completa y evitar recaídas.
- Termina tu medicación: Si el dentista te indicó un curso de antibiótico debido a la infección, asegúrate de completar todos los días de toma aunque ya te encuentres bien. Esto remata cualquier bacteria residual que pudiera quedar y previene que la infección rebrote.
- Higiene escrupulosa: Continúa cepillándote los dientes con normalidad, poniendo especial cuidado en la zona tratada.
- Evita masticar cosas duras: Tras una endodoncia, especialmente si hubo mucha infección, el diente puede estar algo “débil” hasta que se restaure definitivamente. Evita morder alimentos duros o pegajosos con esa pieza por unas semanas.
- Acude a tus controles: Tras una endodoncia, solemos citar al paciente a una revisión.
tags: #endodoncia #absceso #periapical