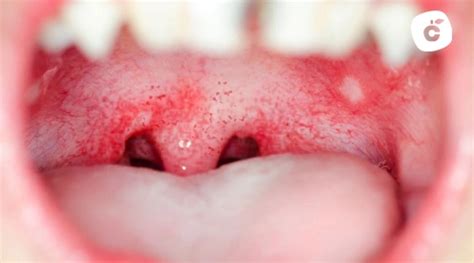
La cavidad bucal, una estructura compleja que alberga una gran variedad de tejidos y órganos, juega un papel crucial en la digestión, la fonación, la respiración y la salud general. La aparición de manchas rojas en el paladar puede ser alarmante. Antes de entrar en pánico, es importante determinar las posibles causas para dar con el tratamiento indicado.
Las manchas rojas en el paladar se diferencian por varias patologías o síntomas, ya que existen diversos tipos. Las manchas rojas en el paladar no aparecen por una sola causa específica. De hecho, son diferentes las variantes que pueden determinar su aparición, porque la sintomatología de estas se diferencian por el tipo de patología. Son diferentes los tipos de manchas en el paladar y se distinguen según los síntomas y patologías. Con frecuencia, muchos pacientes acuden a la consulta tras manifestar molestias o notar la aparición de manchas rojas en el paladar.
La inspección en el examen clínico es el primer paso en la evaluación física de un paciente. Se realiza mediante la observación visual total o parcial del cuerpo.
Exploración Clínica de la Cavidad Bucal
La exploración clínica de la cavidad bucal es una parte esencial del examen odontológico, permite detectar enfermedades en sus primeras etapas, lo que aumenta las posibilidades de un tratamiento exitoso.
- Iluminación: Se debe contar con una fuente de luz adecuada para poder observar correctamente todas las estructuras de la cavidad bucal.
- Simetría: Se debe observar la simetría de las estructuras bucales, comparando ambos lados.
- Color: Se debe observar el color de las mucosas, las encías, los dientes y la lengua. El color normal de las mucosas es rosa pálido, el de las encías es rosa coral y el de la lengua es rojo rosado.
- Textura: Se debe palpar la superficie de las mucosas, las encías, los dientes, la lengua para evaluar su textura. La textura normal de las mucosas es lisa, húmeda, la de las encías es firme y elástica, la de los dientes es dura y lisa, la de la lengua es rugosa.
- Lesiones: Se deben buscar lesiones en las mucosas, las encías, los dientes y la lengua. Las lesiones pueden ser úlceras, manchas, placas, nódulos o verrugas.
- Ganglios linfáticos: Se deben palpar los ganglios linfáticos regionales, que se encuentran en el cuello y debajo de la mandíbula.
- Olor: Se debe evaluar el olor oral del paciente. El olor normal de la boca es neutro o ligeramente a menta. Un olor a mal aliento (halitosis) puede ser un signo de higiene bucal deficiente o de una enfermedad periodontal.
Los hallazgos de la exploración clínica deben registrarse en la historia clínica del paciente. El registro debe incluir una descripción detallada de cada hallazgo, así como su ubicación, tamaño, forma, color y textura.
La exploración clínica de la cavidad bucal tiene diversas aplicaciones en el ámbito de la odontología y la medicina.
Causas Comunes de Manchas Rojas en el Paladar
Infecciones Virales
Las enfermedades de la mucosa oral pueden ser causadas por distintos serotipos del virus del herpes humano (VHH). Los VHH son virus ADN bicatenarios. Se replican en la célula huésped y provocan en ella efectos citopáticos directos así como daños celulares por la inflamación inducida.
VHH 1 y VHH 2 (virus del herpes simple, VHS 1 y VHS 2)
El VHS 1 es el responsable de más del 90% de las enfermedades de la mucosa oral causadas por el VHS. Un porcentaje superior al 85% de la población mundial es seropositivo para el VHS 1. La primoinfección suele producirse durante la infancia, dando lugar a un cuadro clínico que muchas veces pasa desapercibido. Sin embargo, en otros casos, tras un período de latencia de 3 a 10 días después del contagio se desarrolla un cuadro sistémico grave con fiebre alta, dolor de garganta, adenopatías cervicales y gingivoestomatitis herpética aguda.
En los labios, alrededor de la boca, en la mucosa bucal y gingival y también en la orofaringe aparecen numerosas vesículas que se transforman en erosiones extensas y úlceras superficiales asociadas a dolor intenso al comer y al hablar. Estas vesículas pueden aparecer en la mucosa queratinizada y también en la mucosa no queratinizada. La enfermedad tiene una duración aproximada de 2 a 3 semanas, lo que en determinados casos provoca una pérdida de peso importante, dado que durante este período los pacientes a menudo sólo pueden ingerir líquidos. El tratamiento es sintomático.
Después de la primoinfección, el virus llega por vía retrógrada a través de los axones a los ganglios nerviosos regionales y permanece allí en estado latente. La reactivación puede ser espontánea o ser el resultado de una diversidad de factores (tensión psíquica, fiebre, alteraciones hormonales, inmunosupresión, luz UV) y se observa en alrededor de un 40% de los infectados por el VHS. La recidiva se puede manifestar en todo el territorio de inervación del nervio trigémino, pero las localizaciones más frecuentes son el margen labial (herpes simple labial) o la zona perioral, y con menor frecuencia la mucosa nasal o el resto del rostro.
Las lesiones intraorales aparecen sobre todo en pacientes inmunodeprimidos y se localizan habitualmente en las encías y también en el paladar duro. Los pródromos de las lesiones clínicas visibles consisten en prurito, hormigueo y sensación de quemazón. A continuación se desarrollan pápulas rojizas agrupadas que se transforman en vesículas con un borde rojizo y que, por último, se ulceran y cicatrizan formando una costra.
Se prescindirá de todo tipo de intervención odontológica hasta que la enfermedad no haya avanzado a la fase de costras debido al riesgo de provocar una sepsis por virus del herpes. El dolor suele persistir durante aproximadamente 4 a 5 días y la curación en el paladar duro requiere unos 8 a 10 días. En pacientes inmunodeprimidos a consecuencia de cánceres o tratamientos inmunosupresores, en pacientes sometidos a radioterapia, a trasplantes o con infección por el VIH pueden observarse evoluciones clínicas anormalmente graves.
Desde el punto de vista terapéutico, el tratamiento de elección son los virostáticos por vía tópica. En infecciones graves y en pacientes inmunodeprimidos se debe considerar la posibilidad de administrar un tratamiento antiviral sistémico con aciclovir, valaciclovir o famciclovir. Se recomienda proteger los labios contra la luz UV para prevenir las recidivas.
VHH 3 (virus varicela zóster, VVZ)
El VVZ puede dar lugar a dos cuadros clínicos diferentes. La primoinfección da lugar a la varicela. Esta enfermedad se transmite por contacto directo con las vesículas o por transmisión aérea de microgotitas. En más del 90% de los casos los afectados son niños menores de 10 años. Después de un período de incubación de aproximadamente 14 días aparece un exantema generalizado con máculas, pápulas, vesículas, pústulas y, por último, lesiones costrosas, localizadas inicialmente en la cara y que después se propagan rápidamente al tronco respetando habitualmente las partes distales de las extremidades. En la mucosa oral, en el paladar, la faringe, la lengua y, con menor frecuencia, también en las encías y en el límite del prolabio aparecen vesículas amarillentas, dolorosas, del tamaño de un grano de arroz que estallan rápidamente, se ulceran y quedan rodeadas de un halo rojizo.
Como el VHS, el VVZ persiste en los ganglios sensitivos. La existencia de una inmunidad celular disminuida favorece su reactivación y la aparición de un herpes zóster en el dermatoma inervado por el ganglio sensitivo correspondiente. Este es el motivo por el que el herpes zóster se presenta sobre todo en pacientes de edad avanzada y con una inmunidad disminuida. Antes de la erupción de las lesiones cutáneas, el paciente presenta de forma característica neuralgias segmentarias y prurito. En la piel aparece un exantema vesicular, limitado al dermatoma afectado, sobre un fondo eritematoso que evoluciona primero a pústulas y finalmente a costras.
La afectación de la segunda y de la tercera ramas del trigémino puede dar lugar a alteraciones de la mucosa oral. Las vesículas intraorales estallan rápidamente y confluyen, lo que da lugar a erosiones. Las localizaciones más habituales son la mucosa de los labios, de la lengua, del paladar blando y del paladar duro así como la mucosa yugal, si bien las lesiones intraorales suelen ser estrictamente unilaterales.
Después de la cicatrización de las vesículas en un plazo de 2-3 semanas puede persistir un dolor intenso que se denomina neuralgia postherpética. En algunas ocasiones, este dolor puede simular una pulpitis. Antes de la aparición de las vesículas debe hacerse el diagnóstico diferencial con una neuralgia.El herpes zóster se trata con antivirales sistémicos en pacientes mayores de 50 años, en caso de neuralgias intensas antes de la erupción cutánea o en cuanto aparece ésta, en el herpes oftálmico y en pacientes inmunodeprimidos. Las lesiones orales dolorosas se tratan con colutorios con efecto anestésico local y analgésicos sistémicos.
VHH 4 (virus de Epstein-Barr, VEB)
El VEB puede provocar varias enfermedades orales entre las que se encuentran la mononucleosis infecciosa, la leucoplasia pilosa oral, el linfoma de Burkitt y el carcinoma nasofaríngeo.
La mononucleosis infecciosa afecta sobre todo a jóvenes de edades comprendidas entre 17 y 25 años. Después de un período de incubación que varía entre 30 y 50 días, la enfermedad se manifiesta por la tríada de faringitis, fiebre y adenopatías cervicales. Pueden aparecer además un exantema micropapuloso y petequias palatinas sobre todo en la zona de transición entre el paladar blando y el paladar duro, una amigdalitis exudativa, hepatosplenomegalia y artralgias. La enfermedad es autolimitada.
La leucoplasia pilosa oral (LPO) se caracteriza por alteraciones estriadas verticales blanquecinas localizadas predominantemente en los bordes laterales de la lengua, las cuales no se eliminan pasando una gasa. La alteración suele ser asintomática, pero puede producir parestesias si se sobreinfecta con alguna especie de Candida.
La LPO es provocada por el VEB. En muchos casos es un signo precoz de una infección por el VIH y tiempo atrás se consideró un signo patognomónico de esta infección. Actualmente se cree que la LPO es un indicador de la disminución de linfocitos CD4+ y se ha descrito también en relación con otros estados de inmunodepresión, sobre todo en receptores de trasplantes. La LPO concomitante a una infección por el VIH puede desaparecer con un tratamiento antirretroviral de gran actividad (TARGA). Desde el punto de vista del diagnóstico diferencial, la diferenciación con la leucoplasia no homogénea, una reacción liquenoide o una candidiasis no siempre es clara.
El linfoma de Burkitt tiene una relación etiológica clara con la infección por el VEB, sobre todo su forma endémica en el África tropical. Afecta principalmente a los ganglios linfáticos. En la zona oral y maxilofacial son característicos la invasión de la mandíbula o del maxilar, las linfadenopatías cervicales, el dolor de garganta, la movilidad dentaria y la odontalgia. Desde el punto de vista epidemiológico, parece existir también una relación estrecha entre la infección por el VEB y el carcinoma nasofaríngeo.
VHH 5 (citomegalovirus, CMV)
La primoinfección por el CMV suele ser asintomática, pero en casos aislados puede dar lugar a un cuadro clínico parecido al de la mononucleosis. El CMV permanece latente después de la primoinfección. La reactivación en pacientes inmunodeprimidos puede dar lugar a úlceras orofaríngeas.
VHH 6 y VHH 7
El VHH 6 es el virus causante del exantema súbito. A nivel intraoral, se pueden observar manchas eritematosas en el paladar blando antes de la erupción del exantema cutáneo. La infección se produce habitualmente en lactantes y en niños pequeños y se transmite por vía aérea a través de microgotitas. Muchas veces pasa desapercibida clínicamente. La infección sintomática se manifiesta en general por un cuadro denominado fiebre de los 3 días.
Las infecciones por el VHH 6 y el VHH 7 se presentan fundamentalmente durante los primeros dos años de vida. Se observan reactivaciones del VHH 6 y del VHH 7 en relación con la pitiriasis rosada.
VHH 8
Se identifica el VHH 8 en todas las variantes del sarcoma de Kaposi, es decir, en la forma clásica, la forma africana endémica, la asociada a la inmunosupresión iatrogénica y la forma epidémica asociada al VIH. El sarcoma de Kaposi es una neoplasia vascular. Las lesiones orales del sarcoma de Kaposi se manifiestan principalmente en el paladar, las encías y la lengua. Aparecen inicialmente como manchas rojizas a violeta azuladas que se pueden transformar en placas, nódulos y tumores a medida que evoluciona la enfermedad. Las lesiones orales son asintomáticas en la mayoría de los casos, pero se pueden manifestar clínicamente por hemorragias, dolor y úlceras durante el curso evolutivo de la enfermedad.
Virus del papiloma humano (VPH)
Los VPH constituyen un grupo de virus ADN bicatenarios sin cubierta. Actualmente hay descritos más de 100 tipos distintos. Los VPH infectan las células epiteliales de la piel y de las mucosas y pueden desencadenar un crecimiento de tipo tumoral descontrolado en las células infectadas. Algunos tipos de VPH de alto riesgo están relacionados claramente con carcinomas, especialmente con los carcinomas de cuello uterino (VPH 16 y 18 y también VPH 31 y 33). En las biopsias realizadas en la zona oronasofaríngea se detectan virus de alto riesgo en hasta el 20% de los casos. Se estima que aproximadamente el 10% de todos los tumores malignos registrados en todo el mundo podría estar relacionado con infecciones por el VPH.
En la mucosa oral, el VPH da lugar a cuadros como el papiloma escamoso, verrugas vulgares, condilomas acuminados y la hiperplasia epitelial focal (enfermedad de Heck). Las verrugas vulgares son causadas por el VPH 1, 2 y 4 y se localizan en la mucosa oral, mucosa gingival y mucosa labial, en el paladar y en los labios. Las verrugas víricas tienen un crecimiento exofítico y muestran una superficie papilomatosa de color blanquecino. A diferencia de los papilomas escamosos, habitualmente pediculados, la base de implantación de las verrugas vulgares es más amplia.
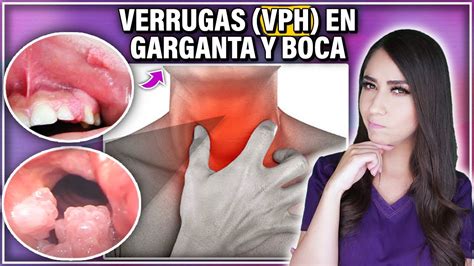
El tratamiento consiste normalmente en la escisión quirúrgica (bisturí, láser de CO2). Las recidivas son especialmente frecuentes en pacientes inmunodeprimidos.
El condiloma acuminado se transmite por vía digital u orogenital y se manifiesta inicialmente por un nodulillo blando de tipo verrugoso, que confluye con otros nodulillos para formar una estructura parecida a una coliflor. Se asienta con un pedículo en la encía, la lengua, el labio superior, el suelo de la boca o las comisuras labiales. Los condilomas acuminados se asocian a infecciones por el VPH 6 y 11, y se observan frecuentemente en pacientes VIH positivos. Tienden a recidivar después de su exéresis quirúrgica con el bisturí o el láser de CO2. Se debe hacer el diagnóstico diferencial con papilomas, verrugas vulgares o con el carcinoma verrugoso.
Enfermedad de mano-boca-pie
La enfermedad de mano-boca-pie se debe a una infección por el virus Coxsackie-A16 o el enterovirus 71. Después de una fase prodrómica corta con síntomas constitucionales leves y febrícula se desarrollan vesículas de erosión rápida en la cavidad oral, localizadas sobre todo en la faringe y el paladar, pero también en la lengua, las encías y la mucosa oral. Las erosiones son muy dolorosas.
Traumatismos
Las fracturas de paladar son generalmente fracturas asociadas a traumatismos de alta energía y pueden presentarse aisladas o, lo que es más frecuente, formando parte de cuadros más complejos tipo Le Fort. La incidencia de las fracturas palatinas asociadas a las fracturas maxilares se sitúa en torno al 8-13,2%, mientras que la incidencia de las fracturas sagitales es mucho menor, variando significativamente en función de las series. Por lo tanto, la gran mayoría de fracturas palatinas se engloban dentro del politraumatizado facial. La baja incidencia de este tipo de fracturas constituye un factor adverso a la hora de establecer un plan de tratamiento.
En las fracturas sagitales de paladar el trazo se extiende desde la porción anterior de la apertura piriforme y divide el paladar longitudinalmente en varios fragmentos. La fractura sagital pura es poco frecuente en adultos, observándose sobre todo una mayor incidencia de fracturas parasagitales. Esto se debe a que la edad de osificación de la sutura palatina media se sitúa entre la segunda y la tercera década de la vida y es, a partir de ese momento, cuando el trazo tiende a situarse paralelo a la línea media en una banda ósea de menor resistencia, denominándose entonces fractura parasagital.
Dentro de los principales signos que podemos encontrar en esta enfermedad se encuentran la equimosis en la mucosa palatina, las laceraciones cutáneas o mucosas, la pérdida de incisivos, la maloclusión o la movilidad del reborde dentoalveolar. Sin embargo, su ausencia no nos puede hacer descartar la presencia de una fractura palatina que, de no diagnosticarse, ocasionaría inestabilidad y posteriormente disoclusión. Al margen de la exploración física, las pruebas de imagen constituyen una herramienta fundamental a la hora del diagnóstico y la planificación terapeútica de las fracturas faciales.
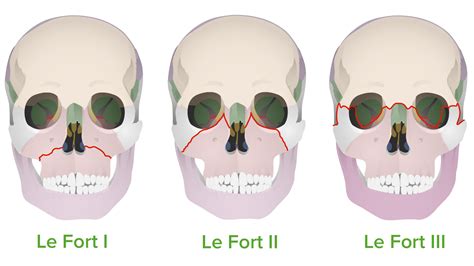
La TC con cortes finos de 1-1,5mm axiales y coronales permite una determinación precisa del trazo de fractura, siendo la herramienta de elección en el diagnóstico de este tipo de fracturas y, en general, de todas las fracturas que interesan al macizo facial.
Los objetivos principales a la hora del tratamiento son restaurar la dimensión transversal y anteroposterior del maxilar, conseguir una relación oclusal idéntica a la previa y mantener la estabilidad del tercio medio facial. Hoy en día, el tratamiento de las fracturas del paladar continúa siendo controvertido, existiendo una tendencia a sustituir la actitud expectante por un planteamiento terapéutico más activo.
El tratamiento conservador con férulas debe reservarse para aquellas fracturas paraalveolares en las que el trazo de fractura se sitúa paralelo al alvéolo, dificultando la colocación de una miniplaca en el fragmento lateral. Dentro de este grupo terapeútico se situarían también las fracturas alveolares anteriores y posterolaterales en las que incluso la fijación con braquets podría ser suficiente. También sería útil en aquellas con conminución y/o imposibilidad de estabilización de la dimensión transversal.
Hematoma retrofaríngeo
El hematoma retrofaríngeo es una rara entidad de repercusión fatal, dada su evolución rápida hacia la obstrucción de la vía aérea. Atendiendo a su etiología pueden describirse varios factores: infecciones, traumatismos cervicales, traumatismos de grandes vasos cervicales, movimientos violentos cervicales, iatrogenia (cateterización cardíaca o angiografías cerebrales), hemorragia por adenoma de paratiroides, ingestión de cuerpo extraño, hemofilia A, abuso de ácido acetilsalicílico o como el caso que nos ocupa terapia anticoagulante. En concreto, episodios como el descrito, pueden aparecer en el 2%- 4% de los pacientes anticoagulados.
Clínicamente puede manifestarse por dolor cervical, disfagia, disnea o voz gangosa. Suele ser común, que los pacientes resulten infradiagnosticados en su fase temprana, pues al principio suelen producir leves molestias de vías altas, pudiendo confundirse con una simple faringitis. Es entre las 12-48 h cuando comienzan los síntomas alarmantes de compromiso de vía aérea que requieren intubación urgente o traqueotomía para garantizar la permeabilidad. Este periodo de tiempo tan dilatado es debido a la particularidad de conformación del espacio retrofaríngeo, ya que los músculos que lo delimitan no ofrecen resistencia a la expansión del espacio por un hematoma.
El pronóstico del hematoma es bueno si se diagnostica y trata rápidamente. Está demostrado que pacientes con hematoma retrofaríngeo secundario a problemas de coagulación (hemofilia, diátesis hemorrágicas, terapia anticoagulante, etc.) desarrollan de una forma más silente el hematoma y es más dificultoso, cuando se alcanza el diagnóstico, la intubación o la traqueotomía.
Como prueba complementaria, la radiografía lateral cervical proporciona una información fundamental. La laringoscopia flexible, si es posible realizarla, diagnosticaría definitivamente el hematoma. Prima la estabilidad de la vía aérea y para ello se procede a la intubación, que será oral si se sospecha fractura cervical o posible lesión del hematoma si se procede por vía nasal. Si la intubación resulta infructuosa se procederá a la traqueotomía.
Hay que establecer diagnóstico diferencial de un hematoma retrofaríngeo con entidades como un absceso retrofaríngeo, un aneurisma arterial, una malformación o prominencia de los cuerpos vertebrales y una adenoiditis. El tratamiento dependerá del tamaño, localización y curso clínico del paciente.
En ocasiones, la persona deja que un medicamento se disuelva en la boca antes de ingerirlo completamente u ocurre una reacción secundaria tras ingerir el fármaco, ocasionando así el enrojecimiento del paladar.
Otras Causas
- Aftas: Las aftas son lesiones que se manifiestan con una mancha con un núcleo claro rodeado de un halo rojo. Pueden variar de tamaño entre pequeñas y grandes y aparecen en cualquier área de la boca, como la lengua, mejilla, labios, encías, garganta o paladar. Estas lesiones no llegan a ser contagiosas, pero causan molestias mientras se padecen, sobre todo en el momento de comer alimentos.
- Candidiasis: La cándida es un hongo que se manifiesta por medio de manchas rojas o blancas y que comúnmente aparecen en la cavidad oral. Es una patología que por lo general afecta a los pacientes que sufren diabetes, que poseen prótesis, niños pequeños o, muy comúnmente, en mujeres que poseen este hongo a nivel genital.
- Lesiones Malignas: Una aparición de manchas rojas en el paladar puede ser el indicativo de que el organismo no está funcionando correctamente y de estar ante lesiones malignas que pueden incrementarse con el tiempo si no son identificadas y tratadas a tiempo.
Tratamientos Comunes
El odontólogo puede indicar tomar medicamentos antihistamínicos y analgésicos cuando la molestia por las manchas rojas presentan dolor. Estos son algunos de los tratamientos que generalmente se recomiendan para tratar este tipo de molestias.
Recomendaciones:
- No te automediques utilizando remedios naturales.
- No ignores las manchas por no presentar molestias.
Como puedes observar, son diferentes los tipos de manchas rojas que aparecen en el paladar, cada una originada por una patología diferente y que se eliminará con un tratamiento específico.