Es muy común escuchar a la gente decir que tiene dolor de dientes, pero no siempre sabemos especificar en qué zona se localiza el dolor, de dónde proviene y a qué se debe. Conocer a qué se debe el dolor de dientes y encías es fundamental para poder proporcionar el mejor tratamiento dental. El dolor de dientes y encías es una de las principales razones por las que los pacientes van a visitar a su dentista.
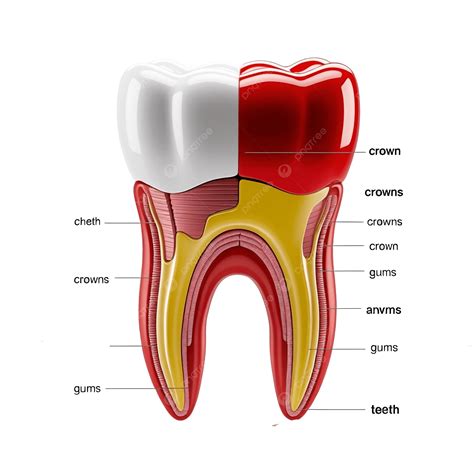
Causas Comunes del Dolor de Dientes
El dolor dental es la afección más frecuente de la cavidad oral y, en la mayoría de las ocasiones, está producido por alguna de las siguientes causas:
- Caries
- Fractura de esmalte
- Enfermedad periodontal
- Pericoronaritis del cordal (muela del juicio)
- Hipersensibilidad dentinaria
Caries
La caries es la enfermedad infecciosa más frecuente en la población humana, y sólo el 1% se encuentra libre de ella. Consiste en la destrucción de los tejidos del diente debido a la desmineralización, es decir, la destrucción de los tejidos duros dentarios (esmalte y dentina) secundaria a la acción de los ácidos producidos por la placa bacteriana adherida a los dientes. En su desarrollo actúan cuatro factores determinantes: la predisposición por parte del huésped, una determinada flora oral, la concentración local de hidratos de carbono y el tiempo que éstos permanecen sobre la superficie dentaria.
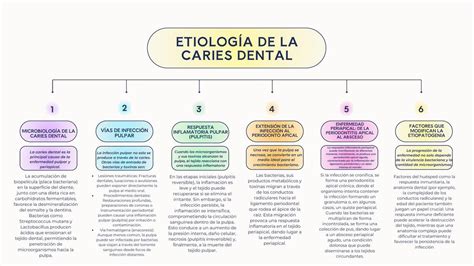
Esquema clásico de los factores que intervienen en la etiología de la caries.
Los factores predisponentes pueden ser generales, como la herencia, la edad (la progresión de la caries es más rápida por debajo de los 35 años), factores inmunológicos, endocrinos, etc. Pero también influyen factores locales, como la anatomía dentaria con surcos y fisuras en la superficie, las malposiciones dentarias (ambas facilitan la retención de placa), las alteraciones en el medio bucal como la hiposialia y, por supuesto, la presencia de placa bacteriana cariogénica.
De la microflora oral son los estreptococos, con capacidad acidógena, presentes en la placa bacteriana los causantes de la caries. De éstos el más importante es S. mutans. Los lactobacilos se asocian a la etiología de la caries, pero de forma secundaria.
La dieta desempeña un papel importante en la presencia de hidratos de carbono en la placa, fundamentalmente tras la ingestión de sustancias ricas en azúcares y más aún si son de consistencia pegajosa (dulces, caramelos, chicles, etc.). Por último, es de destacar que el tiempo que permanecen estos azúcares sobre la superficie dentaria es también un factor a tener en cuenta, pues son el sustrato a partir del cual los estreptococos producirán ácidos desmineralizantes. De aquí la importancia de cepillarse los dientes inmediatamente después de las comidas.
La caries comienza con la desmineralización de la superficie del esmalte, lo que se denomina caries de inicio, suele ser asintomática y sólo en ocasiones existe una ligera sensibilidad al frío o a los dulces, causada por estimulación de las terminaciones nerviosas presentes en la pulpa dental. Posteriormente, cuando la caries penetra en la dentina, es característica la sintomatología dolorosa con la ingestión de alimentos fríos, dulces, ácidos o la masticación. Su intensidad es variable y cesa al desaparecer el estímulo. En ambos casos nos encontramos ante la presencia de una irritación pulpar, una pulpitis reversible con un correcto tratamiento odontológico.
Cuando la progresión de la caries avanza hasta la proximidad del tejido pulpar o llega al mismo, la sintomatología dolorosa es mucho más intensa. Se exacerba con el calor y se mitiga con el frío, y también aumenta con el decúbito (esto se debe a que la pulpa se encuentra inflamada dentro de un estuche rígido inextensible como es el diente, y en la posición de decúbito se produce una redistribución de fluidos que también llega a la pulpa dental).
Enfermedad Periodontal
El término enfermedad periodontal (EP), en general, engloba todos aquellos cuadros que afectan a los tejidos que rodean al diente (encía, cemento, ligamento periodontal y hueso alveolar). En odontoestomatología, cuando hablamos de EP o periodontitis (antes conocida como piorrea), nos referimos a la destrucción de los tejidos periodontales producida por los gérmenes presentes en la cavidad oral. Es la mayor causante de pérdida de dientes en la población adulta.
Cuando la inflamación afecta sólo a la encía se denomina gingivitis, mientras que si afecta a todas las estructuras del periodonto, provocando la destrucción de las mismas, recibe el nombre de periodontitis o EP propiamente dicha. La gingivitis por placa bacteriana (marginal) es la más frecuente y se debe a la acumulación de bacterias en el surco gingival con inflamación, eritema, tumefacción y hemorragia. Afecta prácticamente a toda la población, pero no todos los casos progresan hacia una periodontitis. Tampoco todos los casos de periodontitis conllevan una pérdida progresiva de soporte periodontal.
El absceso periodontal aparece cuando existe una bolsa periodontal profunda con exudado inflamatorio y se obstruye la vía natural de drenaje, acumulándose en su interior el contenido inflamatorio.

Absceso periodontal localizado en la encía vestibular.
En la etiología de las periodontitis desempeña un papel importante la microflora gingival, principalmente los anaerobios, entre los cuales destacan: Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Veillonella spp. y Treponema denticola, y los aerobios facultativos, entre los que destacan: Capnocytophaga spp. y Actinobacillus actinomycetemcomitans. Las grandes diferencias en cuanto a la presentación y evolución de la periodontitis se explicarían por la presencia de factores individuales predisponentes, mal conocidos hasta el momento actual.
La EP no está considerada como una enfermedad transmisible, pero estudios recientes parecen indicar la posibilidad de un contacto con los patógenos de enfermos periodontales durante la infancia, entre los hijos, o en la pareja, entre cónyuges. La EP puede asociarse a enfermedades sistémicas que conlleven inmunodepresión o alteración de la estructura de los tejidos periodontales.
Pericoronaritis
La erupción de cualquier diente origina una pequeña inflamación alrededor de la encía que rodea la corona dentaria al ponerse en contacto con la flora de la cavidad bucal conocida como pericoronaritis. Este proceso suele ser asintomático durante la erupción de la mayoría de los dientes, salvo en el caso de los cordales. Esto se debe a que son los últimos dientes en erupcionar y, al igual que los maxilares, están sometidos a un proceso de reducción de tamaño con la evolución de la especie humana y cuando erupcionan encuentran dificultades de espacio, lo que se conoce como erupción patológica del cordal.
El cuadro doloroso característico es la pericoronaritis del cordal, en la cual la encía que recubre la corona se encuentra inflamada y dolorosa. Son las conocidas muelas del juicio, que producen un gran dolor acompañado de molestias como la fiebre, la sensibilidad y la pérdida de apetito. Las encías del área afectada suelen inflamarse y la persona siente molestias con casi todo lo que lleva a la boca.
Hipersensibilidad Dentinaria
La hipersensibilidad dentinaria o hiperestesia dentinaria es un exceso de sensibilidad de los dientes a los cambios de temperatura. Se debe a estímulos dolorosos originados por cambios térmicos, generalmente el frío y el ácido, que irritan las terminaciones nerviosas de la pulpa. Puede asociarse a situaciones en las que una retracción de la encía pone el cemento o la dentina en contacto con el medio bucal, como sucede en la periodontitis avanzada y en los procesos de desgaste y abrasión dentarias.

Intensa abrasión sufrida por los cuellos dentarios.
Fractura de Esmalte
Es un cuadro doloroso dentario menos frecuente. Suele afectar a los dientes sometidos a las mayores cargas masticatorias, como los premolares y molares. Generalmente se origina tras morder algún alimento u objeto duro, si bien en ocasiones no se puede demostrar una relación causa-efecto. Los dientes más susceptibles de padecerlas son los que portan alguna obturación (empaste) de grandes dimensiones, tanto si son vitales como endodonciados. En el primer caso el dolor se produce por irritación de las terminaciones nerviosas pulpares, y en el segundo, al estar el diente desvitalizado, el dolor se origina en la encía al desplazarse el ligamento periodontal con los movimientos masticatorios.
Imagen de una fractura dentaria (esmalte y dentina) en un molar superior endodonciado.
Traumatismos Dentales
Los traumatismos dentales producen un dolor intenso que solo se disminuye con el consumo de analgésicos y un riguroso tratamiento. Esto se puede deber por morder algún alimento demasiado duro, sufrir un golpe o tener un accidente.
Diagnóstico Diferencial del Dolor Dental
Los cuadros más frecuentes que pueden confundirse con dolor dental son:
- Herpes simple en la mucosa del maxilar superior
- Sinusitis maxilar
El herpes simple en la mucosa del maxilar superior es bastante frecuente, especialmente tras la realización de tratamientos dentales. Es un cuadro doloroso, agudo y continuo, que el paciente suele referir procedente de algún diente pero sin especificar. Además del antecedente expuesto, en la exploración se encuentran múltiples vesículas-ulceritas confluyentes, localizadas principalmente en la mucosa del paladar duro o en la encía vestibular, en la proximidad de una pieza dentaria.
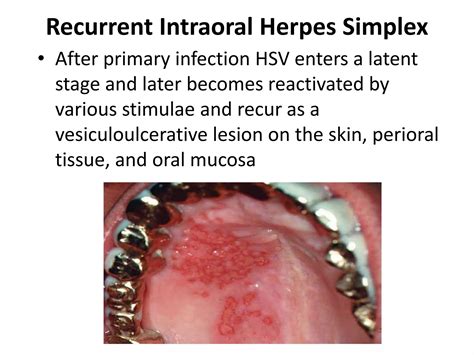
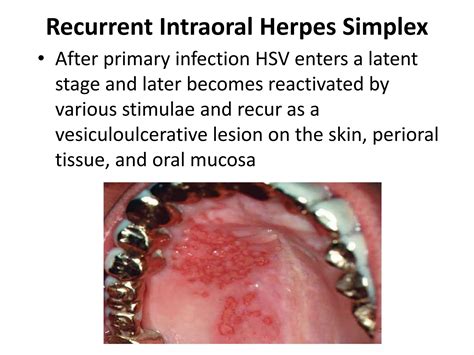
Lesiones vesiculoulcerosas en la mucosa palatina y gingival correspondientes a un herpes simple intraoral.
La sinusitis maxilar puede dar lugar a un dolor irradiado preferentemente a los caninos y premolares superiores. Se debe tener en cuenta que, en ocasiones, una sinusitis puede tener su origen en una pulpitis irreversible o en un absceso periapical dentario, por lo que el diagnóstico diferencial es fundamental.
¿Qué sucede cuando voy al dentista por un dolor de dientes?
Durante tu primera visita, tu odontólogo creará tu historia clínica realizando un examen completo de tu salud. Le examinará la boca un odontólogo, junto a los dientes, las encías, mandíbula, lengua, garganta, senos nasales, los oídos, la nariz y el cuello.
Instrumental básico empleado por el odontólogo para la exploración dental.
Dolor de Dientes por Nervios
El dolor de dientes por nervios generalmente se produce por estrés y ansiedad. El dolor de dientes por nervios es una manifestación física del estrés y la ansiedad. Cuando estamos bajo presión, nuestro cuerpo puede reaccionar de diferentes maneras, incluyendo el rechinar de dientes (bruxismo), apretar la mandíbula o incluso aumentar la sensibilidad dental al tener las defensas debilitadas.
Para combatir este tipo de dolor, se pueden emplear las siguientes técnicas:
- Técnicas de relajación
- Ejercicio físico
- Terapia psicológica
- Férula de descarga
- Ejercicios de relajación mandibular
- Mantener una buena higiene oral
- Evitar alimentos irritantes
Es importante que consultes con tu odontólogo si experimentas dolor dental, incluso si sospechas que está relacionado con el estrés.
Cómo Prevenir el Dolor de Dientes
Como la mayoría de los dolores dentales es el resultado de la caries dental, hay que seguir unas buenas prácticas de higiene oral. Consisten en cepillarse regularmente preferiblemente después de las comidas y meriendas con una pasta de dientes que contenga flúor, usar hilo dental una vez al día, visitar al dentista 1 vez al año para una limpieza profesional.
Tabla Resumen de Causas y Características del Dolor Dental
| Causa | Características del Dolor |
|---|---|
| Caries Inicial | Agudo, breve (2-3 segundos), desencadenado por alimentos fríos y dulces. |
| Pulpitis Serosa (Irreversible) | Agudo, dura segundos, desencadenado por alimentos calientes y dulces. |
| Pulpitis Purulenta (Irreversible) | Espontáneo, muy intenso, pulsátil, dura minutos u horas, incrementa con la oclusión, decúbito y calor. |
| Absceso Periodontal | Sordo, continuo, no incrementa con el decúbito, apenas por cambios térmicos. |
| Gingivitis Ulceronecrosante Aguda (GUNA) | Muy intenso, localizado en la encía, acompañado de intensa inflamación y halitosis. |
| Pericoronaritis de Cordal | Sordo, originado en el espacio retromolar, irradiado a mandíbula, faringe, oído o cuello. |
| Enfermedad Periodontal Avanzada | En un diente móvil al juntar los maxilares, masticar o al tocarlo con los dedos. |
| Alveolitis Seca | Intenso, localizado en el lugar de la extracción reciente de un diente. |
| Fractura de Esmalte | Intenso pero muy breve (1-2 segundos), aparece sólo al masticar. |
| Hipersensibilidad Dentinaria | Intenso y de corta duración, se desencadena con el frío, los ácidos, el cepillado dental o al tocar con la uña el cuello de la corona dental. |
💥 7 REMEDIOS CASEROS para el DOLOR de MUELAS 🦷
Así que ya sabes, si en algún momento sientes dolor en algún diente, no lo dudes y ponte en contacto con tu dentista.