La enfermedad periodontal es una patología que afecta negativamente al periodonto, formado por los tejidos que cubren, protegen y sirven de soporte a los dientes. Esta patología es fruto de la constante acumulación bacteriana en la boca. Con el tiempo, estos agentes bacterianos van avanzando hasta alcanzar el interior de la encía, conocida como parte subgingival.
Si alguna vez te has preguntado qué es la periodontitis, en este artículo te lo explicamos detalladamente. La periodontitis es una enfermedad periodontal inflamatoria grave que afecta los tejidos que rodean y sostienen los dientes, conocidos como periodonto (encía, ligamento periodontal y hueso).
Diferentes estadios de la enfermedad periodontal
Aunque la forma genérica de hablar de las encías enfermas es mencionar la enfermedad periodontal, lo cierto es que existen dos estadios o fases: la gingivitis y la periodontitis o piorrea.
Gingivitis
La gingivitis se corresponde con el estado inicial de la enfermedad periodontal. Los indicios más relevantes son el sangrado de encías durante el cepillado, además de la inflamación y enrojecimiento de los tejidos. Aunque creas que es normal, lo cierto es que es un síntoma de alerta y es importante realizar un diagnóstico precoz y poner en marcha el tratamiento adecuado. No obstante, al ser una afección que avanza progresivamente, es posible que la padezcas y no tengas encías sangrantes.
Periodontitis o piorrea
En caso de que la gingivitis no se trate a tiempo, la acción dañina de las bacterias continúa y el sarro empieza a acumularse debajo de las encías, provocando piorrea. Como consecuencia -y además de experimentar los mismos síntomas que con la gingivitis-, se produce la movilidad dentaria e incluso la pérdida de piezas.
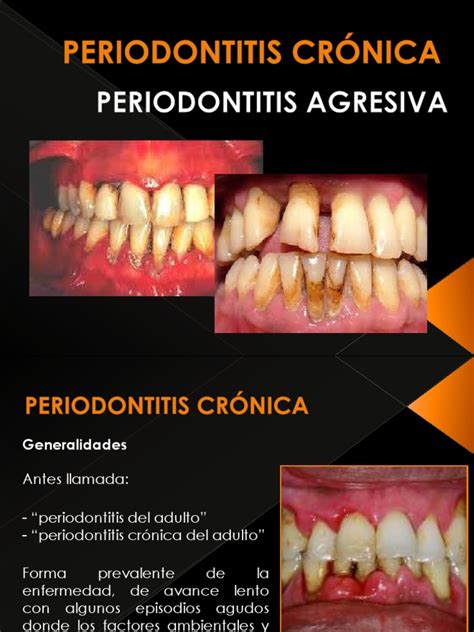
Tipos de periodontitis
Existen diferentes tipos de periodontitis que se pueden clasificar según su gravedad, edad de inicio y factores asociados.
- Periodontitis crónica: La periodontitis crónica tiene un avance lento y es la más frecuente, siendo sus síntomas más evidentes la formación de bolsas periodontales y la recesión de las encías. Mientras que la periodontitis crónica afecta sobre todo a personas adultas. Aunque el cúmulo de cálculo es su causa principal, existen algunos factores que aumentan el riesgo de padecer piorrea. Uno de ellos es el tabaquismo, pero también juega un papel importante la presencia de diferentes enfermedades sistémicas.
- Periodontitis agresiva: Por el contrario, la periodontitis agresiva viene determinada en gran medida por un factor de herencia genética. Mientras que la periodontitis crónica afecta sobre todo a personas adultas, la agresiva tiende a aparecer mayoritariamente en adolescentes y jóvenes de entre 10 y 30 años.
- Periodontitis ulceronecrotizante: Es una forma más grave de periodontitis caracterizada por la muerte del tejido gingival y la presencia de úlceras en las encías. La principal diferencia con la GUNA es que, en ésta no hay pérdida de soporte, salvo en la zona interproximal.
Clasificación por extensión:
- Localizada: cuando está presente en los incisivos y primeros molares y existe pérdida de inserción en el área interproximal de dos piezas dentales (generalmente, en las muelas).
- Generalizada: cuando hay al menos tres dientes diferentes perjudicados.
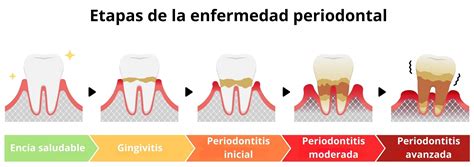
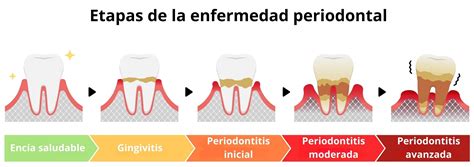
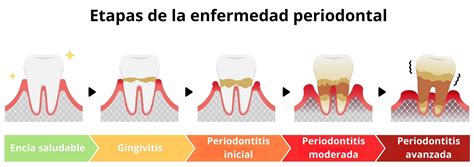
Etapas o estadios de la enfermedad periodontal
Reconocer los síntomas de la periodontitis es esencial para buscar tratamiento oportuno. La periodontitis parte de una gingivitis no tratada.
- Gingivitis: es el primer síntoma que aparece en en los inicios de la enfermedad. Se caracteriza por enrojecimiento de las encías e hinchazón de éstas, sangrado gingival espontáneo, al cepillado, o comiendo algún alimento. Ésta comienza con la acumulación de placa bacteriana en los dientes y encías.
- Periodontitis inicial: cuando la gingivitis se acentúa y ya hay perdida de hueso, y por lo tanto ya estaran presentes las bolsas periodontales de entre 4 y 5 mm, y un inicio de la pérdida de inserción del diente, sin embargo aún no existirá una movilidad de la/s piezas. En este estadio inicial, la gingivitis no tratada progresa hacia una inflamación más profunda que afecta los tejidos y huesos que rodean los dientes. Las encías pueden presentar enrojecimiento, hinchazón y sangrado, y es posible que comiences a experimentar molestias al masticar.
- Periodontitis moderada: durante esta fase de la enfermedad se produce una agravación de los signos que hemos mencionado en la etapa anterior. Las bolsas periodontales tendrán una medida de unos 5-6 mm y la pérdida de inserción del diente será moderada, la pieza tendrá entre un 30 y 50% de pérdida de soporte óseo y comenzaremos a notar una pequeña movilidad de los dientes. En este estadio, la periodontitis se vuelve más evidente con la aparición de bolsas periodontales, que son espacios profundos entre los dientes y las encías que se llenan de bacterias y placa. Las bolsas permiten que la infección avance más allá de la línea de las encías y afecte los tejidos de soporte dental. Puedes notar una mayor sensibilidad, mal aliento persistente y movilidad de los dientes.
- Periodontitis avanzada: podremos definir esta fase como la «fase final» del diente dependiendo de la gravedad. Las bolsas periodontales serán de mas de 6-7 mm y la pérdida de inserción y de soporte óseo será superior al 50% existiendo por ello una movilidad dental que podrá ser de diferentes grados. En este estadio, la periodontitis ha avanzado significativamente, provocando una pérdida considerable de hueso y tejido conectivo alrededor de los dientes. Las bolsas periodontales son más profundas, y los dientes pueden aflojarse y desplazarse. Es posible que sientas dolor y molestias más intensas, y la apariencia de tus encías puede cambiar, mostrando retracción y exposición de las raíces de los dientes.
Diagnóstico de la periodontitis
Para poder realizar un correcto tratamiento periodontal es básico realizar un diagnóstico periodontal previo. Debe ser un periodoncista, es decir, un dentista especialista en encías quien diagnostique la enfermedad periodontal. Es necesario realizar un estudio periodontal que incluye la realización de fotografías, radiografías digitales y las mediciones con la sonda florida. Se trata de un instrumento pensado para medir y registrar la profundidad de las bolsas periodontales y si existe o no pérdida ósea.
A continuación, vamos a explicar los pasos para realizar un diagnóstico correcto de la periodontitis:
- Profundidad de la bolsa periodontal. Este dato es muy importante, porque nos indica el grado de dificultad para poder descontaminar la placa bacteriana alojada bajo la encía. A más profundidad (lo normal son 2-3 mm), lo más probable es que la pérdida ósea (de hueso) en ese diente, sea más avanzada. Este dato se realiza midiendo con una sonda milimetrada en 6 puntos de cada diente (3 exteriores y 3 interiores).
- Sangrado al sondaje. ¡Ojo en el paciente fumador! Este dato será engañoso, porque el paciente fumador tendrá un porcentaje de sangrado menor debido a la nicotina que es vasoconstrictora, con lo cual, nos puede enmascarar el problema.
- Recesiones gingivales. Es la medición en milímetros de cuánto se ha retraído la encía de los dientes.
- Otros: movilidad de los dientes, afectación de las furcas (pérdida de hueso entre las raíces de los dientes.
- Serie radiográfica o radiografías periapicales. Esta serie radiográfica realizada con un dispositivo que permite realizar la técnica de paralelismo permite darnos una información muy valiosa del nivel de hueso en cada diente, es decir o lo que es lo mismo cuánto hueso ha perdido cada diente. Ni que decir tiene que, si sumamos a esta información, la movilidad del diente, la profundidad de la bolsa y el sangrado, tendremos un detalle completo de la situación periodontal del diente y podremos saber su pronóstico (¿se puede mantener?, ¿merece la pena?) Y el tratamiento que necesita.
- La técnica para identificar los patógenos periodontales es muy sencilla e indolora y nos aporta una información muy útil para saber el antibiótico más eficaz. Imaginemos un paciente con poca placa bacteriana visible (dientes limpios), pérdida de hueso severa según las radiografías, bolsas periodontales profundas y un resultado microbiológico correspondiente a patógenos periodontales dentro del grupo que llamamos Rojo, o bacterias agresivas.
Una vez concluida la fase diagnóstica, procederemos a dar un nombre y apellido al tipo de periodontitis. En resumen, esta clasificación se basa en 4 estadios según la gravedad del diagnóstico inicial y la complejidad del caso (es decir, se basa en la pérdida de hueso, profundidad de bolsas, ausencias dentarias por motivos periodontales y factores de complejidad local como afectación de furcas, o defectos verticales).
Factores de riesgo de la periodontitis
El principal motivo que explica la aparición de gingivitis y periodontitis es una deficiente higiene dental en casa. También hay que tener en cuenta cómo es nuestro estilo de vida y si acudimos con regularidad al dentista.
Aunque el cúmulo de cálculo es su causa principal, existen algunos factores que aumentan el riesgo de padecer piorrea. Uno de ellos es el tabaquismo, pero también juega un papel importante la presencia de diferentes enfermedades sistémicas.
El factor genético es uno de ellos, y es que hay personas más propensas a desarrollar problemas en la boca que otras.
Las mujeres embarazadas experimentan grandes cambios hormonales, por lo que se vuelven más propensas a tener gingivitis si ya la habían padecido con anterioridad.
La diabetes es una enfermedad bastante extendida en la población mundial, llegando a considerarse como una enfermedad pandémica. Lo cierto es que la relación entre las dos patologías es bidireccional. Los tejidos de soporte de los dientes, las encías, se destruyen de forma más rápida y disminuye la posibilidad de reparación posterior. Además, la propia patología de las encías afecta a la diabetes porque perjudica el control de la glucemia.
No es habitual que una persona piense que, por descuidar su salud dental, va a padecer alguna complicación cardiovascular. Tras estos reconocimientos oficiales, cobra especial importancia la prevención y tratamiento de las infecciones de encías con el objetivo de impedir consecuencias fatales. Las personas que padecen periodontitis tienen una bacteria llamada Porphyromona gingivalis, presente también en las placas de ateroma. Se ha probado que la obstrucción de las arterias que sufren aquellas personas con una patología periodontal está directamente relacionada, precisamente, con las bacterias de esa enfermedad de las encías.
Diversas investigaciones sugieren un incremento del riesgo de padecer tanto neumonía o bronquitis por parte de pacientes con una salud bucodental deficiente.
La enfermedad pulmonar obstructiva crónica, también conocida como EPOC, es una patología que afecta a los pulmones y obstruye las vías respiratorias, ocasionando dificultad para respirar.
Síntomas de la periodontitis
En una primera fase, es habitual que las encías sangren durante el cepillado dental. Como consecuencia, el tejido gingival se inflama y es posible que adquiera un tono rojo más intenso de lo normal. Aunque no nos demos cuenta, las bacterias se están empezando a acumular, especialmente en los recovecos de la boca, como los espacios interdentales y en los molares.
Cuando la placa bacteriana ya se ha endurecido comenzamos a notar mal sabor de boca y halitosis. Pero lo más peligroso de esta fase es que el sarro comienza a destruir la encía para llegar hasta su interior. El sangrado gingival en esta etapa es mucho mayor y las encías están tan sensibles que incluso pueden doler al comer.
Con la periodontitis ya desarrollada, empieza la retracción de encías puesto que las bacterias están destruyendo el tejido y han accedido a la raíz dental. En este punto, aumenta la sensibilidad dental y las piezas adquieren un tono amarillento.
A medida que las bacterias siguen afectando a los tejidos de soporte los dientes empiezan a tener cierta movilidad y pueden incluso caerse.
Tratamiento de la periodontitis
La forma de curar la enfermedad periodontal varía según en qué estado se encuentre. El tratamiento de la periodontitis busca detener la progresión de la enfermedad y restaurar la salud de las encías. A cerca del tratamiento de la enfermedad periodontal, tenemos que tener presente que es una enfermedad crónica, sin embargo mediante un tratamiento de descontaminación efectivo es posible mantener un control de la enfermedad y frenar su avance.
Esto consiste en:
- Terapia mecánica: raspado y alisado periodontal.
- Química: empleando antisépticos y antibióticos.
- En algunas ocasiones, quirúrgico.
El tratamiento periodontal es la forma más habitual de curar las encías enfermas por piorrea. Con el fin de eliminar el cálculo y las colonias de agentes patógenos y bacterianos, el periodoncista realiza un raspado y alisado radicular. Se realiza bajo anestesia local para evitar cualquier molestia o dolor al paciente.
Tras estas citas, el paciente deberá acudir a una cita de reevaluación transcurridas de 4 a 6 semanas. En estados más avanzados de la enfermedad, cuando la profundidad de las bolsas periodontales supera los 6 milímetros, este tratamiento puede ser insuficiente. Dependiendo de si se ha producido pérdida ósea o de tejido blanco, es posible realizar un injerto de hueso, de encías o ambos. Esta intervención quirúrgica se realiza después de la reevaluación por parte del periodoncista, si considera que no se ha erradicado la periodontitis eficazmente.
Cómo prevenir la periodontitis | En forma
¿Qué es una bolsa periodontal?
Las bolsas periodontales son el rasgo clínico más característico sobre la existencia de la enfermedad. Llamaremos bolsa periodontal al espacio que aparece entre el diente y la encía producido como causa paulatina de la destrucción de los tejidos que rodean al diente (hueso, ligamentos y encía), a medida que pasa el tiempo las bolsas tienden a hacerse mas anchas y profundas existiendo entonces mayor tendencia a acumular restos de comida y bacterias y con ello a empeorar la enfermedad, ya que a mayor tamaño más complicada será la higiene.
Prevención de la periodontitis
La prevención es fundamental para evitar la periodontitis. A pesar de que no podemos tener control sobre los factores genéticos u otras enfermedades que afectan a la boca, es posible evitar las enfermedades periodontales.
Cepillarse los dientes después de cada comida durante, al menos, dos minutos o enjuagarse con colutorio son actos que deben formar parte de nuestra limpieza oral diaria. Las bacterias van poco a poco acumulándose en nuestro cepillo, por eso es importante cambiarlo cada 3 meses.
La prevención es la mejor forma de evitar la aparición de enfermedades periodontales, así que recuerda acudir anualmente a tu dentista de confianza. En caso de haber padecido periodontitis con anterioridad, la frecuencia de las visitas suele ser más corta: entre 4 y 6 meses. Es de vital importancia tener el nivel de placa controlado. Una simple revisión puede ayudarte a detectar y a poner solución a un problema bucal que puede tener efectos negativos en tu salud general.