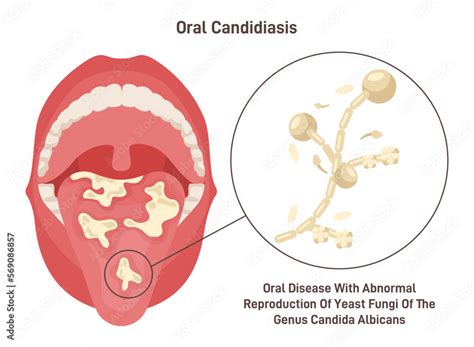
La candidiasis orofaríngea es una infección oportunista que se manifiesta como la inflamación de la mucosa orofaríngea, principalmente debido a una infección por levaduras, siendo Candida albicans la más común. En pacientes con infección por el VIH es la infección oportunista más frecuente.
¿HONGOS en la BOCA? Causas, prevención y tratamiento de la CANDIDIASIS oral y BOQUERAS | Dentalk! ©
Su importancia como manifestación oral de la infección por el virus de la inmunodeficiencia humana (VIH) ha impulsado en los últimos años el interés por este tipo de infección micótica.
Tipos de Candidiasis Orofaríngea
La candidiasis orofaríngea se presenta en varias formas clínicas, pero puede dividirse de modo general en tres tipos principales: pseudomembranosa, eritematosa e hiperplásica; y dos secundarios: queilitis angular y candidiasis mucocutánea crónica. El tipo eritematoso puede subdividirse en: estomatitis por antibióticos, estomatitis por prótesis dentales, glositis romboidea media y candidiasis asociada al VIH.
Generalmente, se manifiesta como candidiasis pseudomembranosa, también denominada estomatitis aftosa o muguet, una candidiasis crónica hiperplásica, caracterizada por típicas manchas o placas blanquecinas o de color crema, a veces cubiertas por una capa marrón o negra, que se asientan sobre la lengua, mejillas, paladar y otras superficies de la mucosa oral, con tendencia a confluir y tapizar gran parte de la boca y faringe, que se eliminan por raspadura dejando una superficie sangrante y dolorosa.
La leucoplasia candidiásica, una forma de candidiasis crónica hipertrófica, se observa con mucha más frecuencia en fumadores, aunque no es exclusiva de ellos.

En ocasiones, también puede verse afectada la piel, sobre todo en los pacientes con candidiasis mucocutánea. La extensión de una candidiasis orofaríngea puede ocasionar laringitis y esofagitis. Esta última complicación es frecuente en lactantes y pacientes con trastornos linfoproliferativos o con sida.
Los síntomas de esta micosis son disfagia (dificultad para tragar) y odinofagia (dolor al tragar).
Etiología y Epidemiología
En la cavidad oral puede haber una amplia variedad de especies de Candida, las mismas que forman parte de la flora normal de la boca de un 40% de la población, pero la más frecuente es, con gran diferencia, C. albicans (70%), seguida a distancia de C. glabrata, C. tropicalis, C. krusei, C. parapsilosis, C. guilliermondii, C. famata, C. lipolytica, C. rugosa, C. zeylanoides e incluso otras levaduras como Saccharomyces cerevisiae o Trichosporon beigelii.
La colonización oral está condicionada por la edad y es mayor en niños y ancianos, y por el momento del día, siendo mayor por la mañana y por la noche. En recién nacidos la colonización viene a ser del 30%, y cerca del 90% en ancianos hospitalizados.
La candidiasis orofaríngea se origina de manera endógena por desequilibrio entre el huésped y la levadura que coloniza la cavidad oral. Por estudios de tipificación molecular se ha demostrado que cada persona es colonizada por una cepa única que persiste durante un tiempo prolongado y es responsable de las infecciones recurrentes.
La infección exógena acontece en neonatos que se contaminan en la vagina materna o del personal sanitario, y en compañeros sexuales, principalmente.
Es una infección común en pacientes inmunocomprometidos, tratados con antimicrobianos, fármacos inmunosupresores, citotóxicos y radioterapia, en los que padecen procesos neoplásicos o degenerativos, deficiencias nutricionales (especialmente, déficit de hierro) y enfermedades endocrinas, como la diabetes mellitus y el síndrome de Cushing, en las que puede ser un marcador clínico importante de enfermedad sistémica subyacente.
También es frecuente en los ancianos, sobre todo en los que usan prótesis dentales, en pacientes con xerostomía (sequedad por falta de salivación), en asmáticos tratados con esteroides de inhalación, en fumadores, recién nacidos con pH bajo y ausencia de ecosistema microbiano estable en la cavidad oral, y en niños desnutridos o con mala dentición y escasa higiene bucal.
La aparición de infección en la mucosa oral es el resultado de un desequilibrio de la flora comensal de la boca debido a múltiples factores facilitadores, que pueden ser microbiológicos, ambientales o del propio huésped.
Candida albicans es el principal patógeno en la candidiasis orofaríngea, aunque excepcionalmente puedan implicarse otras especies, a veces en infecciones mixtas. La mayoría de las veces, estas especies carecen de significado clínico y constituyen un marcador del empleo previo de azoles, como sucede en pacientes con infección por el VIH en los que se selecciona de C. glabrata y C. krusei, más resistentes a los antifúngicos. Recientemente se ha descrito en estos pacientes a C. dubliniensis como responsable de candidiasis.
Se ha referido también un predominio relativo del serotipo B de C. albicans en la candidiasis orofaríngea, aunque no se han detectado diferencias en relación con el tipo de pacientes. Este serotipo se ha relacionado con una mayor resistencia a la 5-fluorocitosina, aunque esta resistencia no está clara. Otros autores encuentran un predominio del serotipo A.
La especial patogenicidad de C. albicans se debe a sus particulares características: formación de tubos germinales, adherencia al epitelio, producción en proteinasas, lipasas (fosfolipasa), agentes que interfieren la fagocitosis, y resistencia a los antifúngicos. Concretamente en la candidiasis orofaríngea se ha demostrado la expresión in vivo de SAP1-6 (secreción de aspartil-proteinasas, isoenzimas 1-6), que juega un papel importante en la adhesión, colonización, penetración de los tejidos del huésped y evasión del sistema inmune.
Diagnóstico Microbiológico
El diagnóstico se hace con frecuencia por criterios clínicos, pero debe completarse con un diagnóstico microbiológico, que incluye observación microscópica directa y cultivo, principalmente, para confirmar la sospecha clínica. El cultivo, por sí solo, únicamente nos informa de la existencia de levaduras, pero no diferencia la colonización de la infección. Por tanto, la observación de levaduras en el examen directo es imprescindible para establecer el diagnóstico de certeza.
La toma de muestras se lleva a cabo de diferentes maneras: frotis directo con torunda estéril, enjuague bucal con solución salina (para cuantificación), impregnación con un cuadrado de espuma estéril (para cuantificación), biopsia (en candidiasis hiperplásica y esofagitis).
El examen directo con solución salina y azul de lactofenol puede ser útil para el diagnóstico rápido de la candidiasis oral pseudomembranosa, pero las técnicas de cultivo suelen ser más sensibles, ya que la microscopía directa precisa de la existencia de un número significativo de levaduras. La tinción de Gram mejora mucho la observación en fresco, pues pueden distinguirse más fácilmente las células levaduriformes. Buen rendimiento ofrece también la tinción con fluorocromos (rojo Congo, blanco de calcoflúor).
La presencia de pseudohifas o hifas y células inflamatorias en un frotis se valora más que la de blastosporas en relación con una posible infección. La presencia de hifas o pseudohifas sugiere infección por Candida albicans. El examen histológico es esencial para el diagnóstico de candidiasis hiperplásica, y muy útil en la esofagitis.
Debido a la proliferación de levaduras en los tejidos, las muestras de biopsias deben procesarse rápidamente. Para la detección de levaduras en estas muestras, la tinción con hematoxilina-eosina no es muy sensible, por lo que debe utilizarse otra técnica como la del ácido peryódico de Schiff (PAS), que pone de manifiesto la presencia de hifas y blastosporas que se ramifican en las capas superficiales del epitelio.
El cultivo es imprescindible para establecer la etiología y efectuar pruebas de sensibilidad a los antifúngicos, así como para llevar a cabo estudios de tipificación molecular. Un cultivo positivo sólo demuestra la presencia de levaduras, pero no de infección, sobre todo en ausencia de clínica sugestiva. El estudio cuantitativo de la flora puede ser de interés para diferenciar entre colonización e infección. Los individuos con menos de 400 ufc/ml se considerarían colonizados.
El agar glucosado de Sabouraud con antibióticos es un buen medio para el cultivo primario de muestras orofaríngeas, pero dada la similar morfología colonial que exhiben las distintas especies de levaduras es deseable el empleo de un medio capaz de diferenciar las especies más frecuentes y detectar cultivos mixtos, como es el CHROMagar Candida, donde se identifican muy bien C. albicans, C. glabrata, C. tropicalis y C. krusei.
Las colonias de morfología macroscópica compatible con levaduras y confirmadas mediante tinción de Gram se deben identificar hasta el nivel de especie, mediante el estudio de sus características morfológicas, fisiológicas, bioquímicas y nutricionales. La producción de tubos germinativos y de clamidosporas, son pruebas muy rentables para identificar a C. albicans. La producción de tubos germinativos es además una prueba sencilla y rápida (2-4 horas) que puede obviar otras más lentas y complicadas.
La prueba debe ser interpretada con precaución para no confundir los tubos germinativos con hifas, y hay que tener en cuenta que algunas cepas de C. albicans (un 5%) no producen tubos germinativos por la técnica de MacKenzie. La producción de clamidosporas en medio de agar harina de maíz, agar de Wolin-Bevis, agar arroz o agar patata-zanahoria, es más rentable para la confirmación de C. albicans cuando la prueba del tubo germinativo es negativa o se presta a confusión, pero requiere más tiempo.
La fermentación y asimilación de compuestos de carbono son las pruebas más utilizadas en la identificación de levaduras. El auxonograma o capacidad de las levaduras para utilizar o asimilar diferentes compuestos de carbono es hoy día el criterio taxonómico más aceptado. El sistema ID 32C (BioMérieux, France), aunque algo lento, suele ser muy específico. Otros sistemas comerciales que combinan las pruebas nutricionales con otras de actividad enzimática y/o fisiológicas (Auxacolor, Uni-Yeast-Tek, Fungichrom, Vitek YBC) han demostrado peor rendimiento.
Actualmente, existen técnicas de aglutinación que ofrecen una buena alternativa diagnóstica por su rapidez (5 minutos), sensibilidad y especificidad. Así, el test Bichro-Latex Albicans utiliza partículas de látex recubiertas con anticuerpos monoclonales que reaccionan con antígenos de C. albicans, y el llamado test Krusei color va dirigido a la identificación de C. krusei; el test Candida Check posibilita identificar las especies más frecuentes en clínica y detectar los serotipos A y B de C. albicans.
La aparición de medios con sustratos fluorogénicos y cromogénicos para la detección de la enzima beta-galactosaminidasa, ha supuesto un avance importante para la identificación presuntiva de C. albicans en los cultivos primarios. Los cromogénicos: Albicans ID, Candiselect, Candichrom, y los fluorogénicos: Fluoroplate Candida y SDCA-MUAG agar, permiten la identificación rápida y segura de esta especie; el medio CHROMagar Candida diferencia además otras especies frecuentes en clínica: C. glabrata, C. tropicalis, C. krusei.
El estudio de la actividad enzimática sobre sustratos concretos se ha aplicado desde hace unos años a la identificación rápida de levaduras, sobre todo de C. albicans. Existen métodos rápidos con sustratos fluorogénicos y cromogénicos, con una sensibilidad y especificidad similar a la prueba del tubo germinativo y más rápidos que ésta, pero menos específicos que la asimilación de compuestos de carbono.
Los que utilizan sustratos fluorogénicos (necesitan lámpara de Wood para la lectura) detectan beta-galactosaminidasa y L-prolinaminopeptidasa (Albistrip, RapID Albicans, Albicans-Sure, BactiCard Candida) o solamente beta-galactosaminidasa (MUAG test); los que utilizan sustratos cromogénicos detectan beta-galactosaminidasa y L-prolinaminopeptidasa (Candi Albicans Screen, Murex C. albicans CA50). Existen también métodos rápidos manuales que combinan la detección de actividad enzimática con otras características bioquímicas.
El sistema Fongiscreen puede identificar C. albicans, C. tropicalis, C. glabrata y Cryptococcus neoformans en 4 horas, mediante siete tests: reducción del tetrazolio, asimilación de trehalosa y cinco actividades enzimáticas; su sensibilidad y especificidad son del 100%. El sistema RapID Yeast Plus utiliza sustratos convencionales y cromogénicos para la identificación de las levaduras de interés clínico en 4-5 horas, pero su rendimiento es solamente de un 85%. El mismo problema tiene el sistema automatizado Baxter MicroScan de 4 horas.
Los métodos de biología molecular se han aplicado al análisis de diferentes poblaciones de C. albicans para el estudio de las candidiasis orofaríngeas. La determinación del cariotipo mediante electroforesis de campo pulsátil (PFGE), la hibridación con sondas, la detección del polimorfismo de los fragmentos de restricción (RFLP), la amplificación del ADN (PCR, LCR) y posterior hibridación por Southern, son los más empleados.
Tratamiento de la Candidiasis Orofaríngea
El tratamiento de la candidiasis orofaríngea se fundamenta en la corrección o eliminación de los factores predisponentes, en combinación con la terapia antifúngica. Las medidas locales incluyen: medidas de higiene bucal (higiene de la prótesis dental y cepillado), reducción de los hidratos de carbono en la dieta, aunque esta medida tiene un efecto limitado en pacientes inmunocompetentes, sustitución de las prótesis inapropiadas, disminución de la xerostomía, control de la diabetes, de la neutropenia o de la ferropenia.
El tratamiento antifúngico tópico es bueno la mayoría de las veces para el muguet, recurriéndose a la vía oral en fase aguda si la extensión de las lesiones es amplia, en recidivas, en neutropénicos y en pacientes VIH, para prevenir una posible candidiasis sistémica. Los fármacos que se utilizan son polienos (nistatina, anfotericina B) y azoles (miconazol, cotrimazol, ketoconazol, fluconazol, itraconazol). En infecciones superficiales también se utilizan con éxito los antisépticos clorhexidina y violeta de genciana.
Pautas que podrían recomendarse son: en la candidiasis oral infantil, suspensión de nistatina (250.000 U/ 6 horas, durante 7-10 días) o miconazol (100 mg/ 6 horas); en adultos, ketoconazol (200-400 mg/ 24 horas, durante 2-3 semanas), itraconazol (100-200 mg/ 24 horas,...
En base a la información consultada en un paciente adulto inmunocompetente con candidiasis oral severa o extensa refractaria al tratamiento con fluconazol, se debería ofrecer tratamiento con un fármaco alternativo entre los que se incluyen, como opciones más efectivas, la solución de itraconazol o la suspensión de posaconazol.
Se explica en la guía que las infecciones refractarias al fluconazol deberían tratarse inicialmente con solución de itraconazol comentando que entre el 64% y el 80% de los pacientes responderán a esta terapia. Añade que la suspensión de posaconazol es eficaz en aproximadamente el 75% de los pacientes con candidiasis orofaríngea o esofágica refractaria, y que el voriconazol se ha mostrado también eficaz para las infecciones refractarias a fluconazol.
El sumario de evidencia de BMJ Best Practice sobre candidiasis oral comenta que la solución oral de itraconazol y la suspensión oral de posaconazol son tan efectivas como las pastillas de fluconazol, pero tienen más interacciones medicamentosas.
Como enfoque terapéutico en casos de candidiasis refractaria a fluconazol se propone:
- Posaconazol, 400 mg por vía oral (suspensión) dos veces al día, durante al menos 2 semanas.
- Itraconazol, 100 mg por vía oral (solución) dos veces al día, durante al menos 2 semanas.
En el sumario de evidencia de Uptodate sobre la candidiasis orofaríngea en adultos se establece que en los pacientes que no responden al tratamiento inicial con 100 a 200 mg de fluconazol, el siguiente paso es duplicar la dosis de este agente. Si esto no tiene éxito, se debería realizar un cultivo porque los síntomas pueden deberse a una especie de Candida que es intrínsecamente resistente al fluconazol o a una cepa de C.
A la espera de los resultados del cultivo, la autora del sumario indica que normalmente cambia el tratamiento a itraconazol, posaconazol o voriconazol, ya que existen datos que respaldan el uso de estos agentes en pacientes con enfermedad refractaria al fluconazol. Señala que generalmente prefiere la solución de itraconazol a otros agentes porque hay más datos clínicos para este tratamiento.
Solución de itraconazol: la solución de itraconazol (200 mg una vez al día) es una opción adecuada para pacientes que no responden al tratamiento con fluconazol. No se deberían utilizar cápsulas de itraconazol pues aunque tienen mayor aceptabilidad que la solución, son menos eficaces.
Suspensión de posaconazol: la suspensión de posaconazol puede ser una alternativa eficaz para pacientes con enfermedad refractaria. A estos pacientes se les debería administrar suspensión de posaconazol (400 mg dos veces al día durante tres días y luego una vez al día). También se menciona el estudio en el cual en 149 pacientes con VIH que fueron tratados con suspensión de posaconazol para candidiasis orofaríngea refractaria a fluconazol o itraconazol, se produjo curación o mejoría clínica en el 75% de los pacientes.
Voriconazol: se puede usar voriconazol (200 mg por vía oral dos veces al día) si es necesario para tratar la infección orofaríngea causada por especies de Candida que son resistentes al fluconazol.
Añade la autora que las equinocandinas y la anfotericina B IV también se pueden utilizar como tratamiento para la candidiasis refractaria, pero rara vez están indicadas.
El muguet oral es una infección por hongos en la boca que es más común en bebés y personas con un sistema inmunológico debilitado. También conocido como candidiasis oral, el muguet oral puede ser doloroso y difícil de tratar si no se diagnostica temprano.
El tratamiento del muguet oral suele implicar el uso de medicamentos antifúngicos, como pastillas, enjuagues bucales o cremas. Es importante que cualquier tratamiento sea recetado y supervisado por un médico o un dentista para garantizar la eficacia y la seguridad del mismo.
Prevención de la Candidiasis Oral
La prevención del muguet oral es esencial para evitar la aparición de esta infección fúngica en la boca y la garganta.
Las personas que tienen un sistema inmunológico debilitado son más propensas a tener muguet oral. Esto incluye a bebés, personas mayores y personas con enfermedades crónicas como VIH/SIDA, diabetes y cáncer.
En Bordon Clinic, nos preocupamos por la salud bucal de nuestros pacientes y ofrecemos servicios de alta calidad para prevenir, diagnosticar y tratar diversas condiciones, incluyendo el muguet oral.
Si experimentas síntomas de muguet oral o tienes un mayor riesgo de desarrollarlo, no dudes en programar una cita con nosotros. Estamos comprometidos a brindarte la mejor atención y a ayudarte a mantener una boca y una sonrisa saludables.
Los cuadros clínicos más benignos, limitados a la piel y las mucosas, suelen derivar de una alteración de la microbiota, generalmente favorecida por factores locales (humedad, deposiciones frecuentes) o sistémicos (antibioterapia). En el presente capítulo se tratarán únicamente las candidiasis mucocutáneas en el paciente inmunocompetente, que forman parte del amplio grupo de las micosis cutáneas.
En los jóvenes y adultos, si la causa es la toma prolongada de antibióticos, es conveniente ingerir yogur o preparados que contengan lactobacillus para recomponer la flora bacteriana.
En el resto de ocasiones el tratamiento consiste en la administración de antifúngicos.
- Nistatina (Mycostatin). Es un jarabe con el que se deben hacer enjuagues y posteriormente debe tragarse.
- Pastillas para tratar los hongos (fluconazol o derivados).
Aunque esta información ha sido redactada por un especialista médico, su edición ha sido llevada a cabo por periodistas, por lo que es un contenido meramente orientativo y sin valor de indicación terapéutica ni diagnóstica.
Candidiasis Oral en el Paciente Mayor
La candidiasis oral es una infección frecuente de la cavidad oral de los adultos de edad avanzada. Aunque la incidencia real se desconoce, se sabe que existe una prevalencia aumentada en ciertas ocasiones como ocurre en ancianos, en presencia de prótesis mucosoportadas, xerostomía o en patologías asociadas frecuentemente en los mayores. Los tipos clínicos más característicos son la forma seudomembranosa y la eritematosa (palatina y lingual). Pueden tener evolución aguda o crónica según la persistencia de los factores predisponentes. También son frecuentes procesos bucales comúnmente asociados: estomatitis protética, queilitis angular, glositis romboidal y lengua vellosa.
La mayoría de las candidiasis orales tienen un diagnóstico clínico, pero ha de confirmarse demostrando la penetración de la cándida en la mucosa oral, siendo el frotis la técnica de elección. Antes de comenzar el tratamiento, debemos estar seguros que se trata de una candidiasis oral, el tipo clínico y los factores predisponentes relacionados con la infección.
Empezaremos siempre eliminando estos factores predisponentes, en el adulto mayor, la polifarmacología, la xerostomía, enfermedades crónicas y el uso de prótesis mucosoportadas son situaciones frecuentes que habrá que controlar. Instauraremos medidas higiénicas bucales y posteriormente si es necesario, utilizaremos fármacos antifúngicos, comenzando siempre con formas tópicas.
tags: #estomatitis #candidiasica #muguet