La estomatitis es la inflamación de los tejidos blandos de la cavidad oral, incluyendo la mucosa de mejillas, encías, lengua, paladar y labios. En términos técnicos, se refiere a cualquier proceso inflamatorio que afecte las membranas mucosas de la boca, con o sin formación de úlceras orales.
El término deriva del griego stoma (“boca”) e -itis (“inflamación”), indicando su naturaleza esencialmente inflamatoria. En el contexto de la odontología moderna, la estomatitis reviste gran importancia clínica por su alta prevalencia y diversidad de causas. Es una de las formas más comunes de lesiones orales de origen inflamatorio, distinta de otras entidades como la glositis (inflamación circunscrita a la lengua) o las enfermedades periodontales que afectan los tejidos de soporte dental.
La estomatitis no es una enfermedad única, sino un síndrome clínico que engloba múltiples variantes con características propias. A continuación, exploraremos algunas de las formas más comunes de estomatitis:
Tipos Comunes de Estomatitis
- Estomatitis Aftosa Recurrente (Aftas): Manifestada por úlceras orales dolorosas que reaparecen periódicamente en individuos por lo demás sanos. Es una de las enfermedades mucosales más comunes, afectando aproximadamente al 20% de la población general. Las lesiones (aftas) típicamente son úlceras pequeñas, redondeadas, con halo eritematoso y fondo blanquecino-grisáceo, que aparecen en mucosa no queratinizada (como carrillos, bordes de lengua o mucosa labial) y sanan espontáneamente en 1-2 semanas.
- Estomatitis Herpética (Gingivoestomatitis Herpética): Es una infección viral aguda de la boca causada por el virus del herpes simple (VHS, usualmente tipo 1). Suele observarse en niños pequeños como la primoinfección herpética, presentando fiebre, malestar general, inflamación difusa de encías y mucosas, y múltiples vesículas que se rompen formando úlceras dolorosas. Estas úlceras herpéticas se distinguen de las aftas por su etiología viral contagiosa y por afectar con frecuencia encía adherida y paladar.
- Estomatitis Protésica (Estomatitis Subprotésica): Forma de estomatitis crónica asociada al uso de prótesis dentales removibles. Es una condición común en portadores de dentaduras completas o parciales, caracterizada por enrojecimiento crónico de la mucosa que contacta con la prótesis, típicamente el paladar, generalmente sin dolor. Se estima que hasta un 90% de los casos involucran infección por Candida spp., por lo que se considera la forma más prevalente de candidiasis oral crónica.
- Estomatitis Alérgica por Contacto: Inflamación de la mucosa bucal desencadenada por alérgenos locales (por ejemplo, componentes de pastas dentales, enjuagues, materiales dentales metálicos o acrílicos, aditivos alimentarios). Es una reacción de hipersensibilidad tipo IV mediada por células T en individuos susceptibles. Clínicamente puede presentarse como áreas difusas de eritema, sensación de ardor, descamación o ulceraciones inespecíficas. Es menos frecuente en la boca que la dermatitis de contacto cutánea, en parte porque la saliva diluye y elimina muchos antígenos y la mucosa oral tiene alta vascularización y menor queratina, lo que reduce la sensibilización.
- Otras variantes clínicas:
- La estomatitis angular (queilitis angular) afecta las comisuras labiales con fisuras inflamadas, usualmente por sobreinfección por Candida y bacterias en presencia de deficiencias nutricionales o maloclusión.
- La estomatitis nicotínica (queratosis del paladar del fumador) ocurre en fumadores crónicos, especialmente de pipa, manifestándose como paladar duro blanquecino y agrietado con puntos rojos inflamados en las glándulas salivales menores; es una lesión reactiva benigna que revierte al cesar el hábito tabáquico.
Adicionalmente, condiciones sistémicas pueden reflejarse como estomatitis: por ejemplo, deficiencias de vitamina B_12, ácido fólico o hierro producen atrofia e inflamación de la mucosa; la estomatitis urémica se observa en insuficiencia renal avanzada, y enfermedades autoinmunes como el lupus eritematoso, el pénfigo vulgar o el liquen plano pueden cursar con ulceraciones crónicas en la boca (a veces englobadas en el espectro de estomatitis). Asimismo, el término mucositis oral se emplea para la estomatitis inducida por tratamientos oncológicos (quimioterapia o radioterapia), caracterizada por lesiones ulcerativas generalizadas en pacientes con cáncer.
Cada forma de estomatitis presenta patrones de lesión, duración y localización característicos, aunque con superposición. Algunas son agudas (p. ej., la herpética primaria) mientras que otras tienden a la cronicidad o recurrencia (aftosa, protésica, alérgica). Las lesiones pueden variar desde eritema difuso y edema (inflamación simple) hasta úlceras profundas o placas blanquecinas. Del mismo modo, la distribución anatómica puede ser focal (una úlcera aislada) o difusa (toda la mucosa oral).
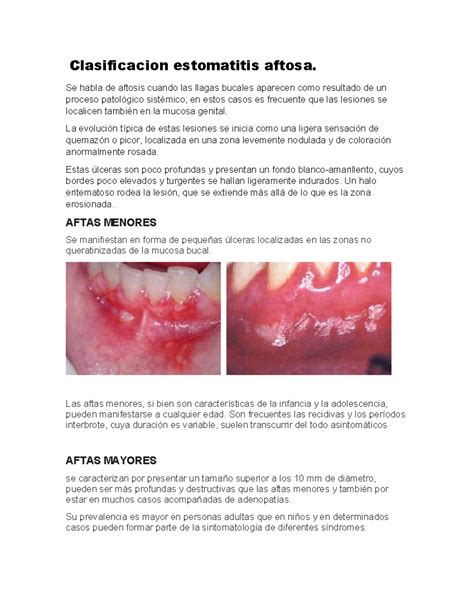
Estomatitis Aftosa
Causas de la Estomatitis
En esencia, la estomatitis involucra una respuesta inflamatoria de la mucosa oral desencadenada por diversos agentes o factores. Biológicamente, la mucosa bucal posee un sistema inmunitario local robusto (inmunidad innata a través de saliva, barrera epitelial y células como los queratinocitos y macrófagos; e inmunidad adaptativa mediante tejido linfoide asociado a mucosas, IgA secretoria y linfocitos residentes). Cuando este equilibrio se altera por una injuria, infección o disfunción inmune, se libera una cascada de citocinas proinflamatorias (como interleucinas, factor de necrosis tumoral, etc.), produciendo vasodilatación, extravasación de líquido (edema) e infiltración de células inflamatorias en la submucosa.
Algunos mecanismos patogénicos específicos incluyen:
- Estomatitis Herpética: En la primoinfección por VHS-1, el virus infecta las células epiteliales orales provocando su destrucción directa y una intensa reacción inflamatoria aguda. La gingivoestomatitis herpética primaria cursa con viremia parcial (de ahí la fiebre y malestar sistémico en niños) y abundante formación de vesículas que se ulceran; el sistema inmunitario del huésped monta una respuesta antiviral que controla la infección en 1 a 2 semanas. El VHS luego permanece latente en los ganglios nerviosos trigeminales y puede reactivarse (p. ej., por estrés o inmunosupresión) causando lesiones recurrentes más localizadas (herpes labial).
- Estomatitis Aftosa: No involucra un agente infeccioso identificado, sino que se considera una reacción inmunológica anormal frente a factores desencadenantes variados. Se postula un mecanismo autoinmune mediado por linfocitos T que reconocerían antígenos mucosos del propio paciente o de la microbiota oral y ocasionarían daño epitelial focal. Aunque la causa precisa de las aftas no se comprende totalmente, se han implicado predisposición genética, estrés, traumatismos menores (p. ej., mordeduras accidentales), cambios hormonales y deficiencias nutricionales como posibles gatillos.
- Estomatitis por Candida: En la estomatitis por Candida (como la protésica), la patogenia implica la proliferación excesiva de un hongo oportunista (Candida albicans u otras especies) en la superficie mucosa. Normalmente, la saliva, el sistema inmunitario y la competencia bacteriana limitan el crecimiento fúngico; sin embargo, factores como la humedad constante bajo una prótesis mal higienizada, el microtrauma crónico y la inmunodepresión local o sistémica facilitan la adhesión del hongo al epitelio oral y la formación de biopelículas.
- Estomatitis Alérgica de Contacto: El mecanismo subyacente es un proceso inmunológico adaptativo: un hapteno (sustancia química pequeña proveniente, por ejemplo, de un componente dental o alimentario) penetra la mucosa y se une a proteínas del epitelio, formando un complejo antigénico. Las células de Langerhans en el epitelio capturan esos complejos hapteno-proteína y migran hacia los ganglios linfáticos cervicales, presentándolos a linfocitos T vírgenes. En individuos atópicos susceptibles, esto sensibiliza clonas específicas de linfocitos T de memoria.
- Mucositis Oral por Quimioterapia/Radiación: Los agentes citotóxicos y radiantes dañan el ADN de las células basales del epitelio oral, desencadenando una cascada: 1) fase inicial de daño directo con generación de radicales libres y muerte celular; 2) fase de señalización en la que las células dañadas liberan moléculas proinflamatorias (como factor nuclear kB, interleucinas) que amplifican la respuesta; 3) fase ulcerativa, cuando la mucosa adelgazada se ulcera y colonizan bacterias comensales intensificando la inflamación; 4) fase de curación una vez retirado el agresor, con proliferación celular y reepitelización.
- Estomatitis Ulcerativa Crónica: En esta afección, el paciente presenta úlceras recurrentes de larga duración, generalmente en mucosa yugal o encías, cuyo aspecto histológico puede semejar al liquen plano oral. Se ha descubierto que estos pacientes producen un autoanticuerpo IgG dirigido contra la proteína nuclear DeltaNp63α de las células basales epiteliales, detectable mediante inmunofluorescencia (padrón nuclear punteado).

Úlceras bucales
Diagnóstico de la Estomatitis
El abordaje clínico de la estomatitis requiere una evaluación cuidadosa y metódica para determinar su causa y orientar el tratamiento. El diagnóstico comienza con una anamnesis completa, indagando por la evolución de las lesiones (aguda vs. crónica, número de episodios), síntomas asociados (dolor, sangrado, fiebre, adenopatías), hábitos (tabaquismo, consumo de alimentos irritantes, uso de prótesis dentales), higiene oral, medicamentos actuales y antecedentes médicos relevantes (como enfermedades sistémicas o tratamientos oncológicos previos).
El examen intraoral detallado es fundamental. El odontólogo u estomatólogo inspecciona todas las mucosas (incluyendo carrillos, encías, lengua, paladar, labios y piso de boca) determinando la morfología, tamaño, número y distribución de las lesiones. Se evalúa si hay úlceras (y su tamaño, bordes, base), eritema difuso, placas blanquecinas removibles (sugestivas de candidiasis), vesículas o costras, así como la extensión (localizada vs. panmucosal). También se palpan ganglios linfáticos regionales en busca de inflamación reactiva.
Estos hallazgos clínicos orientan el diagnóstico diferencial: por ejemplo, múltiples úlceras pequeñas y recurrentes sugieren estomatitis aftosa, mientras que una úlcera crónica solitaria con induración podría indicar otro proceso (como una lesión premaligna o maligna, que debe distinguirse de una simple estomatitis).
Con base en la impresión clínica, pueden requerirse pruebas complementarias para confirmar la etiología de la estomatitis o descartar otros trastornos:
- Cultivos y análisis microbiológicos: Ante la sospecha de infección herpética aguda severa, puede tomarse un hisopado de las úlceras para detección de VHS por PCR o cultivo viral, aunque con frecuencia no es necesario dada la clínica típica. En casos de candidiasis oral resistente al tratamiento, el cultivo de exudado oral permite identificar la especie de Candida y su sensibilidad antifúngica.
- Biopsia e histopatología: Cualquier lesión ulcerativa crónica (>2-3 semanas) sin causa aparente debe biopsiarse para estudio histopatológico, con el fin de excluir neoplasias malignas (como carcinoma oral) u otras patologías específicas (granulomatosis, infecciones profundas, liquen plano, pénfigo, etc.). La biopsia incisional de una úlcera puede mostrar características diagnósticas: por ejemplo, en la estomatitis aftosa generalmente revela únicamente inflamación no específica, mientras que en el liquen plano aparecen infiltrados linfocitarios en banda y degeneración de la capa basal. En la estomatitis crónica autoinmune descrita previamente, la inmunofluorescencia directa de la biopsia es clave para detectar depósitos de autoanticuerpos en el epitelio.
- Pruebas de laboratorio sistémicas: Dado que algunas estomatitis pueden ser manifestación de deficiencias o enfermedades sistémicas, es apropiado solicitar exámenes según la sospecha clínica. En pacientes con aftas recurrentes múltiples o que no cicatrizan bien, se suelen evaluar niveles séricos de vitamina B_12, folatos y hierro, pues anemias nutricionales pueden reflejarse en la mucosa oral.
Tratamiento de la Estomatitis
El tratamiento para eliminar las aftas bucales depende de la causa y la gravedad de la lesión. La simple inflamación de la mucosa oral y las aftas suelen desaparecer por sí solas sin que tengas que tratarlas. Sin embargo, si hay una infección subyacente, puede ser útil tomar medicamentos especiales. También puede aliviar en cierta medida la inflamación de la mucosa oral con remedios caseros. Si la causa no está clara, sólo pueden tratarse los síntomas.
Los anestésicos como la lidocaína pueden reducir la percepción del dolor y pueden aplicarse directamente en la zona afectada en forma de pomada o gel. También pueden utilizarse medicamentos con agentes antiinflamatorios para evitar que la inflamación siga extendiéndose. Los colutorios con agentes antisépticos como la clorhexidina pueden eliminar los gérmenes. El remedio casero de elección para tratar la inflamación de la mucosa oral son los enjuagues bucales con infusiones de hierbas, que puedes utilizar varias veces al día.
Además, es crucial mantener una buena higiene bucal. Cepíllate los dientes dos veces al día durante unos tres minutos. Utiliza un cepillo dental con filamentos extrasuaves. Los cepillos interdentales limpian los espacios interdentales, a menudo descuidados. Limpia tu lengua una vez al día con un raspador lingual.
También es importante evitar irritantes. Ciertas sustancias -especialmente la nicotina y el alcohol- también son malas para la mucosa oral y pueden provocar inflamación. También debes tener cuidado con los alimentos muy calientes o muy ácidos.
Finalmente, fortalece tu sistema inmunitario. Para combatir bacterias, hongos y virus y evitar la mucositis oral en el futuro, debe reforzar su sistema inmunitario. Para ello, haga suficiente ejercicio, a ser posible al aire libre, duerma lo suficiente y relájese en la vida cotidiana.
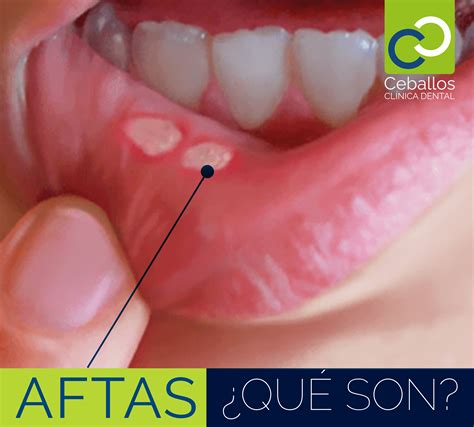
Tratamiento de Aftas Bucales
Recuerda que ante cualquier duda o persistencia de los síntomas, es fundamental consultar a un especialista para un diagnóstico y tratamiento adecuados.
Aftas o llagas bucales: por qué salen y cómo se curan
tags: #estomatitis #ulcerosa #cronica