La estomatitis es la inflamación de los tejidos blandos de la cavidad oral, incluyendo la mucosa de mejillas, encías, lengua, paladar y labios. En términos técnicos, se refiere a cualquier proceso inflamatorio que afecte las membranas mucosas de la boca, con o sin formación de úlceras orales. El término deriva del griego “stoma” (“boca”) e “-itis” (“inflamación”), indicando su naturaleza esencialmente inflamatoria.
En el contexto de la odontología moderna, la estomatitis reviste gran importancia clínica por su alta prevalencia y diversidad de causas. Es una de las formas más comunes de lesiones orales de origen inflamatorio, distinta de otras entidades como la glositis (inflamación circunscrita a la lengua) o las enfermedades periodontales que afectan los tejidos de soporte dental. La estomatitis no es una enfermedad única, sino un síndrome clínico que engloba múltiples variantes con características propias.
La estomatitis es una enfermedad oral altamente frecuente, que suele aparecer a través de aftas o llagas orales. Las heridas surgen habitualmente en las zonas de la mucosa bucal, como las encías, la lengua, los labios o la cara interna de las mejillas.
Como sabes, la integridad de las mucosas orales facilita las funciones respiratoria y digestiva. Se entiende por estomatitis la inflamación de la mucosa que aparece en cualquiera de las estructuras de la boca. Puede afectar a la lengua, las encías, el paladar, la cara interna de las mejillas, los labios e, incluso, a la garganta. Genera dolor y molestias, que dificultan los actos de masticar, tragar, hablar e incluso bostezar.
🌿👄 LLAGAS en NIÑOS: 10 REMEDIOS CASEROS para curar las Aftas en la boca de los niños
Causas de la Estomatitis
Las causas de esta afección inflamatoria son muy variables:
- Llagas en la boca: La estomatitis aftosa es originada por la presencia recurrente de aftas bucales.
- Falta de vitaminas y minerales: Otra causa de este tipo de lesiones puede ser la carencia de vitaminas y minerales.
- Prótesis removibles: Las prótesis dentales, sobre todo las removibles son las causantes de la estomatitis candidiásica.
- Brackets: La ortodoncia fija, es decir, con brackets, podría ser la responsable de la estomatitis debido a que las aftas bucales pueden aparecer a consecuencia del roce de los brackets con las mucosas orales.
- Tratamiento contra el cáncer: Tanto la radioterapia como la quimioterapia podrían ser las causas de la formación de las lesiones originadas por la estomatitis.
- Alimentación inadecuada: Seguir una dieta sana y equilibrada es vital para que este tipo de afecciones bucales no aparezcan. Por ello, te recomendamos la ingesta de alimentos ricos en fibra y con los nutrientes básicos para el bienestar general, evitando el abuso de alimentos azucarados.
- Irritaciones de prótesis dentales y ortodoncia: Las prótesis dentales y los aparatos de ortodoncia pueden ocasionar incómodas rozaduras.
- Reacciones alérgicas.
- Tabaquismo y alcohol: El consumo de tabaco y alcohol no es bueno para nuestra salud.
- Tratamientos de radioterapia y quimioterapia: La estomatitis también puede estar causada por las terapias de radioterapia y quimioterapia, propias de los tratamientos contra el cáncer.
- El debilitamiento o mal funcionamiento del sistema inmunitario.
- Antecedentes familiares para la estomatitis aftosa.
Adicionalmente, condiciones sistémicas pueden reflejarse como estomatitis: por ejemplo, deficiencias de vitamina B_12, ácido fólico o hierro producen atrofia e inflamación de la mucosa; la estomatitis urémica se observa en insuficiencia renal avanzada, y enfermedades autoinmunes como el lupus eritematoso, el pénfigo vulgar o el liquen plano pueden cursar con ulceraciones crónicas en la boca (a veces englobadas en el espectro de estomatitis). Asimismo, el término mucositis oral se emplea para la estomatitis inducida por tratamientos oncológicos (quimioterapia o radioterapia), caracterizada por lesiones ulcerativas generalizadas en pacientes con cáncer.

Tipos de Estomatitis
Existen varios tipos de estomatitis, cada uno con características y causas específicas:
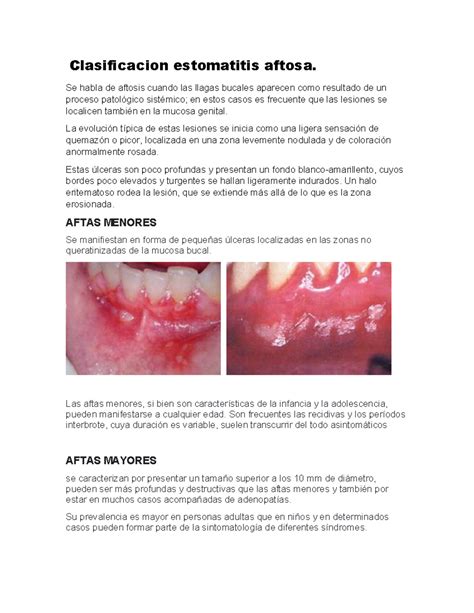
- Estomatitis Aftosa Recurrente (aftas): Manifestada por úlceras orales dolorosas que reaparecen periódicamente en individuos por lo demás sanos. Es una de las enfermedades mucosales más comunes, afectando aproximadamente al 20% de la población general. Las lesiones (aftas) típicamente son úlceras pequeñas, redondeadas, con halo eritematoso y fondo blanquecino-grisáceo, que aparecen en mucosa no queratinizada (como carrillos, bordes de lengua o mucosa labial) y sanan espontáneamente en 1-2 semanas.
- Estomatitis Herpética (gingivoestomatitis herpética): Es una infección viral aguda de la boca causada por el virus del herpes simple (VHS, usualmente tipo 1). Suele observarse en niños pequeños como la primoinfección herpética, presentando fiebre, malestar general, inflamación difusa de encías y mucosas, y múltiples vesículas que se rompen formando úlceras dolorosas. Estas úlceras herpéticas se distinguen de las aftas por su etiología viral contagiosa y por afectar con frecuencia encía adherida y paladar.
- Estomatitis Protésica (estomatitis subprotésica): Forma de estomatitis crónica asociada al uso de prótesis dentales removibles. Es una condición común en portadores de dentaduras completas o parciales, caracterizada por enrojecimiento crónico de la mucosa que contacta con la prótesis, típicamente el paladar, generalmente sin dolor. Se estima que hasta un 90% de los casos involucran infección por Candida spp., por lo que se considera la forma más prevalente de candidiasis oral crónica.
- Estomatitis Alérgica por Contacto: Inflamación de la mucosa bucal desencadenada por alérgenos locales (por ejemplo, componentes de pastas dentales, enjuagues, materiales dentales metálicos o acrílicos, aditivos alimentarios). Es una reacción de hipersensibilidad tipo IV mediada por células T en individuos susceptibles. Clínicamente puede presentarse como áreas difusas de eritema, sensación de ardor, descamación o ulceraciones inespecíficas. Es menos frecuente en la boca que la dermatitis de contacto cutánea, en parte porque la saliva diluye y elimina muchos antígenos y la mucosa oral tiene alta vascularización y menor queratina, lo que reduce la sensibilización.
- Estomatitis Angular (queilitis angular): Afecta las comisuras labiales con fisuras inflamadas, usualmente por sobreinfección por Candida y bacterias en presencia de deficiencias nutricionales o maloclusión.
- Estomatitis Nicotínica (queratosis del paladar del fumador): Ocurre en fumadores crónicos, especialmente de pipa, manifestándose como paladar duro blanquecino y agrietado con puntos rojos inflamados en las glándulas salivales menores; es una lesión reactiva benigna que revierte al cesar el hábito tabáquico.
Características de cada tipo de estomatitis
Cada forma de estomatitis presenta patrones de lesión, duración y localización característicos, aunque con superposición. Algunas son agudas (p. ej., la herpética primaria) mientras que otras tienden a la cronicidad o recurrencia (aftosa, protésica, alérgica). Las lesiones pueden variar desde eritema difuso y edema (inflamación simple) hasta úlceras profundas o placas blanquecinas. Del mismo modo, la distribución anatómica puede ser focal (una úlcera aislada) o difusa (toda la mucosa oral).
Pero, antes de continuar hablando sobre la estomatitis, es importante saber que existen varios tipos, entre los que se encuentran la estomatitis aftosa, la estomatitis herpética y la estomatitis angular.
- Estomatitis Aftosa: Se caracteriza principalmente por la presencia de aftas (conocidas también como úlceras aftosas), que son pequeñas lesiones. Estas pueden ser úlceras pálidas o amarillas con un anillo exterior rojo, que aparecen en el interior de la boca y pueden localizarse en el interior de los labios, las mejillas o la lengua. La causa de esta enfermedad no es aún conocida con exactitud.
- Estomatitis Herpética: Se caracteriza por la aparición de llagas rellenas de líquido que aparecen alrededor de los labios. La manera en que se forman estos herpes labiales es la siguiente: en principio sentirás hormigueo y picazón en el labio, luego sensibilidad y ardor, para posteriormente notar como el herpes aparece. Pasados unos días, la llaga comienza a cicatrizar y finalmente desaparece.
- Queilitis Angular: Las lesiones que aparecen cuando se sufre de boqueras en la comisura de la boca están recubiertas de unas pseudomembranas de color amarillo o blanco. Al abrir la boca es posible que se sienta cierto dolor y también la sensación de tirantez.
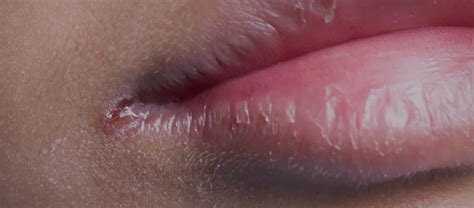
Síntomas de la Estomatitis
La estomatitis puede provocar diferentes síntomas, todos ellos localizados en la cavidad oral: hinchazón, enrojecimiento, en ocasiones úlceras orales (aftas) y sangrado.
Su morfología es clara, ya que la estomatitis aftosa suele dar la cara mediante la formación de aftas bucales ulcerosas. Se trata de lesiones en tonos amarillentos o blanquecinos con un reborde enrojecido. Quizás conozcas esta afección como queilitis angular o boqueras. Las heridas se forman en las comisuras labiales. Suelen ser bastante molestas por el lugar en el que producen las lesiones.
La estomatitis herpética tiene su origen en una infección vírica, el virus del herpes simple. Habitualmente, este virus deja lesiones en los labios. Estas lesiones son muy características, puesto que las llagas suelen estar rellenas de líquido y resultan muy dolorosas.
Como ya hemos podido ver, la estomatitis afecta inflamando la zona bucal de distintas maneras:
- Cuando aparecen en la cavidad oral distintas úlceras o aftas. Éstas suelen adquirir un color blanco o amarillento, con un cerco rojo alrededor.
- Provocada por la aparición de una infección viral, como el herpes simple o herpes zóster.
En este conjunto de enfermedades, la fiebre es poco frecuente, excepto en la variedad herpética. En los casos graves, con recidivas frecuentes y lesiones generalizadas en todas las mucosas de la boca, puede haber adenopatías cervicales, halitosis y dificultad para tragar.
Además, dependiendo de la zona de aparición, puede estar asociada a trastornos secundarios como: gingivitis (encías), glositis (lengua) o queilitis (labios).
¿Notas la boca inflamada y dolorida? ¿Tienes aftas, herpes o lesiones en la zona bucal? ¿Notas alteraciones en tu capacidad de comer, hablar y dormir?
¿Cuándo debes consultar por la estomatitis?
- Las aftas están presentes en buena parte de la boca, con dolor intenso.
- La enfermedad persiste y se prolonga más de dos semanas.
- Las molestias te impiden hablar o comer, y estás perdiendo peso.
- Si para un niño se dificulta la ingesta, el riesgo de deshidratación es alto.
Diagnóstico de la Estomatitis
El abordaje clínico de la estomatitis requiere una evaluación cuidadosa y metódica para determinar su causa y orientar el tratamiento. El diagnóstico comienza con una anamnesis completa, indagando por la evolución de las lesiones (aguda vs. crónica, número de episodios), síntomas asociados (dolor, sangrado, fiebre, adenopatías), hábitos (tabaquismo, consumo de alimentos irritantes, uso de prótesis dentales), higiene oral, medicamentos actuales y antecedentes médicos relevantes (como enfermedades sistémicas o tratamientos oncológicos previos).
El examen intraoral detallado es fundamental. El odontólogo u estomatólogo inspecciona todas las mucosas (incluyendo carrillos, encías, lengua, paladar, labios y piso de boca) determinando la morfología, tamaño, número y distribución de las lesiones. Se evalúa si hay úlceras (y su tamaño, bordes, base), eritema difuso, placas blanquecinas removibles (sugestivas de candidiasis), vesículas o costras, así como la extensión (localizada vs. panmucosal). También se palpan ganglios linfáticos regionales en busca de inflamación reactiva.
Estos hallazgos clínicos orientan el diagnóstico diferencial: por ejemplo, múltiples úlceras pequeñas y recurrentes sugieren estomatitis aftosa, mientras que una úlcera crónica solitaria con induración podría indicar otro proceso (como una lesión premaligna o maligna, que debe distinguirse de una simple estomatitis).
Al elaborar la historia clínica, el odontólogo interroga al paciente acerca de algunos antecedentes relevantes. Entre ellos figuran el consumo de medicamentos, las posibles alergias, el contacto con personas infectadas y el régimen de alimentación. También indaga acerca de los síntomas y su duración.
La revisión de la boca suele ser suficiente para localizar e identificar las lesiones. Sin embargo, en los casos de estomatitis herpética, conviene que te realicen algunas pruebas para confirmar la presencia del virus.
Pruebas complementarias
Con base en la impresión clínica, pueden requerirse pruebas complementarias para confirmar la etiología de la estomatitis o descartar otros trastornos:
- Cultivos y análisis microbiológicos: Ante la sospecha de infección herpética aguda severa, puede tomarse un hisopado de las úlceras para detección de VHS por PCR o cultivo viral, aunque con frecuencia no es necesario dada la clínica típica. En casos de candidiasis oral resistente al tratamiento, el cultivo de exudado oral permite identificar la especie de Candida y su sensibilidad antifúngica.
- Biopsia e histopatología: Cualquier lesión ulcerativa crónica (>2-3 semanas) sin causa aparente debe biopsiarse para estudio histopatológico, con el fin de excluir neoplasias malignas (como carcinoma oral) u otras patologías específicas (granulomatosis, infecciones profundas, liquen plano, pénfigo, etc.). La biopsia incisional de una úlcera puede mostrar características diagnósticas: por ejemplo, en la estomatitis aftosa generalmente revela únicamente inflamación no específica, mientras que en el liquen plano aparecen infiltrados linfocitarios en banda y degeneración de la capa basal. En la estomatitis crónica autoinmune descrita previamente, la inmunofluorescencia directa de la biopsia es clave para detectar depósitos de autoanticuerpos en el epitelio.
- Pruebas de laboratorio sistémicas: Dado que algunas estomatitis pueden ser manifestación de deficiencias o enfermedades sistémicas, es apropiado solicitar exámenes según la sospecha clínica. En pacientes con aftas recurrentes múltiples o que no cicatrizan bien, se suelen evaluar niveles séricos de vitamina B_12, folatos y hierro, pues anemias nutricionales pueden reflejarse en la mucosa oral.
Tratamientos para la Estomatitis
El tratamiento para la estomatitis varía considerablemente dependiendo del origen de la afección.
Antes de iniciar el tratamiento, es importante recordar que es fundamental identificar la causa específica que ha provocado la aparición de la estomatitis.
Si estás sufriendo estomatitis, o alguien cercano la está padeciendo, es muy importante que acudas al médico o al dentista para que pueda hacerte las pruebas pertinentes, identificar la causa y recomendar un tratamiento, incluso con medicamentos específicos para la afección.
En la mayoría de los casos, la enfermedad remite por sí misma. Mejorar la higiene bucal es esencial para impedir que se infecten las lesiones.
Pero si la causa se desconoce, el tratamiento debe ir encaminado a aliviar los síntomas. Se desconoce su causa exacta. Por el momento, no existe una cura definitiva para la estomatitis aftosa; sin embargo, los pacientes pueden recurrir a diversos remedios sintomáticos.
En cuanto al tratamiento, si el diagnóstico es de estomatitis aftosa recurrente, no se recomiendan ni los antibióticos ni los antivirales, incluso en los niños, ya que la causa no es directamente atribuible a un patógeno específico.
En cuanto a las medidas no farmacológicas se recomienda la ingesta abundante de líquidos para evitar la deshidratación siendo necesario en ocasiones ofrecer suero oral a demanda. El uso de antivirales por vía oral como es el Aciclovir se reserva para casos más graves con numerosas lesiones orales que imposibiliten la ingesta de líquidos con riesgo de deshidratación, sobre todos aquellos que requieran ingreso.
Medidas generales y cuidados
- Tomar alimentos blandos.
- Solicitar una limpieza profesional de las prótesis dentales.
- De manera simultánea, se recomienda el consumo de bebidas frescas como agua, batidos o zumo de manzana.
- Dependiendo de la causa, entonces habrá una variedad diferente de tratamientos para eliminar las boqueras que podrán prescribirte. Además, puedes seguir los siguientes consejos para acelerar la curación de las boqueras como por ejemplo, evitar el roce con las lesiones evitando rascarse y utilizar cosméticos en la zona afectada.
- Es importante elegir una pasta de dientes adecuada para la boca y los dientes y elegir un cepillo de dientes con cerdas suaves o semiblandas.
Remedios naturales
- Aloe vera: principio activo utilizado frecuentemente en los productos cosméticos por sus beneficios sobre piel y mucosas.
Prevalencia de la Estomatitis
La estomatitis es una de las patologías orales con mayor prevalencia. Esta afección, que suele originar lesiones ulcerosas, tipo aftas bucales, afecta a todo tipo de pacientes, tanto pediátricos como adultos, en cualquier etapa de su vida.
Es una enfermedad propia de la infancia, más frecuente en lactantes y niños menores de 6 años. No se ha demostrado predominio estacional, aunque vemos más casos en verano probablemente debido a la reactivación de herpes labiales recurrentes debido sol y el calor favoreciendo el contagio. El periodo de incubación suele oscilar entre 2 días y 2 semanas con una media de 4 días.
Incluso los niños, por lo general después de los 10 años, pueden verse afectados por la estomatitis, en particular la estomatitis aftosa recurrente y la estomatitis herpética, debida al Herpes Simple, que se manifiestan como molestas ampollas dentro de la boca que pueden causar dolor cuando se rompen.
tags: #estomatitis #viral #en #adultos