La enfermedad periodontal es un proceso infeccioso que afecta las encías y el aparato de inserción adyacente, siendo causada por diversos microorganismos que colonizan las áreas supra y subgingival. A diferencia de la gingivitis, esta enfermedad se caracteriza por la pérdida estructural del aparato de inserción, producida por determinadas bacterias. Éstas son necesarias, pero no suficientes, para que se produzca la enfermedad, siendo esencial la presencia de un hospedador susceptible.
Desde el punto de vista histológico, las características incluyen bolsas periodontales, localización de la unión epitelial apical a la línea amelocementaria, pérdida de fibras colágenas, alta concentración de leucocitos polimorfonucleares en la unión y bolsa epitelial, y migración del infiltrado celular inflamatorio hacia el tejido conectivo.
Historia de la Clasificación de la Enfermedad Periodontal
En los últimos años, la Asociación Americana de Periodoncia ha realizado diversas clasificaciones de las enfermedades periodontales, que han ido cambiando en función de nuevos conceptos sobre la enfermedad periodontal.
Entre diversas clasificaciones que se realizaron a lo largo de los años, cabe destacar la de Page y Schroeder en 1985, en la que describieron en su libro de "periodontitis in man and other animals" los diferentes tipos de periodontitis. En la tabla 1 resumimos sus características de lo que consideraban como periodontitis del adulto.
En 1989 se reúnen un grupo de especialistas en el tema para llegar a un consenso sobre las clasificaciones de la enfermedad periodontal, tomando como referencia la de Page y Schroeder; y a través del World Workshop de 1989, se denominó Periodontitis de Adulto a aquel paciente que presentaba enfermedad periodontal a partir de los 35 años, con una tasa de progresión de la reabsorción ósea lenta y predominantemente horizontal.
La base de las diferencias entre esta clasificación se establece principalmente en función de: La edad de aparición de la enfermedad, la tasa de progresión y la introducción o supresión de categorías.
Unos años más tarde, en Europa se llega al consenso de otra nueva clasificación en el European Workshop de 1993, en el que la periodontitis del adulto está descrita como un factor primario, y no es hasta el World Workshop de 1999 que se sustituye por el nombre de periodontitis crónica; ya que la evidencia epidemiológica hallada hasta ese momento había puesto de manifiesto la posibilidad de afectación en individuos de cualquier grupo de edad e, incluso, en dentición primaria y, a pesar de su ritmo generalmente lento de progresión, algunos individuos presentaban periodos cortos de exacerbación.
El término crónico es menos específico pero no debe ser interpretado como no curable.

Epidemiología de la Periodontitis Crónica
Existen pocos estudios epidemiológicos sobre la prevalencia de periodontitis crónica propiamente dicha, debido al cambio de nomenclatura realizada en el World Workshop de 1999.
En estas últimas décadas, se han realizado diversos estudios sobre la prevalencia, características de especificidad por el sitio de enfermedad periodontal revelando detalles concernientes a la extensión en la dentición y la severidad de los defectos; evaluándolos mediante exámenes clínicos de los tejidos periodontales, radiográficos o una combinación de ambos.
Los principales estudios transversales indican que las formas severas de periodontitis afectan a una minoría de sujetos en los países industrializados, que aumenta con el envejecimiento y que alcanza su pico a los 50-60 años.
Albandar et al en 1999 muestran claramente que las bolsas más profundas y pérdida de inserción avanzada fue más pronunciada en hispanos y negros que en los blancos no hispánicos, llegando a la conclusión, que la prevalencia de enfermedad periodontal no se distribuye de manera uniforme entre las diversas razas, etnias o grupos socioeconómicos.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Debido a que la epidemiología puede cambiar en función de la población estudiada:
- En Europa Linde et al en 1989, Papapanou et al en 1996 y Sherman et al en 2000 demuestran en sus estudios que son pocos los sujetos que, en cada grupo de edad, sufren destrucción periodontal avanzada y sólo pocas localizaciones presentan destrucción extensa en un periodo determinado de observación.
- Sólo en un 10% de la enfermedad periodontal severa se presentan bolsas mayores de 5,5 mm y en comparación con datos históricos se observa un notable descenso de bolsas mayores de 4 mm desde 1976 en Europa Los europeos de 35-44 años con bolsas de 3,5-5,5 mm (moderada) es del 13 y del 54% respectivamente. Con ligeras diferencias entre el este de Europa (45%) y oeste de Europa (36%)
- En España al analizar los resultados de la encuesta de salud oral en España del año 2000 se demostró que un 55% de adolescentes no presenta ni sangrado ni cálculo y que la prevalencia de enfermedad severa en adultos jóvenes es de sólo 4,2%. Mientras que el grupo de 65 a 74 años presenta enfermedad severa en un 8.7%.
- En EEUU Brown et al en 1996, determinó que el 15% de adultos eran sanos, los porcentajes de gingivitis llegaban al 50%, sólo el 33% presentaba pérdidas de inserción de hasta 5 mm, y un 8% de casos mostraba periodontitis avanzada, (con pérdidas de 6 o más mm de inserción), mientras que un 4% se encontraban en fase terminal.
Albandar y Rams, en el año 2002, muestra que la periodontitis crónica es la forma mas frecuente de periodontitis, la prevalencia y severidad aumentan con la edad, y que las formas severas afectan únicamente a un pequeño porcentaje de la población.
Características de la Periodontitis Crónica
La periodontitis crónica tiene mayor prevalencia en adultos, aunque se pueden aparecer en individuos de cualquier grupo de edad, es decir, se produce tanto en la 1º como en la 2º dentición. Podemos llegar a hallar diversos signos y síntomas tales como:
- Edema.
- Eritema.
- Aumento o recesión de la encía.
- Placa o cálculo supra y subgingival.
- Factores locales que aumentan el acumulo de placa sangrado o supuración al sondaje o espontánea.
- Una mayor movilidad.
- Apiñamiento o exfoliación dental.
Todas estas circunstancias pueden afectar a un número variable de dientes en función de cada individuo, con tasas variables de progresión.
Las características clínicas es una combinación de los siguientes signos la pérdida de nivel de inserción clínica, aumento de la profundidad de bolsa, infamación gingival y pérdida ósea radiográfica.
Valorando dos de los parámetros más importantes, profundidad de sondaje y pérdida de inserción clínica, para clasificar la periodontitis crónica, se demuestra que:
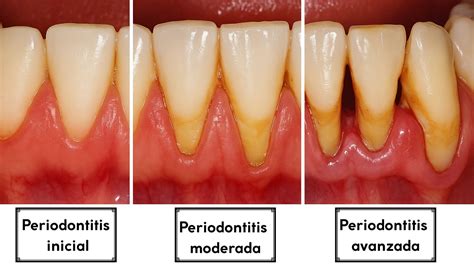
En el año 2000 se publican unos parámetros a partir de la clasificación del World Workshop de 1999, en el que otorgan a la periodontitis crónica de leve a moderada las siguientes características:
- Una pérdida de inserción que no supera un tercio de la longitud radicular.
- Si el diente presentara lesión furcal, ésta no superaría la clase I.
- La profundidad de sondaje determinada no debe ser mayor de 4 mm para afectaciones leves, ni mayor de 6 mm para clasificarlas como moderadas, es decir, las pérdidas de inserción no deben ser superiores a 4 mm.
Y en cambio, en las periodontitis crónicas severas o avanzadas, podemos observar:
- Una pérdida de inserción por encima de los 5 milímetros y superior a un tercio de la longitud radicular.
- La existencia de afectaciones furcales de grado II y/o III.
- Profundidades de sondaje superiores a 6 milímetros.
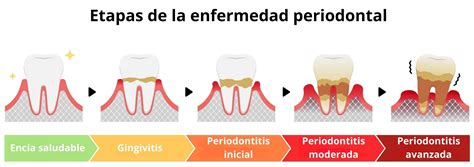
Clasificación de la Periodontitis Crónica
La clasificación de la periodontitis crónica se establece en función de los siguientes criterios:
- Extensión:
- Localizada: La que se presenta en menos de un 30%.
- Generalizada: La que muestra en más de un 30% de localizaciones afectadas.
- Severidad:
- Leve: Cuando la pérdida de inserción es de 1 a 2 milímetros.
- Moderada: Cuando la pérdida de inserción es de 3 a 4 mm.
- Severa o avanzada: Cuando la pérdida de inserción es superior a 5 mm.
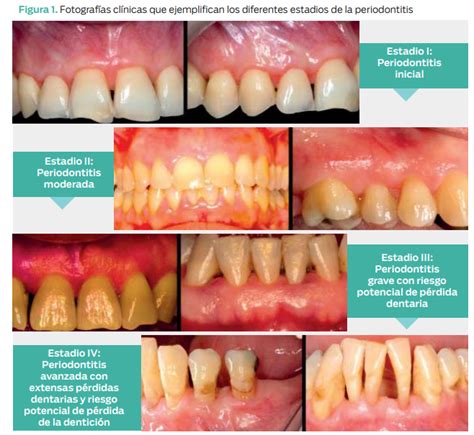
Diagnóstico de la Periodontitis Crónica
El examen del estado periodontal de un paciente incluye la valoración de una serie de pruebas diagnósticas, basadas en parámetro clínicos, como la evaluación clínica de la inflamación, el nivel de inserción (NI) y profundidad de sondaje (PS), y al parámetros radiográficos para estimar la pérdida ósea.
Las limitaciones de este tipo de mediciones es la falta de información sobre las localizaciones que están desarrollando un proceso en actividad; ya que este tipo de pruebas solo indican la destrucción tisular acontecida.
Para diagnosticar una periodontitis crónica debemos tener en cuenta las características clínicas que se presentan en la tabla 3.
Etiopatogenia de la Periodontitis
En determinadas ocasiones, la enfermedad periodontal está relacionada con el sujeto, porque a pesar de la importancia de la placa en esta enfermedad, sólo algunas personas desarrollan una destrucción avanzada, y su progresión es continua, con breves episodios de exacerbación y remisión localizados.
Por lo tanto, determinados individuos con defectos en su sistema inflamatorio o inmunitario pueden generar periodontitis; incluso, se podría llegar a demostrar cierta predisposición genética.
El término infección se emplea para referirse a la presencia y multiplicación de microorganismos en el cuerpo; por lo tanto denominamos infección periodontal a la enfermedad que, localizada en encía y estructuras de soporte del diente, ligamento y hueso alveolar, está producida por un grupo determinado de bacterias provenientes de la placa subgingival que funcionan normalmente individualmente o en biofims, cuando se produce un desequilibrio entre la carga microbiana de la bolsa periodontal y los mecanismos locales y sistémicos de la respuesta del huésped.
El papel que desempeñan estas bacterias en dicho desequilibrio, es el desarrollo de la periodontitis participando en la formación de la bolsa periodontal, destrucción del tejido conectivo y reabsorción del hueso alveolar a través de un mecanismo inmunopatogénico.
Offenbacher desarrolló un modelo etiopatogénico en el que la flora microbiana, al adquirir propiedades etiopatogénicas, permite al huésped ser capaz de frenar el proceso a través de las primeras líneas de defensa, con los PMN, confinando de ese modo la lesión a una gingivitis.
Si ésta fracasase, la penetración bacteriana daría lugar a la activación de la segunda línea de defensa del huésped mediante el eje linfocito-monocito y la liberación de diversos tipos de citoquinas y mediadores proinflamatorios que van a producir inflamación y destrucción de los tejidos, pérdida ósea y formación de bolsas periodontales, convirtiéndose en un proceso irreversible, periodontitis, que se detendrá cuando la flora patógena se modifique en flora normal y la relación de desequilibrio se estabilice de nuevo.
El proceso destructivo de la enfermedad periodontal puede verse acelerado o ralentizado en función de diversos factores.
En conclusión, cuando se desarrolla periodontitis se debe al incremento cuantitativo específico microbiológico o al sobrecrecimiento de especies patógenas por encima de un umbral específico, y/o provocado por la reducción de la respuesta inmune del huésped, a través de causas genéticas, o ambientales, como son el tabaco, la mala higiene, determinada medicación inmunosupresora, stress, edad.
Papel de las Bacterias en la Periodontitis
Los microorganismos periodontales son un factor necesarios, pero no suficiente para el desarrollo de la enfermedad periodontal; por lo tanto, aunque diversas bacterias subgingivales agrupadas en biofilms son esenciales para el inicio y progresión de la enfermedad periodontal, la cantidad y el tipo no pueden explicar por si solas la severidad de la enfermedad en el adulto.
Existen 700 especies cultivables bacterianas de una muestra subgingival, de las cuales detectamos entre 30 y 100 en una muestra concreta.
A pesar de nuestras múltiples limitaciones al: cultivarlas, tomar muestras representativas, localizar sitios enfermos con destrucción activa, las naturaleza mixta de las infecciones periodontales, el hallazgo de especies patógenas en portadores sanos, ; diversas bacterias de la placa demuestran su patogenicidad tanto en localizaciones extraorales como en animales de experimentación, produciendo una serie de productos tóxicos, como endotoxinas, amoníaco, leucotoxinas, y una serie de enzimas que producen destrucción de los tejidos periodontales.
El estudio más importante de asociaciones de bacterias o clusters lo llevo a cabo el equipo de Socransky et al en el que analizó 13261 muestras de 185 pacientes evaluando 40 especies subgingivales.
Los resultados describen 5 grupos:
- Grupo rojo. B. forsythus, P. gingivalis, y T. denticola. Este grupo se asociaba claramente a condiciones clínicas con mayor grado de sangrado y profundidad de bols...
Tratamiento de la Enfermedad Periodontal
El tratamiento para la enfermedad periodontal generalmente comienza con una limpieza dental profunda para eliminar la acumulación de placa dental y los depósitos de sarro. Esto ayuda a reducir la cantidad de bacterias que causan la enfermedad periodontal en la boca.
El objetivo de la limpieza dental profunda es eliminar el depósito de sarro y la placa que se han acumulado debajo del margen gingival. Después de eso, se procede a realizar el raspado y alisado radicular para eliminar la acumulación de placa bacteriana, sílice y cálculo dental que se puede acumular debajo de los bordes de las encías.
Esta técnica proporciona resultados inmediatos, ya que se pueden eliminar el dolor, la inflamación y el sangrado en las encías. Además, reduce la cantidad de bacterias en la boca, lo que reduce el riesgo de infección en la boca.
Si no se trata adecuadamente, puede tener consecuencias graves para la salud bucodental. Es por eso que es importante mantener una buena higiene bucodental para prevenir y controlar la enfermedad periodontal.
Consejos de Higiene Bucodental
- Cepillarse los dientes dos veces al día con un cepillo de dientes suave y una pasta dental con fluoruro, para eliminar la placa y los restos de comida.
- Enjuagar la boca con agua después de cepillarse los dientes.
- Evitar el consumo excesivo de alimentos y bebidas ricos en azúcar.
En resumen, la periodontitis es una enfermedad que requiere un enfoque integral para su diagnóstico y tratamiento, involucrando tanto la evaluación clínica como radiográfica, y considerando factores etiológicos y sistémicos del paciente. El objetivo final es detener la progresión de la enfermedad y mantener la salud periodontal a largo plazo.
tags: #evolucion #de #la #enfermedad #periodontal