El ligamento periodontal es un componente esencial del periodonto, un tejido conectivo blando, muy vascularizado y celular, que une el cemento radicular del diente con la lámina dura del hueso alveolar de los maxilares. Aunque a menudo se pasa por alto, el ligamento periodontal juega un papel esencial en el mantenimiento de la estabilidad dental.
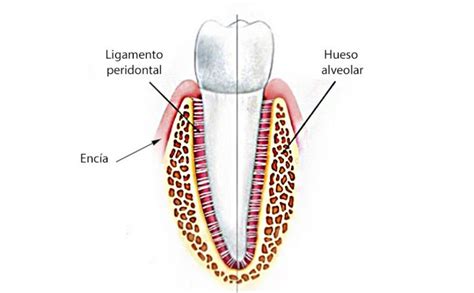
Es una red de fibras que conecta el diente con el hueso alveolar que lo sostiene. El ligamento periodontal es un componente del periodonto formado de tejido conectivo blando muy vascularizado y celular que une el cemento radicular del diente con la lámina dura del hueso alveolar de los maxilares. Esta estructura tiene una gran importancia en la salud bucal, ya que actúa como un amortiguador entre los dientes y el hueso, permitiendo que el diente se mantenga firme en su lugar mientras absorbe las fuerzas de masticación y otras tensiones generadas al hablar o morder.
¿Qué es el Ligamento Periodontal?
Está compuesto por fibras de colágeno que envuelven la raíz dental. Está formado por un conjunto de fibras de colágeno que rodean a la raíz del diente. A continuación, el tejido conectivo de la encía se enlaza con los huecos medulares mediante los conductos vasculares, ubicados en el hueso maxilar.
Como curiosidad podemos decir que el ligamento periodontal es un espacio existente entre el hueso y la raíz del diente, cuyo tamaño es de apenas 0.3 mm. Se trata de un espacio entre el hueso y la raíz del diente, de unos 0,3 milímetros. Este tejido se desarrolla a partir saco o folículo dental, que rodea el germen dental. Se forma concomitantemente con el desarrollo de la raíz y la erupción del diente. Este tejido está integrado por unas fibras principales, de colágeno y que se disponen en haces.
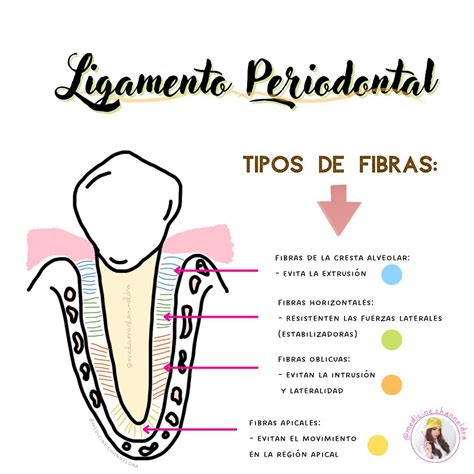
¿Para qué Sirve este Ligamento?
Este ligamento periodontal cumple la finalidad de hacer como lazo de unión entre el diente y el hueso alveolar. El ligamento cubre completamente la raíz del diente y la une al hueso de los maxilares. Además, es el responsable de que los dientes tengan un grado, que pasa inadvertido, de movilidad. Además, este ligamento protege los vasos y los nervios de los posibles daños que al masticar se pudieran producir en los mismos.
Además, hay que añadir que las células del ligamento periodontal son las responsables de la formación y la reabsorvación del hueso. En resumen, el ligamento periodontal también protege los vasos y los nervios de las lesiones por fuerzas masticatorias, transmite fuerzas oclusales al hueso, conserva el tejido gingival y resiste el efecto de las fuerzas oclusales.
El ligamento periodontal tiene como principal función la de unir el diente al hueso alveolar. Se trata de una estructura flexible que se encuentra entre el cemento radicular del diente y el hueso alveolar, permitiendo el movimiento ligero del diente dentro de su cavidad.
¿Cómo puede Dañarse el Ligamento Periodontal?
A pesar de su importancia puede verse afectado por diversas condiciones.
- Enfermedad Periodontal: La enfermedad periodontal es una de las principales causas de daño al ligamento periodontal. Las bacterias presentes en la placa dental pueden causar inflamación en las encías (gingivitis) y, si no se trata, esta inflamación puede progresar a periodontitis, lo que afecta este ligamento y el hueso alveolar. La acumulación de placa bacteriana y sarro en los dientes no solo afecta las encías, sino también al ligamento.
- Caídas o Golpes: En caso de accidentes como pueden ser golpes o caídas, las lesiones del ligamento periodontal suelen ser frecuentes. Los golpes o accidentes que afectan los dientes pueden dañarlo, provocando que el diente se afloje. Pudiera darse el caso de lesionarse el ligamento periodontal debido a una mala caída o un golpe fortuito.
- Infecciones: Ya sean inflamaciones o infecciones, éstas pueden dañar el ligamento y con ello, provocar el movimiento de las piezas dentales. Hay que considerar que hay otros factores diferentes a las fuerzas, como son las infecciones o inflamaciones que afectan al ligamento, que pueden provocar movilidad de los dientes.
- Bruxismo: Sin embargo, diversos problemas como la enfermedad periodontal, traumatismos o el bruxismo pueden comprometer su integridad. Controlar el bruxismo: El apretamiento o rechinamiento de dientes puede dañar el cemento y el ligamento periodontal.
Enfermedades Periodontales, ¿cómo se tratan?
Tratamiento y Prevención
El tratamiento para problemas del ligamento periodontal depende de la gravedad de la afección. Desde la periodoncia, es fundamental un diagnóstico temprano y un tratamiento adecuado para preservar la salud dental.
- Limpieza Profunda: En los casos de enfermedad periodontal, el tratamiento inicial suele incluir una limpieza profunda para eliminar la placa y el sarro acumulado.
- Cirugía Periodontal: Si el daño al ligamento es severo, la cirugía periodontal podría ser una opción para reparar los tejidos y garantizar la salud dental a largo plazo.
- Prevención: La prevención es clave para evitar daños. Para evitar su deterioro, es fundamental adoptar buenos hábitos de higiene bucodental y realizar visitas periódicas al dentista.
Fases de Curación del Ligamento Periodontal
En el caso del ligamento periodontal, existen 4 fases para la curación del mismo, también este proceso es conocido como: Módulo de reparación tisular.
- Hemostasia: Después de sufrir el golpe, los vasos se dañan, derivando en una hemorragia y posteriormente se coagulan. Al coagularse, aparece la transformación del fibrinógeno a la fibrina. Los factores coagulados se inician y provocando que la protombina cambie en trombina.
- Inflamación: En la región afectada por el traumatismo se inicia una reacción inflamatoria inespecífica, mediada por sustancias químicas liberadas por las células sanguíneas, plasma y terminaciones nerviosas. Los efectos principales de estos mediadores tienen lugar en los vasos de la zona inflamada, actuando sobre la musculatura lisa de la pared arteriolar, contrayéndola/dilatándola o aumentando su permeabilidad. Al cabo de poco tiempo, los neutrófilos y los macrófagos entran en la zona lesionada.
- Proliferación: Formado el coágulo y eliminados los restos tisulares, se inicia la revascularización o angiogénesis (en un estroma en el que predominan los fibroblastos y el colágeno inmaduro tipo III) y la regeneración tisular. Este proceso comienza con la llegada a la zona lesionada de macrófagos, seguidos por células endoteliales y fibroblastos. La actuación de los distintos tipos celulares se sincroniza por estímulos quimiotácticos, segregados por las propias células y los tejidos próximos al foco de lesión.
- Remodelación: Al pasar una semana desde el traumatismo, comenzaría la síntesis de colágeno por la parte de los fibroblastos periodontales. Con anterioridad, en otros artículos hemos hablado de la importancia de la genética y la predisposición que tienen algunas personas a estar vinculadas a cierto tipo de enfermedades o infecciones.
Reabsorción Radicular
Si el proceso reparativo se altera, las consecuencias clínicas que podemos observar son las siguientes: La reabsorción radicular (incluso en enfermedades sistémicas que provocan reabsorción ósea) es infrecuente en la dentición permanente, a diferencia del hueso, que sufre un continuo proceso de remodelación. No se conoce el mecanismo exacto por el cual la raíz es resistente a la reabsorción. La hipótesis más aceptada se basa en que el cemento y la predentina son esenciales en la resistencia de la reabsorción radicular, ya que los osteoclastos no se adhieren a la matriz desmineralizada.
Los osteoclastos se unen a proteínas extracelulares RGD (que contienen arginina-glicina-ácido aspártico). Estos péptidos RGD se unen a los cristales de calcio de las superficies mineralizadas, actuando como nexo de unión a los osteoclastos. Como ya dijimos, la parte más externa del cemento está cubierta por una capa de cementoblastos, situada sobre la superficie cementoide desmineralizada, por lo que no presentan una superficie adecuada para que el osteoclasto se adhiera. De ahí que la ausencia de proteínas RDG en el cemento y predentina, reduzca la posibilidad de adhesión de los osteoclastos, confiriéndole a la raíz más resistencia a la reabsorción.
Algunos estudios apoyan esta teoría4,12, además de corroborarse clínicamente, pues en las luxaciones en las que se pierde parte del cemento, la reabsorción radicular aparece pronto. Extrapolando lo que ocurre a nivel óseo, se ha propuesto otra hipótesis. Se sabe que la osteoprotegina (OPG) inhibe la acción de los osteoclastos al actuar como un «receptor trampa» (se une al receptor activador del ligando NF-kb, RANKL, que estimula la producción de osteoclastos), disminuyendo su capacidad6.
No se sabe si los cementoblastos producen osteoprotegina13**. Un gran número de mediadores, como hormonas, integrinas, factores de transcripción y citocinas, afectan a la función osteoclástica (tabla 4). Se sabe que los mediadores inflamatorios son potentes estimuladores de los osteoclatos y de los odontoclastos1**,13**. Por todo ello, la resistencia a sufrir reabsorción radicular (incluso con infección) radica en la integridad del precemento y la predentina. Si como consecuencia del trauma se alteran, la inflamación provoca una reabsor...