El dolor de mandíbula es una molestia común que puede surgir en cualquier momento de la vida, afectando actividades cotidianas como masticar, hablar o bostezar. Aunque a menudo desaparece por sí solo, puede ser síntoma de problemas en las articulaciones, nervios o dientes. En este artículo, exploraremos las causas del dolor mandibular, especialmente después de una visita al dentista, y las opciones de tratamiento disponibles.
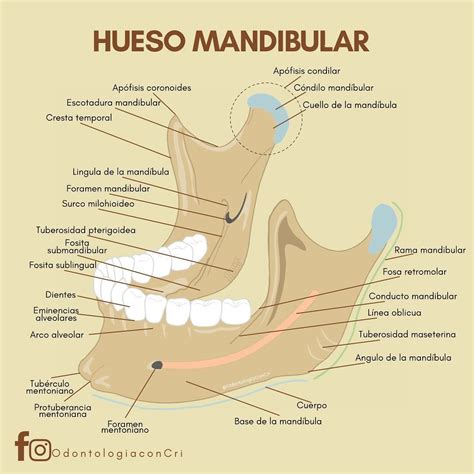
¿Qué Causa el Dolor de Mandíbula?
El dolor de mandíbula puede tener múltiples orígenes, desde factores traumáticos hasta condiciones anatómicas o funcionales. Algunas de las causas más comunes incluyen:
- Trastorno de la Articulación Temporomandibular (ATM): Afecta aproximadamente a 1 de cada 8 personas y se produce cuando las "bisagras" de cada lado de la mandíbula se dañan o se tensan.
- Sinusitis/Dolores de Cabeza: La infección y congestión de los senos paranasales pueden provocar dolor en la mandíbula superior.
- Neuralgia del Trigémino: La presión de un vaso sanguíneo sobre el nervio trigémino puede causar dolor intenso y repentino.
- Muelas del Juicio: Si quedan retenidas, pueden presionar contra el hueso de la mandíbula y los dientes adyacentes.
- Enfermedades: Paperas y tétanos pueden causar dolor y rigidez en la mandíbula.
- Problemas Dentales: Caries, enfermedad de las encías, bruxismo y maloclusión pueden ser factores contribuyentes.

Luxación y Subluxación Mandibular
La luxación o subluxación mandibular son trastornos de la articulación temporomandibular (ATM) que se caracterizan por un exceso de movimiento en la mandíbula. La articulación temporo-mandibular (ATM) se utiliza fundamentalmente para masticar, hablar, bostezar, tragar y otras gesticulaciones faciales. Se encuentra situada a ambos lados de la cara, delante de las orejas.
En la subluxación mandibular, las superficies articulares permanecen en contacto parcial, pero la separación puede ser corregida espontáneamente. Por el contrario, la luxación mandibular implica una separación completa de las superficies articulares, lo que impide que el cóndilo vuelva a su lugar por sí mismo.
La luxación se produce normalmente en apertura voluntaria y extensa (espasmo muscular), en la extracción de dientes al abrir la boca, en un golpe en el mentón con la boca abierta o al reírse fuertemente. El dolor asociado con esta condición, conocido como Trismus (contracción espástica de los músculos que cierran la boca), se localiza en la articulación temporomandibular y puede extenderse hacia la lengua.
Anatomía de la ATM
- Discos: Se encuentran entre el cóndilo de la mandíbula, la fosa y la eminencia o tubérculo articular.
- Cápsula articular: Tiene forma de abanico, cierra la articulación como un tubo y se une a las fibras del disco dando lugar a dos cavidades suprameniscal e inframeniscal.
En el movimiento de abrir la boca (detrusión) la mandíbula se desplaza hacia abajo y se va hacia delante, lo cual es indicativo de dos movimientos distintos: rotación y deslizamiento anterior.
La luxación mandibular tiene una frecuencia aproximada del 3% y suele ocurrir en dirección anterior. La luxación superior, posterior y medial requiere que coexista una fractura y se produce en raras ocasiones.
Dolor Después de un Empaste Dental
Después de la colocación de un empaste dental puedes experimentar una serie de molestias, dolor y sensibilidad, que deben desaparecer en pocos días. Si estas perduran es posible que tengas un empaste mal hecho. Algunas de las posibles causas de dolor después del empaste dental son:
- Obturación muy profunda: Cuando la caries se ha internado mucho en el diente o la muela, y para realizar el tratamiento el dentista debe trabajar muy cerca de la pulpa dental.
- El empaste no ajusta bien y afecta la oclusión: Es posible que este no encaje a la perfección o que el material se contraiga o dilate por los cambios de temperatura.
- Sensibilidad dental tras un empaste: Es normal sentir algunas molestias o sensibilidad luego de un empaste dental, en especial los primeros días, cuando masticas los alimentos o al ingerir bebidas muy calientes o frías.
- Dolor por inflamación en el nervio dental: Durante el trabajo para eliminar la caries y colocar el empaste dental, es posible que la obturación quede muy cerca del nervio dental, lo que puede provocar irritación o inflamación del nervio.
- Reacciones alérgicas al material del empaste: Aunque no es común, es posible que el paciente sea alérgico a los metales o las resinas que se utilizan para los empastes dentales.
Debes tener la mandíbula abierta durante un periodo de tiempo prolongado si te van a colocar uno o varios empastes. Esto puede hacer que la mandíbula te duela por un par de días.
¿Cuándo Reemplazar el Empaste Dental?
Los empastes dentales pueden durar entre 5 y 10 años. Pero hay situaciones en las que debes reemplazarlo sin tomar en cuenta su antigüedad. Estas son:
- Desgaste
- Dolor muy agudo o palpitante
- Se cae o rompe el empaste
Bruxismo y Dolor de Mandíbula
El bruxismo es el hábito involuntario de apretar o rechinar los dientes, especialmente durante el sueño. El bruxismo está estrechamente relacionado con el dolor de mandíbula, ya que puede causar tensión y sobrecarga en la articulación temporomandibular.
DOLOR DE MANDÍBULA 🦷 Ejercicios para el BRUXISMO en 2023. CURAR el BRUXISMO #3
Tratamiento Médico para el Dolor de Mandíbula
Si los síntomas persisten, es importante consultar a un médico o dentista para evaluar las opciones de tratamiento, que pueden incluir:
- Protector Bucal: Para evitar rechinar los dientes o apretar la mandíbula durante la noche.
- Relajantes Musculares: Para aliviar la tensión en los músculos alrededor de la mandíbula.
- Inyecciones de Botox®: Para aliviar el dolor de ATM, el dolor y bloqueo de mandíbula, los dolores de cabeza y el rechinar de dientes.
- Cirugía: En casos graves y prolongados, cuando otras opciones no han sido efectivas.
Cuidados en Casa y Cambios en el Estilo de Vida
Además del tratamiento médico, existen cuidados en casa y cambios en el estilo de vida que pueden ayudar a reducir el dolor de mandíbula:
- Yoga y Meditación: Para aliviar el estrés.
- Evitar Alimentos Duros: Para reducir la tensión en la mandíbula.
- Medicamentos Sin Receta: Analgésicos antiinflamatorios como el ibuprofeno.
- Compresas Frías: Para reducir la hinchazón.
- Ejercicios para Aliviar el Dolor: Masajear suavemente la mandíbula o sostenerla al bostezar.
Bloqueo Mandibular
El bloqueo mandibular es una disfunción en la articulación temporomandibular (ATM) y ocurre cuando la mandíbula se queda atascada y no puede ejercer su movimiento natural y su correspondiente función de manera correcta. Esta situación puede ocurrir de forma repentina y sin aviso aparente o puede aparecer de forma continuada como consecuencia de diferentes factores.
Este bloqueo puede aparecer al cerrar la boca (bloqueo en cierre) o al abrirla (bloqueo en apertura).
Síntomas
El bloqueo mandibular se puede manifestar de diferentes formas, los síntomas más comunes son dolor en la mandíbula, en la cabeza y en el cuello, dificultad para abrir la boca, masticar o hablar, sensación de mareo y la aparición de ruidos o pequeños chasquidos al mover la mandíbula.
| Síntoma | Descripción |
|---|---|
| Dolor en la mandíbula | Dolor intenso o sordo en la mandíbula, que puede irradiarse hacia el oído, la cara o el cuello |
| Dificultad para abrir la boca | Sensación de que la mandíbula está rígida o bloqueada y no se puede abrir correctamente |
| Chasquidos o ruidos en la mandíbula | Ruidos o chasquidos al abrir o cerrar la boca, como si hubieran piedras o arena dentro de la mandíbula |
| Dolor de cabeza y/o cuello | Molestias en la cabeza y en el cuello como consecuencia de la sobretensión muscular |
| Mareos o vértigo | Pérdida del equilibrio, sensación de mareo e inestabilidad |
| Dificultad para masticar y/o hablar | Dificultad para masticar o para hablar debido a la limitación de movimiento de la mandíbula |
Tratamientos
Los tratamientos más utilizados para aliviar la tensión temporomandibular son:
- Fisioterapia
- Dispositivos bucales
- Medicamentos
- Inyecciones de corticoesteroides
- Cirugía
Endodoncias y Dolor Postoperatorio
Una endodoncia es un tratamiento dental que consiste en la remoción de la pulpa dental (nervio alojado en el diente), desinfección del diente y posterior sellado. El especialista en endodoncia tiene como objetivo eliminar la causa que provoca el estado patológico del diente.
¿Cómo saber si necesitas realizarte una endodoncia?
Estos son algunos de los síntomas que pueden indicarte que necesitas una endodoncia:
- Dolor: El síntoma principal que indica la necesidad de hacer una endodoncia es el dolor.
- Hipersensibilidad prolongada en una pieza dental por contacto con alimentos fríos, calientes o dulces.
- Diente oscurecido.
- Aparición de puntos de pus (fístula) en la encía.
En los días posteriores a la extirpación de la pulpa es normal sentir algo de dolor, ya que las estructuras anatómicas adyacentes (hueso, ligamento periodontal, vasos sanguíneos y nervios) sufren una inflamación local como consecuencia de las maniobras que realiza el endodoncista.
El dolor tras la endodoncia suele remitir al cabo de varios días, entre 3 y 7, sin necesidad de tomar medicación. Si es necesario, se prescriben antiinflamatorios y analgésicos para controlar el dolor y la inflamación postoperatoria inmediata.
Cómo prevenir las endodoncias
- Existencia de caries profunda que llega a la pulpa dentaria.
- Erosión o desgaste severo del diente que afecta al nervio.
- Traumatismo o golpe que provoca la necrosis del diente (pérdida de vitalidad de la pulpa).
Si prevenimos y tratamos cualquiera de las tres causas anteriores, podemos evitar la realización de una endodoncia.
Diagnosticar a tiempo una caries o un desgaste dentario es fundamental para poder atajar el problema antes de que el nervio se vea comprometido (lo que obligaría a llevar a cabo un procedimiento de endodoncia).