La inflamación mandibular debajo del oído es un problema que puede causar una gran incomodidad y, en algunos casos, alarma. Esta condición se refiere a la hinchazón y dolor en la región mandibular, justo por debajo de la oreja, y puede estar asociada con diversas causas, desde infecciones hasta problemas en la articulación temporomandibular.
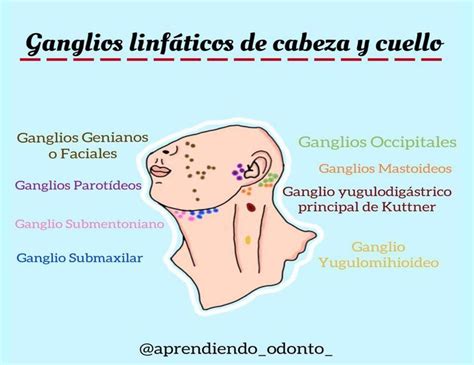
Causas de la Inflamación Mandibular Debajo del Oído
La inflamación en la región mandibular justo debajo del oído puede tener varias causas, cada una de las cuales requiere un enfoque específico para su diagnóstico y tratamiento.
- Infecciones en las glándulas salivales: Una de las causas más comunes de la inflamación mandibular debajo del oído es una infección en las glándulas salivales, especialmente en la glándula parótida, que se encuentra cerca de la mandíbula y debajo de la oreja. Estas infecciones pueden ser causadas por bacterias o virus, y suelen presentarse con hinchazón, dolor y, en algunos casos, fiebre.
- Problemas en la articulación temporomandibular (ATM): La articulación temporomandibular conecta la mandíbula con el cráneo, y es fundamental para los movimientos de masticación, habla y apertura de la boca. Cuando esta articulación se inflama o se lesiona, puede causar dolor e hinchazón en la región mandibular, incluyendo la zona debajo del oído.
- Infecciones dentales graves: Las infecciones dentales graves, como los abscesos, también pueden provocar inflamación en la mandíbula cerca del oído. Un absceso es una acumulación de pus que se forma en respuesta a una infección bacteriana en la raíz de un diente o en el tejido circundante.
- Linfadenitis: La linfadenitis es la inflamación de los ganglios linfáticos, que son parte del sistema inmunológico del cuerpo. Cuando los ganglios linfáticos ubicados en la región debajo de la mandíbula se inflaman, pueden causar hinchazón y dolor en esta área.
Síntomas de la Inflamación Mandibular
Los síntomas de la inflamación mandibular debajo del oído pueden variar dependiendo de la causa subyacente, pero algunos de los síntomas más comunes incluyen:
- Dolor, que puede variar desde un leve malestar hasta un dolor agudo e intenso.
- Hinchazón en la región debajo del oído, que puede ser evidente a simple vista y extenderse hacia el cuello o la cara.
- Dificultad para abrir y cerrar la boca, especialmente si la inflamación afecta la ATM.
- Otros síntomas como fiebre, dolor de oído, secreción purulenta en caso de abscesos, o síntomas sistémicos si la infección se ha diseminado.
Tratamiento de la Inflamación Mandibular
El tratamiento de la inflamación mandibular debajo del oído depende de la causa subyacente:
- Infecciones bacterianas: El tratamiento con antibióticos suele ser necesario.
- Abscesos dentales: Puede ser necesario drenarlos para aliviar el dolor y la hinchazón.
- Problemas relacionados con la ATM: El tratamiento puede incluir el uso de férulas dentales para evitar el bruxismo, fisioterapia para mejorar la función de la mandíbula, y medicamentos antiinflamatorios para reducir el dolor y la hinchazón.
- Medidas caseras: Además del tratamiento médico, existen medidas que se pueden tomar en casa para aliviar el dolor y la hinchazón.
Infecciones en las Muelas del Juicio
La erupción de las muelas del juicio puede pasar desapercibida o convertirse en un auténtico quebradero de cabeza, especialmente cuando se infectan. Si estás notando dolor en la parte posterior de la boca, inflamación o dificultad para masticar, es posible que estés ante una infección en la muela del juicio.
Causas de las infecciones en las muelas del juicio
Las muelas del juicio, también llamadas cordales o terceros molares, son los últimos dientes en erupcionar y, con frecuencia, no disponen del espacio suficiente para hacerlo correctamente. Esta particularidad anatómica hace que dichas piezas dentales se infecten con más facilidad que el resto.
Las causas más comunes de las infecciones en las muelas del juicio son las siguientes:
- Erupción parcial: cuando la muela no ha salido completamente, parte de ella queda cubierta por encía. Esto facilita que en la zona se acumulen restos de comida y bacterias que pueden provocar una infección conocida como pericoronaritis.
- Pericoronaritis: la pericoronaritis es una infección localizada que afecta al tejido blando (encía) que rodea una muela parcialmente erupcionada, especialmente las muelas del juicio inferiores. Es una de las causas más frecuentes en pacientes jóvenes.
- Impactación: una muela retenida dentro del hueso o la encía genera presión y dolor. Pero, además, favorece el desarrollo de quistes e infecciones.
- Dificultad para limpiar la zona: por su ubicación, al final de la boca, las muelas del juicio son difíciles de cepillar correctamente. Esto favorece la acumulación de placa bacteriana, que puede derivar en caries y enfermedades periodontales.
- Factores sistémicos: los pacientes con diabetes, defensas bajas o fumadores presentan mayor riesgo de sufrir infecciones orales.
Síntomas de infección en una muela del juicio
Las infecciones en las muelas del juicio suelen manifestarse con una sintomatología muy característica. Reconocer estos signos a tiempo es clave para evitar que la situación se complique.
Algunos de los síntomas con los que se puede reconocer una muela del juicio infectada son los siguientes:
- Dolor agudo y punzante en la zona posterior de la boca, que puede irradiarse a la mandíbula, el oído o el cuello.
- Inflamación de la encía y del tejido circundante.
11 CUIDADOS DESPUÉS de una EXTRACCIÓN de MUELAS DEL JUICIO en 2020
Tratamiento de las infecciones en las muelas del juicio
En Ortodoncia Mirasierra llevamos a cabo un enfoque integral que abarca desde la resolución inmediata del proceso infeccioso hasta la prevención de futuras complicaciones.
Aunque el enfoque se personaliza, las fases generales del tratamiento suelen ser las siguientes:
- Control de la infección: El primer paso tiene como objetivo eliminar o reducir el dolor y la infección, para que a corto plazo el paciente se encuentre mejor y recupere su calidad de vida.
- Limpieza y desinfección de la zona para retirar restos de comida, placa bacteriana y sarro.
- Drenaje del absceso, si existe una acumulación de pus.
- Antibióticos específicos, prescritos en función del tipo y la extensión de la infección.
- Analgésicos y antiinflamatorios para controlar el dolor y la inflamación.
- Valoración radiológica y plan de tratamiento: Una vez resueltos los síntomas más molestos, es momento de planificar el tratamiento definitivo, es decir, aquel que consiga una recuperación estable a largo plazo.
Para esto, en Ortodoncia Mirasierra realizamos un estudio con radiografía panorámica o CBCT, en función de las necesidades del paciente. Dichas pruebas radiológicas nos permiten evaluar la posición exacta de la muela, su relación con los nervios y el grado de daño en el resto de tejidos (dientes vecinos, encías…).
- Tratamiento definitivo: En función del diagnóstico, se establece el tratamiento odontológico definitivo. Las opciones más habituales son las siguientes:
- Si la infección es puntual y la muela tiene buen pronóstico, esta se puede conservar mediante una higiene más exhaustiva en casa y revisiones periódicas en el dentista (entre una y dos al año).
- Si existe riesgo de nuevas infecciones, impactación o daño a otras piezas dentales, se recomienda su extracción. La extracción puede ser simple (para muelas del juicio totalmente erupcionadas) o quirúrgica (para muelas del juicio parcial o completamente retenidas en la encía).
- En determinados casos, se puede realizar una coronectomía, una técnica que permite extraer la muela del juicio conservando sus raíces. Dicha técnica se planifica cuando las raíces están en contacto con estructuras delicadas como el nervio dentario.
- Seguimiento y prevención: Sea cual sea el caso, y una vez completada la curación de la muela del juicio infectada, es imprescindible seguir una serie de indicaciones. De esta manera, se evita o reduce el riesgo de problemas relacionados en el futuro:
- Revisiones periódicas con el dentista, entre una y dos al año, para hacer un seguimiento del estado de salud de la boca.
- Control del resto de muelas del juicio, si todavía no han erupcionado. Esto se hace a través de una exploración clínica y radiológica por parte del odontólogo.
- Consejos personalizados de higiene, incluyendo el uso de productos y técnicas específicas para mejorar la limpieza de la boca. Dichas pautas pueden ser facilitadas tanto por el odontólogo como por el higienista dental.
Una muela del juicio infectada no solo causa molestias, sino que también puede perjudicar la salud general si no se trata a tiempo. En uno de los peores casos, puede derivar en una celulitis facial, una infección bacteriana aguda y potencialmente grave que afecta a los tejidos blandos del rostro, especialmente la piel, el tejido subcutáneo y la musculatura.
Aftas y Ganglios Inflamados
¿Has oído hablar de las aftas y los ganglios inflamados? En este post descubrirás qué son estas ulceraciones bucales, por qué aparecen y cuándo hay que acudir al odontólogo.

¿Qué son las aftas bucales?
Las aftas bucales suelen ubicarse en el interior de las mejillas o los labios. Estas pequeñas heridas tienen la apariencia de una mancha de color blanco o rojo y pueden surgir de manera individual o en grupos. Se caracterizan por estar un poco hundidas y tienen unos bordes rojizos y elevados.
Las aftas orales son más frecuentes en mujeres que en hombres, y suelen aparecer por primera vez en la adolescencia o en la juventud.
Tipos de aftas bucales
- Aftas menores: son las más comunes y se caracterizan por un tamaño pequeño, de menos de un centímetro. Son dolorosas, pero no presentan gravedad.
- Aftas mayores: tienen una anchura de más de un centímetro. Se ubican en la parte posterior de la boca y ocasionan mucho dolor y dificultad al comer, beber y hablar.
- Estomatitis aftosa recurrente: múltiples lesiones, pequeñas o grandes, en diferentes zonas de la boca.
No se conoce la causa de las aftas orales. En algunos casos, las aftas bucales pueden ser síntoma de alguna enfermedad, aunque no es común.
Aunque no es una situación frecuente, las heridas bucales pueden infectarse por causa de las bacterias presentes en la cavidad oral. Algunos síntomas como la fiebre leve o moderada, los ganglios linfáticos inflamados o la sensación de malestar general pueden dar pistas de esta complicación.
En general, las aftas se curan de manera espontánea sin necesidad de tratamiento. Sin embargo, hay personas que las sufren con frecuencia o que pueden padecer bastante dolor por su ubicación o tamaño. En todo caso, es recomendable acudir al odontólogo en estas situaciones, o bien cuando aparecen otras molestias orales como, por ejemplo, mal aliento o ganglios linfáticos inflamados.
Prevención de las aftas bucales
Ahora que ya conoces los factores que influyen en la aparición de las aftas bucales, la mejor manera de prevenirlas consiste en combatir estos condicionantes. Si sufres estrés, acude a un profesional que te ayude a equilibrar el sistema nervioso mediante técnicas de respiración, ejercicio, terapias, etc.
Además, ten en cuenta tu alimentación para que sea lo más equilibrada posible. Si sufres deficiencias nutricionales, es recomendable que acudas al médico y te realices los análisis pertinentes.
Por último, mantener una higiene oral correcta es siempre indispensable para prevenir cualquier problema bucodental. Cepíllate los dientes después de cada comida, incluso la lengua; pásate el hilo dental una vez al día y no dudes en usar un colutorio si crees que lo necesitas.
Si experimentas este tipo de inflamación, es importante buscar atención médica para recibir el diagnóstico y tratamiento adecuados.
tags: #ganglios #inflamados #por #ortodoncia