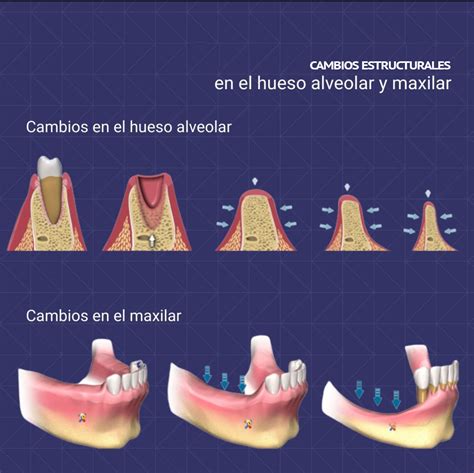
El cuerpo humano se sostiene gracias al esqueleto, el cual está formado por huesos. El término hueso proviene del latín "ossum". El hueso alveolar es la parte de los huesos maxilares (maxilar superior y mandíbula) que forma y sostiene los alveolos dentarios.
Los huesos maxilares están divididos en dos porciones: la porción basal o el cuerpo del maxilar o de la mandíbula, y el proceso alveolar. El proceso alveolar contiene los alveolos dentarios que alojan las raíces de los dientes. Anatómicamente, el hueso alveolar forma las paredes de los alveolos dentarios (lugar donde se aloja el diente). Estos alveolos pueden ser simples o compuestos, con dos o tres tabiques alveolares internos, según los ocupen dientes que tengan una raíz, dos raíces o tres raíces.
Los alveolos dentarios presentan una cara alveolar (llamada compacta periodóntica) y otra libre (llamada compacta perióstica). La función principal del hueso alveolar es alojar y sostener a los dientes a través de los alveolos de cada diente. Gracias a él los dientes se sujetan durante las acciones, como la masticación, la fonación y la deglución de los alimentos. Además, el hueso alveolar protege a los nervios y a los vasos que circulan.
Anatomía del hueso alveolar mostrando su relación con los dientes y los vasos sanguíneos.
Mecanobiología de los huesos maxilares
La mecanobiología estudia la interacción entre las señales mecánicas y los procesos biológicos que se producen en las células y tejidos. La carga mecánica puede influir en la proliferación, diferenciación y metabolismo celular, por lo que tiene un papel crucial en el crecimiento, adaptación, regeneración y bioingeniería de los tejidos vivos. La mecanobiología combina técnicas biológicas experimentales (modelos in vitro e in vivo) y técnicas computarizadas (modelos matemáticos e informáticos) para crear la interacción entre la mecánica y la biología.
Biomecánica del Hueso
Desde el punto de vista biomecánico, ningún tejido vivo puede compararse a otro material de ingeniería, ya que dichos tejidos presentan un continuo proceso de regeneración y remodelación que permite mejorar su estructura en función de los esfuerzos a los que es sometido. Van der Meulen describió la mecanobiología esquelética como "la ciencia que estudia las fuerzas mecánicas que modulan la morfología y la adaptación estructural de los tejidos esqueléticos; es decir, hueso, cartílago, ligamento y tendón".
Existen tres aspectos que han hecho avanzar enormemente la mecanobiología ósea en los últimos años:
- Los modelos informáticos de estructuras que permiten el análisis del efecto de fuerzas físicas en las complejas geometrías del hueso.
- La biología molecular que permite detectar la expresión de genes y la síntesis de proteínas tras la aplicación de diferentes fuerzas mecánicas.
- El avance de la tecnología de imagen, que permite identificar las características micro y nanoestructurales del tejido.
En este artículo se revisan los conceptos generales que se estudian en la mecanobiología y biomecánica de los huesos maxilares. Se establecen las principales propiedades biomecánicas del hueso en las diferentes escalas de medición y determinados factores que influyen en la reacción del hueso perimplantario ante las cargas biomecánicas.
Propiedades biomecánicas del hueso (nivel macro, micro y nanométrico)
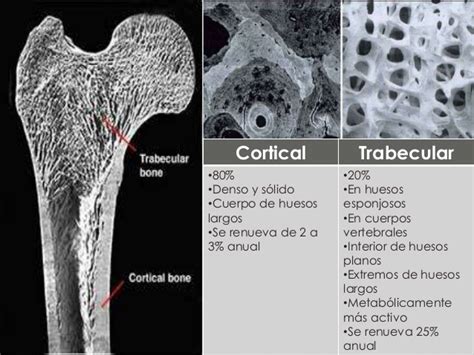
Hay que tener en cuenta que durante varios años se han establecido las propiedades biomecánicas del hueso basándose únicamente en la escala macrométrica (escala de centímetros o milímetros), valorando las diferencias estructurales visibles a simple vista que existen entre el hueso trabecular y el hueso cortical. Sin embargo, hoy en día se puede estudiar la estructura del hueso a nivel orgánico, tisular, celular o molecular. Las aproximaciones micro y nanoestructurales al hueso están reflejando las diferentes propiedades biomecánicas de los distintos tipos de tejido óseo que se pueden incluir tanto en el hueso trabecular como en el cortical, es decir el hueso reticular, el hueso de fibras paralelas y el hueso laminar.
De manera general, en el hueso, la resistencia (resistencia a la deformación) y la rigidez lo aporta la fase inorgánica, mientras que la tenacidad (resistencia a la fractura) lo aporta la fase orgánica. Teniendo en cuenta el carácter general anisotrópico no homogéneo del hueso, el hueso cortical se suele evaluar estructuralmente de manera imprecisa como un material isotrópico (con la misma propiedad biomecánica al ser medida en cualquier dirección), mientras que el hueso trabecular presenta mayor grado de anisotropía en función de las cargas que haya recibido en cada zona.
Hueso cortical (compacto) y hueso trabecular (esponjoso) mostrando sus diferencias estructurales.
Las propiedades biomecánicas son variables entre el hueso cortical y trabecular principalmente porque el espacio poroso en el primero es del 5-10% mientras que en el segundo se encuentra entre 30-90%. La morfología general del hueso, le permite tener una estructura rígida y ligera a la vez, ya que el hueso cortical facilita la rigidez mientras que las trabéculas internas minimizan el peso.
Hueso Cortical
Los valores obtenidos para el hueso cortical son menos dispersos que los encontrados en el hueso trabecular. En general, el módulo de elasticidad se encuentra entre 15-20 GPa, la resistencia a la tensión se encuentra entre los 80-150 Mpa, y la resistencia a la compresión entre los 90-280 Mpa, debido principalmente al carácter anisotrópico del hueso. Se ha observado que la cortical mandibular es anisotrópica, de tal forma que al igual que la diáfisis femoral, es mas rígida en la dirección longitudinal que en la radial o tangencial, teniendo en estas direcciones un 40-80% del valor de rigidez que tiene en la dirección longitudinal. La resistencia a la compresión es de 200, 110 y 100 Mpa en la dirección longitudinal, tangencial y radial respectivamente. Por otro lado hay que considerar que los valores de resistencia del hueso cortical son variables en función de la edad.
Se ha observado en hueso cortical femoral que a partir de los 35 años hay una disminución por década del módulo elástico de 0,35 GPa, de resistencia a la flexión de 6,25 Mpa, y de energía de fractura (tenacidad) de 0,03 Kj/m2. El tamaño de las microgrietas también se ha observado aumentado con la edad con valores de 500 µm a los 35 años y de hasta 1 mm de longitud a los 92 años. El aumento del número y tamaño de estas grietas se ha correlacionado positivamente con los resultados de tenacidad del hueso cortical.
Hueso Trabecular
Existen opiniones dispares en cuanto a establecer las propiedades biomecánicas del hueso trabecular. Hay autores que lo consideran con un modulo de elasticidad similar al del hueso cortical (15-20 GPa). Otros autores, sin embargo le adjudican un valor de rigidez menor (0,75-10 GPa). En cualquier caso se han determinado diferentes valores de E para el hueso trabecular en función de la prueba de esfuerzo utilizada y las condiciones del hueso esponjoso (seco, fresco o congelado), aunque siempre con valores menores que el hueso cortical.
Los datos de McNamara y cols (18) establecerían que aunque esto ocurriría habitualmente por debajo de 4.000 µε, existirían otros estímulos diferentes para activar a osteoclastos u osteoblastos cuando el estrés y las deformaciones son mayores de 4.000 µε.
Nivel nanométrico (molécula)
Durante muchos años se ha considerado que el hueso cortical y trabecular se consideraba un único material desde el punto de vista estructural molecular, y sus diferencias biomecánicas aparecerían en otras escalas debido a la diferencia de densidad. Está hipótesis ha sido rechazado por la evidencia en diferentes estudios de variaciones biomecánicas intrínsecas en los dos tipos de hueso. Si bien los componentes moleculares son idénticos, parece que la disposición de los mismos varía entre ambos influyendo en sus propiedades biomecánicas. Se han observado valores de módulo de elasticidad de 10,4 Gpa en el ensayo de tracción para la trabécula ósea, mientras que en las muestras de hueso cortical se encuentra en 18,6 Gpa.
Los dos componentes del hueso tienen propiedades mecánicas extremadamente diferentes. El mineral es duro y frágil, mientras que la proteína (húmeda) es mucho mas blanda pero más resistente (a la tracción, compresión, torsión, etc ). Sin embargo la unión de ambos (composite) combina las propiedades óptimas de cada uno, aportando dureza y resistencia. Un factor que va a condicionar las propiedades del hueso cortical o trabecular va a ser la proporción de placas minerales que contenga la matriz colagénica.
Implantes Corticales
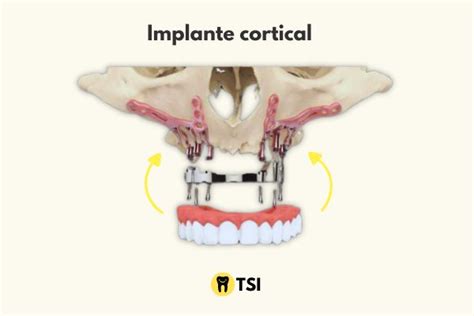
La colocación de implantes corticales es un procedimiento de implantología que se indica en algunos casos muy específicos. A diferencia de los implantes dentales tradicionales, este tipo de implantes se fijan en la parte rígida del hueso maxilar. Para entender el principio odontológico de los implantes corticales, debemos analizar las partes del hueso maxilar. Como el resto de los huesos del cuerpo, el hueso maxilar se divide en tres estructuras: el tejido esponjoso, la médula ósea y el tejido cortical.
El tejido esponjoso es la zona en la que usualmente se colocan los implantes dentales por su proximidad y maleabilidad. Sin embargo, en algunos casos especiales, el implante dental debe colocarse en la parte rígida del hueso o en el tejido cortical. Esta parte del hueso es la responsable de darle estructura al esqueleto humano y está ubicada en la parte exterior del hueso. Su estructura tisular más densa y rígida es varias veces más sólida que el tejido esponjoso.
Ejemplo de implantes corticales fijados a la parte rígida del hueso maxilar.
En la ausencia o deficiencia del tejido esponjoso, los cirujanos maxilofaciales eligen esta parte del hueso para colocar los implantes dentales. Además de la zona de colocación, los implantes corticales se diferencian de los implantes tradicionales por su hiper personalización. Los implantes corticales se diseñan con placas de titanio hechas a medida que anclan con pernos especiales en el tejido cortical del hueso maxilar.
Aunque es un procedimiento de mayor complejidad, es 100% indoloro, mínimamente invasivo y con una muy pronta recuperación. En este sentido, los resultados positivos de los implantes corticales en beOne aceleran el proceso de colocación de prótesis sobre implante. En la odontología y la cirugía maxilofacial es complicado establecer dogmas de indicación de tratamientos que sean estándar para todos los pacientes. Es por ello, que los implantes corticales pueden tener diferentes diagnósticos de base que dan al especialista bases de toma de decisiones terapéuticas.
Indicaciones para implantes corticales
Sin embargo, existen algunos trastornos y patologías que suelen ser mayores candidatas a un implante dental cortical:
- Pérdida de hueso: En algunos pacientes, un tratamiento ineficaz, incompleto o tardío de enfermedades bucodentales puede tener efecto en la pérdida de hueso.
- Infecciones bacterianas: Las infecciones bacterianas producidas por caries y enfermedades gingivales pueden llegar al hueso maxilar con daños a la estructura ósea.
- Traumatismos: Los traumatismos por accidentes o lesiones pueden afectar la estructura ósea del maxilar creando espacios en los que se imposibilita el anclaje.
- Edad y enfermedades: La edad es un factor fundamental en la reabsorción del hueso que se exacerba por enfermedades como la osteoporosis o deficiencias de minerales.
- Sobrecarga masticatoria: En otros casos menos frecuentes, la colocación de múltiples implantes o pacientes con mayor carga masticatoria requieren implantes corticales.
Durabilidad y Factores Influyentes
Si se tienen los cuidados adecuados y las revisiones periódicas con el dentista, los implantes corticales pueden durar toda la vida, gracias a que se integran a la estructura ósea del paciente. Los factores que influyen en su durabilidad son:
- Calidad del hueso: La densidad, cantidad y calidad ósea determinan la estabilidad y la integración del implante.
- Rutina de higiene: Cepillarse, usar hilo y enjuague bucal, y asistir a controles dentales pueden prevenir infecciones como la periimplantitis, que influyen en el éxito del implante.
- Hábitos: En pacientes que fuman o que sufren de bruxismo, la vida útil del implante puede ser menor.
- Material de fabricación y técnica de colocación: A pesar de ser un procedimiento más complejo, largo y especializado, las ventajas de los implantes corticales son numerosas.
Ventajas de los implantes corticales
- Viabilidad en casos de pérdida ósea: En pacientes de edad avanzada o afectados por la pérdida de hueso, la elección del tejido rígido hace posible el implante dental fijo.
- Cicatrización acelerada: La parte cortical del hueso tiene un proceso de cicatrización decenas de veces más rápido que el tejido esponjoso. Los implantes colocados en la parte rígida tienden a cicatrizar y osteointegrarse de una manera más acelerada. Esto le da al especialista la posibilidad de pasar a la siguiente fase del tratamiento más rápido.
- Mejor respuesta en traumatismos: En pacientes cuyo hueso maxilar se ha deteriorado por traumatismos anteriores que ha dañado la estructura ósea este tratamiento tiene una mejor respuesta. Las placas de titanio permiten reemplazar las zonas dañadas del hueso con mayor éxito en el implante dental.
Contraindicaciones
No son candidatos para un implante corticales quienes:
- Sufren de atrofia maxilar: por no tener suficiente hueso para soportar el implante.
- Pacientes con enfermedades sistémicas graves: como cáncer.
- Personas con hábitos perjudiciales: como fumar o consumo de bebidas alcohólicas.
- Lesiones óseas: en el hueso maxilar, tales como quistes o tumores.
Posibles complicaciones postoperatorias
Colocarse implantes corticales puede implicar algunas complicaciones que es importante conocer antes de someterse al procedimiento. Siendo un procedimiento un poco más invasivo, el proceso de recuperación puede ser un poco más prolongado con algunas indicaciones especiales.
- Restricciones postoperatorias: En términos generales, las restricciones postoperatorias son mínimas y se orientan al cuidado de la herida operatoria.
- Cicatrices internas: No obstante, existen algunas cicatrices internas que deben tener un cuidado especial en cuanto a la higiene y limpieza.
- Limitación de actividades físicas: Por norma general, el cirujano suele indicar un pequeño período de restricción de algunas actividades físicas exigentes.
- Dieta blanda: Además, se suele indicar un tipo de dieta a base de alimentos menos rígidos durante los primeros días posteriores.
Comparativa: Implantes corticales vs. Tradicionales
Tanto los implantes corticales como los implantes tradicionales son opciones de tratamiento para pacientes que han perdido uno o más dientes. Escoger entre una de estas dos alternativas dependerá de varios factores, como las necesidades del paciente y las recomendaciones del dentista, debido a que cada una tiene sus ventajas y desventajas.
| Característica | Implantes Corticales | Implantes Tradicionales |
|---|---|---|
| Ubicación | Capa exterior del hueso | Hueso de la mandíbula |
| Invasividad | Menos invasivo | Más invasivo |
| Tiempo de recuperación | Más rápido (4-6 semanas) | Más lento (3 meses) |
| Riesgo de recesión gingival | Menor | Mayor |
| Personalización | Alta | Estándar |
Comparativa de características entre implantes corticales y tradicionales.
Ultimas innovaciones en implantes corticales
El uso de las nuevas tecnologías ha permitido una serie de avances e innovaciones en el área de la odontología, y los implantes son la excepción. Gracias a técnicas más avanzadas, los implantes corticales se han convertido en un tratamiento más seguro, duradero, menos invasivo y con menor trauma y dolor para el paciente.
Con la implementación de materiales nuevos y modernos, los implantes corticales han pasado a ser más resistentes y duraderos. Esto hace que se fijen mejor y que duren más tiempo. Además, las técnicas actuales son menos invasivas, lo que reduce el dolor y también disminuye el tiempo de recuperación.
La incorporación de la inteligencia artificial, es una de las innovaciones que ha llegado para cambiar la planificación y colocación de los implantes dentales. Esta tecnología contribuye a diseñar tratamientos más personalizados, que se adapten mejor a cada paciente y a sus necesidades particulares.
Las últimas investigaciones también incluyen el uso de materiales bioactivos en la fabricación de los implantes.