Los implantes inmediatos post extracción han revolucionado el campo de la odontología en los últimos años. Los implantes inmediatos, sobre los que puedes encontrar información sobre implantes inmediatos, son dispositivos dentales que se colocan en el mismo momento en que se extrae un diente. La colocación generalizada de implantes postextracción es una metodología relativamente reciente que se ha desarrollado en los últimos años.
La colocación precoz de implantes endo-óseos en sede post-extractiva es una metodología relativamente reciente que se ha desarrollado en los últimos diez años. La exigencia fundamental que ha llevado al nacimiento de este procedimiento se asocia a la voluntad de acortar los tiempos de tratamiento y, sobre todo, a la necesidad de preservar las estructuras alveolares que sin ella estarían destinadas a atrofiarze.
Hoy en día es sabido que tras una extracción dentaria se produce una reabsorción del alveolo residual por lo que habrá que plantearse lo que Anitua (5, 6) denomina “preparación de áreas futuras”. No solamente es importante mantener el sustrato óseo para la colocación de implantes sino para futuras restauraciones protésicas bien fijas o removibles. Cuanto más homogénea sea una cresta ósea menos defectos óseos tenga más sencillo será realizar una cirugía protésicamente guiada.
En el presente artículo se realiza una revisión del protocolo quirúrgico actual. En este protocolo siempre se buscará obtener la estabilidad primaria en implantes post-extracción, para lo cual se realiza una exodoncia atraumática del resto radicular, siempre preservando las paredes alveolares.
La gran ventaja de colocar implantes inmediatos postextracción será la de poder colocar los implantes en la posición ideal, con un menor potencial de reabsorción ósea del alveolo residual.
Implantes dentales: ventajas e inconvenientes
Clasificación de los Implantes Dentarios Postextracción
Clasificación de los implantes dentarios postextracción (5-8) (3, 4, 10):
- Implantes postextracción inmediatos: Hueso remanente suficiente para asegurar la estabilidad primaria (3, 4, 10).
- Implantes postextracción diferida: Necesaria la remodelación de los tejidos blandos para obtener encía queratinizada (3, 4, 10).
- Tardíos.
Cuando los implantes se realizan de modo inmediato, distingue tres situaciones posibles:
- Clase I.
- Clase II.
- Clase III.
Block y Kent (4, 9) han confirmado buenos resultado clínicos de los implantes inmediatos. Grunder y cols. (4, 12) no encontraron diferencias significativas respecto al éxito de la supervivencia a largo plazo entre implantes inmediatos (92, 4 por ciento) e implantes diferidos (94, 7 por ciento). La media de reabsorción ósea en los implantes inmediatos maxilares superiores fue de 0, 8 mm. por año y en los mandibulares de 0, 5 mm.
Cuando la extracción dental se origina debido a:
- Extracción de diente temporal en agenesia del permanente.
En efecto, en la implantología "tradicional" la curación ósea del sitio constituye el requisito básico para colocar implantes en el lugar de los dientes extraídos. Dicha curación se concreta generalmente en un tiempo no inferior a seis meses (10, 11). Pero, como sabemos, es precisamente en ese período de tiempo cuando tienen lugar una gran parte de la reabsorción ósea y de la remodelación gíngíval sucesivos a la extracción (23), lo que acarrea una limitación biológico y estético además de funcional, que se manifiesta tanto en sentido vertical como latero-lateral, condicionando en numerosas ocasiones la posibilidad de recurrir al tratamiento con implantes (Guglielmotti M.B.;Cabrini R.L.1985,(24).
La implantología post-extracción resuelve este inconveniente, permitiendo mantener casi inalterada la estructura alveolar precedente a la extracción. A estas consideraciones de carácter anatómico-funcional se agrega la demanda, cada vez mayor, de realizar prótesis que proporcionen los mejores resultados también desde el punto de vista estético.
Por otra parte, la colocación precoz del implante, tanto si es inmediata como si se demora hasta la curación de los tejidos blandos, permite aprovechar un alvéolo que funcione como guía para la introducción de la fijación y que, por ende, permita mantener la inclinación original del diente extraído.
Además, no cabe duda de que el éxito implantológíco post-extracción está íntimamente relacionado con la utilización de las técnicas de regeneración guiada del hueso y de los tejidos blandos (25): de hecho, el empleo de barreras mecánicas, reabsorbibles o no, capaces de bloquear la migración apical de las células conectivas y epiteliales, permite colmar esas lagunas entre hueso y fijación que muchas veces están presentes en los sitos post-extracción (12-19). Esto no elimina la necesidad de evaluar siempre atentamente la cantidad y la calidad del hueso disponible, buscando por lo menos un milímetro tanto a nivel vestibular como lingual y palatino, obviamente junto a una altura suficiente para obtener la estabilidad primaria de la instalación fija.
El panorama clínico internacional ofrece múltiples posibilidades para combinar el conjunto de implantes, membranas y materiales osteoinductivos. El objetivo del presente trabajo consiste en sugerir, sobre la base de la experiencia personal, protocolos clínicos específicos estándar, aplicables en los casos de características comunes.
La introducción de implantes permite realizar prótesis fijas incluso en aquellos casos en que la escasez de pilares naturales no lo permitiría, o bien realizar prótesis fijas sostenidas sólo por pilares de implantes sin utilizar elementos naturales, que de esta manera se conservan íntegramente, lo que permite considerarla como una metodología conservadora. Además, estos protocolos facilitan la estabilización de prótesis removibles que, de no ser así, difícilmente podrían ser utilizadas por los pacientes, sobre todo cuando las dimensiones de la cresta ósea de apoyo son escasas. Si cuanto se ha expuesto se lleva a cabo en tiempos relativamente precoces, es posible realizar prótesis que se acerquen cada vez más a las condiciones originales, volviendo a dar al paciente aquella naturalidad que requiere en la vida cotidiana.
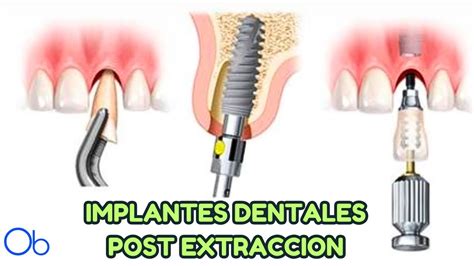
Técnica Quirúrgica y Estabilidad Primaria
La técnica quirúrgica que garantice una estabilidad primaria del implante está estrechamente relacionada con la calidad ósea. En el hueso D1 los mayores problemas pueden venir determinados por necrosis térmica del hueso periimplantario. El hueso cortical disipa peor el calor que el hueso esponjoso y tiene más riesgo de sobrecalentamiento (29, 30). Se necesitan sistemas de corte altamente efectivo y poco traumático. En los huesos D2 y D3 se recogen mejores resultados. En hueso D4 la gran mayoría de fallos están relacionados con la falta de estabilidad primaria.
La exodoncia no debe comprometer el lecho quirúrgico. Actualmente hay distintas técnicas e instrumental. Es importante destacar la utilización de botadores específicos para luxar la raíz.

La estabilización primaria del implante en estos casos, se logra con el anclaje en la pared palatina y 2 a 3 mm más allá del ápice del alveolo de extracción. El hueso autógeno es obtenido mediante un mecanismo colector de hueso. Este hueso permite establecer una tabla ósea más ancha y estable, incrementando la resistencia a la reabsorción ósea.
El implante debe estar contenido dentro del alveolo sin comprometer la integridad de la tabla vestibular, evitando su perforación. A veces es necesario injertar tejido óseo en el espacio existente entre el implante y el alveolo, para lograr una mejor calidad de la oseointegración, evitar la reabsorción ósea y la invaginación de tejido blando. Esto es especialmente crítico cuando el espacio es mayor de 2 mm.
Posición del Implante
- Apico-coronal: La cabeza del implante debe ubicarse de 2 a 3 mm coronal a la cresta ósea. La altura del tejido blando determina el perfil de emergencia.
- Vestíbulo-lingual: El ángulo y la morfología de la raíz dentaria influyen en la reabsorción de la cresta vestibular. Si el hueso es demasiado delgado, existe una tendencia a reabsorberse hasta que su grosor se estabiliza a un nivel más apical. Si el implante es ubicado en la misma posición buco-palatina que el diente natural, muy probablemente la pared bucal tendrá un grosor óseo insuficiente (0,5 a 1 mm) y tras la carga tiene una tendencia a reabsorberse.
- Mesio-distal: El diámetro mesio-distal es el menos comprometido. En este caso nuestra cirugía irá guiada a obtener resultados óptimos, desde el punto de vista estético.
La instalación inmediata de la prótesis provisional, usada durante el período de curación, es importante para una cicatrización óptima. El diseño de la prótesis debe minimizar la irritación postquirúrgica y la presión sobre los tejidos blandos. En el proceso de cicatrización la retracción gingival es de (0,7 a 0,9 mm) y ocurre dentro de los primeros 3 a 6 meses posteriores a la colocación del implante. El 80 por ciento de la reabsorción es por vestibular.
El nivel de la papila, alrededor de implantes dentales individuales, se relaciona con nivel del hueso adyacente al diente y, más específicamente, a la cresta ósea remanente. La regeneración de la papila, posterior al tratamiento de un implante individual, es predecible con una distancia de 5 mm entre el punto de contacto de las coronas y la cresta ósea en sentido ocluso gingival.
Ejemplo Clínico
Varón de 50 años de edad, que presenta resto radicular en la pieza número 13, ausencia de 14, 15 y presencia de 16 con enfermedad periodontal avanzada. Se realiza la exéresis del resto radicular y de la pieza número 16, colocándose implantes inmediatos en 13 y 16, según la técnica descrita. También implante a nivel de 14.
Los requisitos quirúrgicos incluyen una exodoncia con el menor trauma posible, respetar las paredes óseas y un curetaje alveolar minucioso que elimine todo tejido patológico. Para conseguir estabilidad primaria, el implante debe sobrepasar de 3-5 mm el ápice alveolar. La posición del implante, en los tres ejes del espacio, viene determinada por la cantidad y calidad del hueso remanente, en especial la cortical vestibular y lingual.
Consideraciones Adicionales
No todas las personas son candidatas para recibir implantes inmediatos. Es imperativo que un profesional realice una evaluación exhaustiva para determinar la idoneidad del paciente, ya que existen diferentes tipos de implantes dentales.
El procedimiento de colocación de implantes inmediatos post extracción consta de varias etapas. El cuidado postoperatorio es fundamental para garantizar la salud del implante y un proceso de cicatrización adecuado. La elección entre implantes tradicionales y los implantes post extracción depende de varios factores.
Los implantes post-extracción o implantes inmediatos son aquellos que se colocan en la misma intervención en el lugar de un diente recién extraído. Con este método se aprovecha la cavidad creada por la extracción dentaria, colocando de forma inmediata en muchas ocasiones la prótesis dental provisional.
Preguntas frecuentes sobre los implantes dentales post-extracción
- El implante dental inmediato se coloca en el mismo momento de la extracción dental.
- La cicatrización de la encía después de la colocación de un implante dental varia en cada individuo por varias razones: su salud general, la calidad del hueso, el tipo de procedimiento realizado, la ubicación del implante y el cuidado postoperatorio adecuado.
- En la mayoría de los casos la colocación de un implante después de la extracción es segura y efectiva.
Estudio Clínico Pre-Operatorio
No es posible realizar tratamientos con implantes para todos los pacientes, independientemente de las situaciones clínicas. El paciente que se ha de someter a tratamientos de prótesis sobre implantes debe saber lo que le espera, y debe estar dispuesto a afrontarlo con la tranquilidad y la paciencia que requiere todo tratamiento a largo plazo, adoptando al mismo tiempo todas las normas higiénicosanitarias que le indicará el operador.
Frecuentemente sucede que los pacientes piden tratamientos rápidos, eficaces e indoloros. Los tratamientos de prótesis sobre implantes no pueden ser extremadamente rápidos porque, siendo un tratamiento complejo, requieren tiempos establecidos en protocolos consolidados científicamente para permitir que los tejidos dispongan del tiempo biológico necesario para su curación.
Puede suceder que durante el período postoperatorio el paciente advierta sensaciones locales de molestia derivadas de la presencia de edema o de hematomas. También hay que tomar en consideración los eventuales problemas psíquicos o simplemente de carácter que pueden desaconsejar este método terapéutico. De hecho, hay pacientes que viven las prácticas quirúrgicas con terror o que soportan malla idea de tener un cuerpo extraño dentro del propio hueso.
Naturalmente, es el clínico quien tendrá que comprender, según cada paciente concreto que se encuentre delante, si éste tiene la personalidad y el organismo adecuados para afrontar un tratamiento de prótesis sobre implantes.
Aunque no constituye el objetivo de este trabajo, la evaluación de los aspectos histológicos entre hueso, tejidos blandos e implante, por lo demás ampliamente discutida a nivel internacional, nos interesa subrayar, la importancia de los aspectos físicos y químicos del material de los implantes porque éstos junto con la función biomecánica del conjunto prótesis-implante- hueso, determinarán el resultado clínico final.
En nuestra opinión, algunos parámetros son esenciales para lograr la integración ósea y el éxito a largo plazo de una rehabilitación sobre implantes. Una condición es que se les mantenga bajo control durante el proceso (descontaminación, esterilización) y que presenten macro y micro-estructuras adecuadas en su superficie.
Así, los implantes tendrán éxito no sólo porque se les inserte en el hueso de manera atraumática y porque tengan encima una prótesis estética, sino también porque sigan un plan de tratamiento preciso que se proyecte teniendo en consideración la globalidad clínica del paciente.
Esta es una fase sumamente importante, que merece otras consideraciones: no hay seguridad de éxito terapéutico sin un plan adecuado de tratamiento. Por lo tanto, se puede afirmar que la exigencia de instaurar un proceso rehabilitador estudiado específicamente para cada paciente, es una necesidad absoluta (diagrama 1). Este proceso deberá prever la combinación del material implantológico biocompatible con la adecuada técnica quirúrgica, la carga protésica gradual y funcional y finalmente, una correcta higiene oral.
Condiciones Clínicas Generales
Para poder realizar una intervención quirúrgica de colocación de implantes es necesario conocer cuál es el verdadero estado de salud general del paciente. Consiguientemente, se pedirán los exámenes de laboratorio y parámetros de cuagulación del paciente, de su trofismo óseo, que excluyan la presencia de eventuales patologías que impliquen una contraindicación para la intervención, como una osteoporosis de grado elevado que involucre las bases maxilares con evidente hipomineralización ósea; nefropatías que por su gravedad tengan reflejos negativos en la hemocoagulación y en el trofismo óseo, diabetes no controlada por los posibles problemas derivados para la curación de los tejidos y de sobreinfección de los sitios quirúrgicos, resultados de tratamientos con radiaciones que impongan un período de espera de por lo menos tres años a partir de la interrupción del tratamiento, presencia de infecciones virales graves en curso (controles importantes también para la tutela del personal operatorio), y psicosis que pongan en discusión la relación médico-paciente o que excluyan la aceptación de metodologías implantarías por parte del paciente.
Examen Objetivo de la Cavidad Oral
Es el primer paso hacia el conocimiento práctico del territorio en el que es necesario intervenir. Debe ser gradual y completo, no se deben descuidar elementos de ningún tipo para no incurrir sucesivamente en sorpresas desagradables o en cambios de programa, que serán siempre mal tolerados por los pacientes.
Habrá que controlar las condiciones de todos los dientes, su disposición, la presencia de operaciones restauradoras precedentes y su estado de mantenimiento. En esta fase será útil que el operador ponga en evidencia la eventual imprecisión de dichas restauraciones o la patología latente en otros dientes presentes, no conocida todavía por el paciente, con el fin de evitar, en el futuro, que recaigan sobre el operador la responsabilidad por no haber informado y colocado al paciente en condiciones adecuadas para resolver la totalidad de sus problemas, además de poner en riesgo su intervención por la presencia de áreas limítrofes patológicas.
Luego se evaluarán los tejidos blandos, poniendo especial atención en la cantidad y calidad de la encía presente, considerando además el nivel de higiene oral que el paciente mantiene. Seguramente, el nivel de encía adherida constituye un parámetro muy importante en el caso de los implantes post-extracción en una zona traumatizada, en la que laceraciones o lesiones de los tejidos blandos y/o duros puedan alterar su arquitectura normal. También son importantes los procesos degenerativos crónicos del periodonto provocados por la presencia de dientes que sea necesario extraer.
Por consiguiente, si evaluado el espesor de la encía, se verifica un exceso, será útil prever su modificación mediante una gingivectomía adherida que podrá realizarse en el mismo momento en que se introduzcan los implantes endoóseos. Si, por el contrario, se comprueba un déficit, después de la curación de la mucosa del sitio post-extracción (sobre todo si estaba infectado), mientras se espera la remodelación ósea que tiene lugar debajo, se podrá recurrir a la aplicación de injertos gingivales, para colocar sucesivamente el implante o los implantes en un ámbito periodontal osteo-mucoso correcto.
En todo caso y como ya se ha dicho, para evaluar las posibilidades terapéuticas y de pronóstico de los dientes presentes, es indispensable un cuidadoso sondaje periodontal. Si de dicho examen se deriva que la higiene oral del paciente no responde a las exigencias dictadas por las operaciones de prótesis sobre implantes, previamente se realizarán algunas sesiones de higiene oral y se instruirá al paciente, a fin de obtener su necesaria motivación y colaboración. Después de algunas semanas se controlará si las indicaciones han sido acogidas suficientemente. En caso contrario será oportuno reforzarlas hasta lograr un nivel de higiene oral aceptable.
Evaluación Radiográfica
Ortopantomografía
Esta radiografía proporciona una imagen de conjunto de los arcos dentales y de las estructuras óseas de sostén. Aunque esté bien realizada, no permite ofrecer los detalles más finos, pero, de todas maneras, es indispensable para un estudio preliminar de los maxilares, de los dientes presentes y de sus aparatos radiculares, de las estructuras huecas y de sus dimensiones y disposición, de las restauraciones conservadoras y protésicas ya realizadas, de las condiciones generales del periodonto profundo y de las eventuales anomalías óseas o patología no sospechada antes de dicho estudio. Por último, para evaluar esta imagen radiográfica es importante tener presente el índice de distorsión.
Radiografías Intraorales
Se realizan para explorar con detalle un área limitada de la arcada y de los huesos maxilares. Constituye normalmente el primer tipo de estudio radiológico, efectuado cuando el paciente llega para ser examinado, y que sirve para poner en evidencia lo que, para el paciente mismo, representa en ese momento el problema principal, que afecta a uno o más elementos de una zona determinada.
Por consiguiente, la decisión de indagar con mayor detenimiento en algunas áreas mediante radiografías intraorales, nace de la identificación primaria proporcionada por la radiografía panorámica y de las líneas de acción terapéutica elegidas. A continuación se realizan radiografías locales en las zonas en las que se piensa insertar algún implante, para evaluar con mayor precisión tanto las estructuras radiculares, como las estructuras vecinas y zonas de densidad ósea alterada.
Tomografía Axial Computarizada
Es el último examen que ha entrado a formar parte del patrimonio diagnóstico de la cirugía oral de implantes. Este tipo de estudio proporciona imágenes seccionales, estratificadas y calibradas de las áreas de interés. La TAC se ha mostrado de gran utilidad para tomar decisiones pre-operatorias sobre el tipo de implante que se ha de insertar en el hueso.
De hecho, mediante las imágenes producidas por la TAC,se pueden tomar medidas sumamente precisa de los diámetros de las zonas a operar. También permite evaluar la densidad del hueso en la que se va a intervenir. El laboratorio deberá realizar unas guías especiales de material plástico transparente que se adapten a las arcadas, que se colocarán durante el examen radiográfico.
Para concluir cuanto se ha dicho sobre el proceso radiológico, nos parece evidente que el conjunto de exámenes propuestos sirve para disponer de una visión tridimensional del área anatómica en la que se desea intervenir. Esta visión permitirá tomar en consideración los volúmenes en los cuales será posible operar, respetando la integridad de las estructuras vasculares, nerviosas y cavidades que constituyen los límites anatómicos para nuestra intervención.
Selección de la Prótesis Provisional
Siguiendo en el ámbito del estudio clínico inicial, es importante el diseño y preparación de una prótesis provisional. Esta sirve para permitir que, durante el tiempo necesario para la curación de los tejidos blandos y de la osteointegración del o de los implantes, el paciente pueda desarrollar de la mejor forma posible la función masticatoria y, no menos importante, para que pueda llevar adelante su vida social de manera normal. Frecuentemente, tanto si se trata de rehabilitar a una persona joven con un solo implante postextracción que presenta dientes contiguos n...