La elevación de colgajos es parte fundamental de la cirugía periodontal, que tiene como objetivo adquirir una mejor visibilidad y acceso de la zona a tratar, ya que el tratamiento periodontal básico, basado principalmente en el raspado y alisado radicular no permite una total eliminación del cálculo subgingival. Estos colgajos también son empleados en el caso de la cirugía mucogingival para el recubrimiento de raíces, aumento en grosor o altura de tejido gingival y cirugías de regeneración entre otros. Por ello resulta de suma importancia el conocimiento de las estructuras existentes en la cavidad oral, sus límites y relación con estructuras vecinas así como vasos y nervios que no deben de ser traumatizados durante el acto quirúrgico.
Principales Estructuras Presentes en la Cavidad Oral
La cavidad oral se divide fundamentalmente en dos partes: vestíbulo y la cavidad oral verdadera. La parte exterior del vestíbulo la conforman: los labios y mejillas y en su parte interior se encuentran las encías y dientes. La cavidad oral verdadera está delimitada en su parte anterior por ambas arcadas maxilar y mandibular, dientes y encías y en su parte posterior la delimitan: la faringe, amígdalas e istmo de las fauces. Además, también la forman la parte anterior de la lengua y el paladar duro y blando. Esta cavidad está tapizada por una mucosa oral, a su vez se distinguen 3 tipos: mucosa masticatoria, que recubre la encía y el paladar; mucosa de revestimiento que tapiza el vestíbulo y una mucosa especializada que cubre la lengua.
En cuanto a los tejidos duros, lo componen fundamentalmente el maxilar y mandíbula donde están presentes una serie de estructuras óseas. En el maxilar superior, en una visión lateral se aprecian: la apófisis frontal, agujero infraorbitario, espina nasal anterior, fosa canina, apófisis cigomática y tuberosidad maxilar, pasando a una visión medial se encuentran: la cresta nasal, el surco palatino mayor y el canal incisivo. En la visión de la región palatina, en su parte más anterior tiene especial importancia conocer la ubicación del agujero incisivo por el que discurre el nervio nasopalatino y los agujeros: palatino mayor y palatinos menores en su parte más posterior.
Este agujero palatino mayor es recorrido por la arteria palatina posterior con la que hay que tener un especial cuidado cuando estemos trabajando en una zona próxima a ella.
La vascularización del maxilar superior viene dada en su mayor parte por la arteria maxilar, ésta se ramifica en: arteria esfenopalatina, arteria infraorbitaria y arteria alveolar superior posterior, de la cual parten: las ramas dentarias, la arteria palatina descendente y la Arteria bucal entre otras. Dentro del maxilar superior es de gran interés la región del paladar, destacando la presencia de la arteria esfenopalatina y arteria palatina descendente que a su vez se ramifica en: arterias palatina mayor, la cual recorre el paladar en dirección anterior con ramificaciones y arteria palatina menor. Esta región también presenta un paquete vasculonervioso nasopalatino.
Inervación del Maxilar Superior
En la inervación del maxilar superior hay que destacar el nervio palatino mayor y menor con gran cantidad de ramificaciones que discurren por todo el paladar. Los nervios palatinos mayores y menores junto con sus capilares entran en el paladar a través de los forámenes palatinos mayor y menor.
En la localización de los forámenes podemos encontrar variaciones pero generalmente suelen ser identificados apicales al tercer molar, donde tiene lugar la unión de la parte vertical y horizontal del hueso palatino. El trayecto que recorren los vasos y nervios se describe en sentido anterior, este paquete vasculonervioso se encuentra localizado desde 7 a 17 mm de la línea amelocementaria (LAC) de los premolares y molares maxilares (Bowers GM, 1995).
Las piezas dentales y la apófisis alveolar del maxilar superior reciben su inervación e irrigación a través de estructuras neurovasculares que discurren por el interior del seno maxilar. Unas veces se disponen en el interior de la pared posterior y anterior del seno, y otras veces más superficiales, por debajo de la mucosa sinusal, dejando a su paso canales o surcos en el hueso. Los nervios alveolares superiores, habitualmente se dividen en tres diferentes ramas; anteriores, medios y posteriores, y pueden además, ser acompañados de vasos sanguíneos y nervios del sistema nervioso autónomo.
El interés en el conocimiento detallado de la topografía nerviosa de los nervios alveolares radica en la importancia de su repercusión clínica en el diagnóstico, prevención y tratamiento de diversas patologías. Por esta razón nos marcamos los siguientes objetivos: Conocer la distribución y topografía de los surcos de los nervios alveolares superiores identificando anteriores, medios y posteriores. Determinar la simetría en la distribución de los surcos neurovaculares de ambos lados del mismo individuo.
Para alcanzar estos objetivos se obtuvieron 46 cráneos adultos y 11 piezas maxilares de cadáveres, las cuales se prepararon con la eliminación de la pared nasal del seno para permitir la observación directa de la cavidad sinusal. El resultado de este trabajo permitió conocer la distribución de surcos neurovasculares en 29 cráneos femeninos, de los cuales 27 eran derechos y 28 izquierdos, y en 17 cráneos masculinos, de los cuales 16 fueron derechos y 17 izquierdos. En la observación de cadáveres, de las5 piezas maxilares femeninas, 3 fueron derechas y 2 izquierdas, y las 6 piezas masculinas 3 fueron derechas y 3 izquierdas.
El factor mas destacable fue la coincidencia en la notable variabilidad de estas estructuras y su disposición topográfica. Sin embargo, nuestro porcentaje de hallazgo del surco neurovascular para el nervio alveolar posterior, fue superior, al comunicado en previas publicaciones de diversos autores. En cambio, la frecuencia para el nervio alveolar anterior y medio se mantuvo próximo a lo referenciado en otros trabajos.
Estos resultados nos permitieron llegar a las siguientes conclusiones: La distribución de los surcos neurovasculares ha sido de absoluta variabilidad en cuanto a su recorrido. Se mantuvo el recorrido anterior para incisivos y caninos en el 90% de los casos. Los surcos alveolares medios los hemos encontrado en el 60% de los casos. Los surcos alveorales posteriores se presentaron en el 100% de los casos, tanto en cráneo seco como en disección de cadaver. No hemos encontrado simetría en la distribución de los surcos neurovasculares de ambos lados del mismo individuo.
Los nervios alveolares superiores, habitualmente se dividen en tres diferentes ramas; anteriores, medios y posteriores, y pueden además, ser acompañados de vasos sanguíneos y nervios del sistema nervioso autónomo.
El seno maxilar es el mayor de los senos paranasales y es el primero que se desarrolla en la especie humana. Se origina en el tercer mes del desarrollo embrionario a partir de una evaginación lateral del epitelio del meato medio nasal. Antes del nacimiento, se produce un segundo proceso de neumatización. El sistema de drenaje se localiza en la cara antero-superior de la pared medial y está constituido por un ostium y un infundíbulo de 7-10 mm de longitud y de varios milímetros de diámetro. El drenaje linfático se realiza, a través de la cara, hacia los colectores ganglionares submandibulares.
Consideraciones Anatómicas para la Elevación de un Colgajo
Es necesario tener en cuenta algunas consideraciones en función de la región anatómica sobre la que se trabaja.
Región posterior de maxilar superior
La elevación de un colgajo en esta zona es relativamente segura, en la que nos pueden surgir algunas complicaciones. La arteria alveolar superior posterior se encuentra rodeada por una gran cantidad de tejido. En una posición más superior y posterior comienza la arterial facial transversa con un recorrido en una dirección anterior, situándose entre el conducto de la glándula parótida y el borde inferior del hueso cigomático y descansando sobre el músculo masetero(5), siendo difícil traumatizarlas al realizar un correcta elevación de un colgajo. En general las ramas de los nervios facial y trigémino se encuentran en planos profundos de los tejidos y es frecuente dañarlos durante la manipulación de los colgajos.
No obstante, siempre es conveniente que antes de la elevación de un colgajo en la región de los premolares superiores, palpar la parte más inferior del reborde infraorbitario y localizar la muesca infraorbitaria, que se encuentra 5 mm por debajo del canal infraorbitario para alejarnos de esta estructura y no lesionar el nervio y sus ramas terminales (4). En aquellas situaciones donde el procedimiento quirúrgico esta cerca del foramen, se aconseja primero aparatar el nervio antes de crear incisiones liberadoras en la submucosa. Se han descrito un 11,5% de casos donde los pacientes mostraron forámenes infraorbitales accesorios, por lo que no es aconsejable realizar incisiones muy profundas en estos tejidos (6).
Paladar Duro
En cuanto al paladar duro, ésta compuesto por el proceso palatino del maxilar y el proceso horizontal del hueso palatino recubriéndose de mucosa masticatoria. El tejido blando que se extiende coronalmente desde el LAC de los dientes posteriores maxilares es de 2 a 4 mm aproximadamente estando compuesto de densa lámina propia, el tejido conectivo que contiene tejido glandular y adiposo organizados (7). Entre las estructuras anatómica que deben ser respetadas se encuentra el Foramen palatino mayor, por donde emerge la Arteria palatina mayor cruzando el paladar en un sentido anterior. El foramen se encuentra a medio camino entre la cresta ósea y el Rafe palatino medio a la altura de los segundos y terceros molares. Por ello cuando se realicen colgajos a espesor parcial en el paladar es aconsejable realizar las secciones mesiales al segundo molar superior.
Autores como Reiser G (7). describen con gran detalle en su publicación la localización de esta arteria en relación al LAC y la altura de la bóveda palatina que presenta el paciente, que deben evaluarse para determinar hasta que altura se puede elevar el colgajo sin traumatizar la arteria palatina, siendo prudente dejar 2 mm entre la arteria y la profundidad de la incisión. El objetivo del artículo es describir la anatomía de la zona receptora del paladar e identificar estructuras que pudiesen crear complicaciones quirúrgicas.
La altura, longitud y grosor del tejido donante que podemos obtener varía según las dimensiones anatómicas de la bóveda palatina. La mayor altura se puede encontrar en bóvedas palatinas altas u ojivales en forma de "U". En aquellos casos en los que nuestra zona receptora requiera una cantidad de tejido considerable, debemos recurrir al área comprendida entre mesial de la línea ángulo de la raíz palatina del primer molar hasta la línea ángulo distal del canino (región premolar), siendo la zona que tiene un mayor grosor de tejido (7). A veces quedando limitado las dimensiones del injerto por la presencia de un proceso alveolar grueso o exostosis, encontrados frecuentemente en la región molar (8).
Previa a la realización de las incisiones para la toma de injertos del paladar se recomienda la palpación del Surco óseo palatino que contiene el paquete neurovascular, permitiendo al especialista determinar la extensión más apical de la incisión asegurándose de no dañar dicha estructura. Tras la ubicación, se traza una línea con un rotulador indeleble en la superficie del tejido blando del paladar duro, tomada como referencia para la toma del injerto.
Reiser (7), en su artículo describe unas medidas de la localización de la arteria en relación al LAC: en paladares con una bóveda baja o planos la arteria se encuentra en una posición más cercana al LAC, siendo de 7 mm; 12 mm en el caso de paladares medios y 17 mm en el caso de paladares muy ojivales o con forma de "U". Es decir, a medida que aumenta la altura del paladar aumenta la distancia de la arteria al LAC que hemos tomado como referencia, teniendo un margen de seguridad mayor para no seccionar el paquete vasculonervioso en los paladares altos y medios. Es importante tener en consideración estas referencias a la hora de tomar un injerto de la zona donante, y especialmente en paladares estrechos.
Otra de las recomendaciones que ofrece el autor es limitar la extensión del injerto en su región anterior hasta la línea ángulo distal del canino sin extendernos hasta el incisivo lateral, ya que la rama terminal de la arteria palatina mayor se extiende hasta el foramen incisal de la región palatina anterior, y la distancia de la arteria al LAC disminuye en los dientes anteriores. De esta forma podemos evitar el posible trauma de la arteria y el nervio palatino mayor (7). En la figura 1 podemos ver la proximidad de la arteria palatina al elevar un colgajo a espesor total.
El traumatismo del nervio palatino y su arteria conllevan la aparición de parestesia o anestesia de la zona además de un gran sangrado durante y después de la cirugía. Para aquellas situaciones se ha descrito un protocolo de actuación (9):
- Ejercer presión directa inmediata sobre la zona e inyectar un anestésico local con vasoconstrictor (la presión debe permanecer al menos 5 minutos).
- Suturar la región próxima al sangrado y al foramen con un par de puntos.
- Elevación de un colgajo a espesor total, y con él los vasos. Visualizar la arteria y pinzarla.
Región anterior del maxilar
Aquí debemos destacar la aparición de la arteria labial superior, situada entre la membrana mucosa y el músculo orbicular de los labios, aunque es difícil ocasionar daño a esta arteria durante la elevación de un colgajo (5).
Región posterior de la mandíbula
En la pared exterior del músculo buccinador se encuentra la arteria bucal, que no suele ser dañada normalmente durante la elevación de un colgajo. Lo mismo ocurre con otros nervios que se encuentran en capas profundas de los tejidos. Por el contrario, a la altura de los premolares donde se encuentra el foramen mentoniano, debemos tener especial cuidado en el momento de la elevación de un colgajo con las tres ramas del nervio mentoniano que emergen de este foramen, es de gran utilidad el empleo de radiografías para su identificación (10).
El manejo de esta región es frecuente durante la colocación de implantes, por lo que se debe tener en consideración el posible riesgo de traumatizar el nervio durante el acto quirúrgico.
| Nervio | Origen | Área de Inervación | Consideraciones Clínicas |
|---|---|---|---|
| Nervio Palatino Mayor | Nervio Maxilar (V2) | Paladar duro, mucosa palatina | Riesgo de lesión durante cirugía palatina, parestesia |
| Nervio Nasopalatino | Nervio Maxilar (V2) | Región anterior del paladar, mucosa incisiva | Posible daño en injertos palatinos, sangrado |
| Nervios Alveolares Superiores (Anterior, Medio, Posterior) | Nervio Maxilar (V2) | Dientes superiores, seno maxilar | Variabilidad en la distribución, riesgo en elevación de seno |
Nervio Trigémino | mini clase express
Los nervios mandibulares son una parte fascinante y esencial de nuestra anatomía. Pero, ¿qué sucede cuando algo no va bien con ellos? ¿Qué son los nervios de la mandíbula?Anatomía de los nervios mandibulares: ¿Cómo están organizados?1. Ramas motoras2. Ramas sensoriales3. Ramas adicionalesDolor de nervios mandibulares y problemas asociados1. Neuralgia del trigémino2. Dolor neuropático3. Trastornos de la articulación temporomandibular (ATM)4. Lesiones nerviosas tras procedimientos dentales5. Cuando hablamos de los nervios mandibulares, nos referimos principalmente al nervio mandibular, que es una de las tres ramas principales del nervio trigémino o par craneal V. El nervio mandibular es, básicamente, una especie de «red de comunicación» que conecta la mandíbula con el cerebro. El nervio mandibular es una rama mixta, lo que significa que tiene tanto fibras sensoriales como motoras. 1. Estas fibras son las que permiten el movimiento de los músculos relacionados con la masticación. 2. Estas son responsables de transmitir la sensibilidad desde la mandíbula hacia el cerebro. 3. El nervio mandibular también tiene conexiones con otras estructuras importantes, como las glándulas salivales. Aunque su anatomía y funciones son impresionantes, los nervios mandibulares no están exentos de problemas. 1. Esta es una de las afecciones más dolorosas relacionadas con los nervios de la mandíbula. Ocurre cuando el nervio trigémino, incluida su rama mandibular, se ve afectado por una compresión o irritación. 2. Cuando hay daño o irritación directa en las fibras nerviosas, puede surgir un dolor persistente y difícil de tratar. 3. Aunque el dolor en la ATM no siempre está relacionado directamente con los nervios, puede influir en su funcionamiento. 4. 5. Detectar la causa exacta de los problemas relacionados con los nervios de la mandíbula requiere una evaluación exhaustiva. El tratamiento dependerá de la causa específica. Evita el estrés mandibular: No aprietes los dientes ni mastiques objetos duros. Los nervios mandibulares son una pieza clave en la compleja maquinaria de nuestra boca. Nos permiten masticar, hablar, sentir e interactuar con el mundo. Sin embargo, como hemos visto, pueden ser susceptibles a diversas afecciones que afectan nuestra calidad de vida.
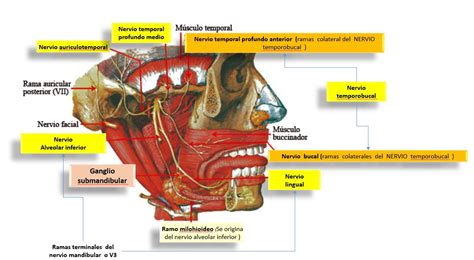
Representación esquemática del nervio mandibular y sus ramas.
tags: #inervacion #maxilar #superior