El dolor de muelas es un problema común que puede afectar no solo a los dientes, sino también a los tejidos que los rodean. Aunque no se considera una enfermedad por sí misma, es un síntoma que puede señalar problemas subyacentes. Dado que el dolor puede variar en intensidad y duración, es esencial no ignorarlo.
Con frecuencia, el dolor de muelas comienza de manera inesperada y puede ir desde un malestar leve hasta ser muy agudo. Normalmente, la molestia se intensifica al comer o beber, especialmente si los alimentos o bebidas están muy fríos o calientes. Además, la mandíbula puede doler al tocarla. Si el malestar se vuelve persistente, se aconseja visitar al dentista para obtener un diagnóstico adecuado y el tratamiento necesario.
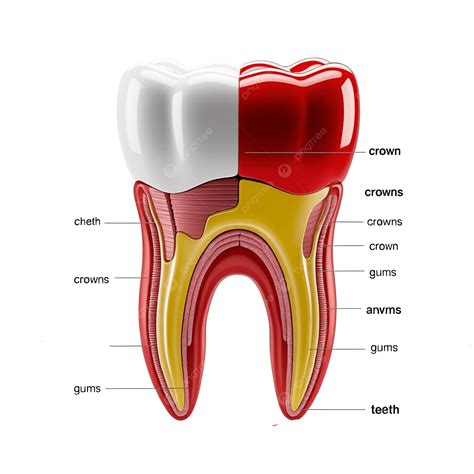
Anatomía de un diente
Causas Comunes del Dolor de Muelas
- Caries Dentales: La acumulación de placa bacteriana debido a una higiene bucal deficiente puede llevar a la aparición de caries. La caries profunda es como una excavación lenta pero implacable que las bacterias realizan en tu diente. Cuando las bacterias llegan a este espacio, provocan una inflamación intensa llamada pulpitis.
- Pulpitis: Se trata de la inflamación de la pulpa dental, a menudo causada por caries profundas o traumatismos. La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente.
- Infecciones: Las infecciones bacterianas en la raíz del diente o en las encías pueden causar un dolor intenso. Un flemón dental representa el siguiente nivel de gravedad. Los síntomas del absceso dental son inconfundibles: dolor intenso al tocar el diente, sensación de que la muela está “crecida” o más alta que las demás, hinchazón de la encía que puede extenderse a la mejilla, y en casos severos, fiebre y malestar general. El flemón es una urgencia dental que no puede esperar. Sin tratamiento, la infección puede extenderse a espacios más profundos del cuello e incluso comprometer tu salud general.
- Muelas del juicio: Las muelas del juicio pueden ser una fuente significativa de dolor de muela punzante, especialmente cuando intentan erupcionar sin tener espacio suficiente. Cuando una muela del juicio está parcialmente erupcionada, se crea un bolsillo entre la encía y el diente donde se acumulan bacteria y restos de comida. Además, las muelas del juicio que empujan contra los dientes vecinos pueden crear una presión constante que se manifiesta como un dolor sordo en toda esa zona de la mandíbula.
- Fisura dental: Una fisura dental puede ser prácticamente invisible a simple vista, pero crear un dolor de muela intenso muy característico. El dolor por fisura tiene un patrón muy específico: aparece al morder algo duro y se intensifica al soltar la mordida. Las fisuras pueden ser resultado de masticar hielo, frutos secos muy duros, rechinar los dientes por la noche (bruxismo) o simplemente el desgaste natural con la edad.
- Enfermedad de las encías: La enfermedad de las encías en sus etapas más severas puede provocar dolor significativo. Cuando la infección afecta profundamente los tejidos que sostienen el diente, puede generar molestias que se confunden con dolor de origen dental.
- Sinusitis: Los senos paranasales están ubicados muy cerca de las raíces de los molares superiores. Cuando se inflaman por una sinusitis, pueden crear una presión que se percibe como dolor de muela.
- Bruxismo: El bruxismo o rechinar de dientes puede evolucionar de una molestia menor a un verdadero problema de dolor intenso.
Diagnóstico del Dolor de Muelas
Si experimenta dolor en una muela, es crucial que visite al dentista lo más pronto posible. El paciente podría pensar que sabe cuál es el diente afectado. No obstante, en ocasiones los nervios dentales envían señales incorrectas al cerebro. El dentista examinará los dientes y las encías en busca de signos de inflamación, enrojecimiento o dientes dañados. Podrá enjuagar la zona afectada con agua caliente para eliminar restos de comida y realizar una prueba para verificar la sensibilidad al calor y al frío.
Tratamientos Dentales Profesionales
El dolor de muelas debe ser tratado de inmediato para evitar complicaciones, como la diseminación de infecciones.
- Tratamiento de Caries: Si el dolor es causado por una caries, el odontólogo removerá la parte afectada y limpiará el diente.
- Empastes Dañados: En caso de que un empaste esté flojo o roto, el dentista retirará el material antiguo y colocará un nuevo empaste.
- Pulpitis: Cuando la pulpa dental está infectada (pulpitis), puede ser necesario realizar un tratamiento de conducto. Este procedimiento consiste en eliminar el tejido infectado y rellenar el espacio con un material biocompatible.
- Extracción del Diente: En situaciones donde el diente está tan dañado que no puede ser restaurado, la extracción puede ser la única opción viable.
¿Por Qué Aumenta el Dolor de Muelas por la Noche?
Es frecuente que los pacientes informen un aumento del dolor de muelas durante la noche. ¿Por qué ocurre esto?
- Posición del Cuerpo: Al recostarte, la postura horizontal de tu cuerpo influye en el flujo sanguíneo. Cuando te encuentras en posición vertical, la sangre circula con menos presión hacia la cabeza y la mandíbula.
- El calor: La temperatura puede intensificar el malestar al provocar la dilatación de los vasos sanguíneos. Esta dilatación aumenta el tamaño de los vasos que transportan sangre a la pulpa dental (el nervio).
💥 7 REMEDIOS CASEROS para el DOLOR de MUELAS 🦷
Remedios Caseros y Alivio Temporal
Aunque los remedios caseros pueden proporcionar un alivio temporal del dolor de muelas, no resuelven la causa subyacente del problema. Es fundamental que tu dentista realice un diagnóstico adecuado del dolor dental.
- Uso de medicamentos para el dolor: Para aliviar el malestar, puedes considerar el uso de medicamentos como el paracetamol o el ibuprofeno. Sin embargo, es crucial evitar la aspirina si hay presencia de sangrado y no superar la dosis recomendada por tu dentista.
- Aplicación de frío: Colocar frío en el exterior de la mejilla puede ayudar a disminuir la inflamación y aliviar el dolor.
- Posición al dormir: Intenta no dormir sobre el lado afectado. Esto evitará ejercer presión sobre la zona inflamada.
- Evitar remedios caseros peligrosos: Ten precaución con ciertos remedios caseros que pueden ser dañinos.
¿Cómo Saber Si Mis Encías Están Inflamadas?
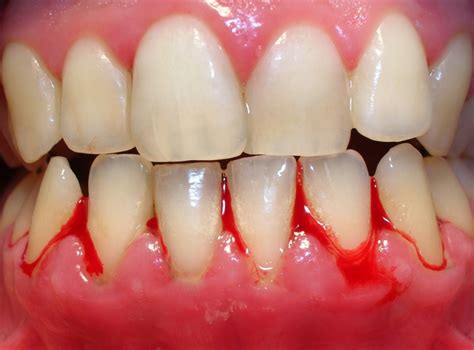
Síntomas de la gingivitis
- Encías rojas: Uno de los síntomas más notorios cuando tus encías están inflamadas es su color rojo brillante o morado, cuando lo saludable es que sea de un tono rosa pálido, es de un tono rojizo parecido a un frambuesa madura.
- Sangrado de las encías: El síntoma más notorio es el sangrado, ya sea al morder alimentos duros que pasen rozando las encías, como puede ser darle un mordisco a una manzana o el más común al usar el hilo dental o cepillar los dientes.
- Encías sensibles y dolorosas al tacto: Las encías deben de ser firmes.
- Mal aliento o halitosis: Este es otro de los síntomas más habituales que van de la mano con las encías inflamadas.
- Recesión de las encías: Cuando las encías han estado inflamadas durante mucho tiempo sin ser tratadas es probable que poco a poco vayan retrocediendo dejando ver la raíz del diente, esto entre otras molestias, puede provocar sensibilidad dental.
Inflamación de la Raíz del Diente (Pulpitis)
La inflamación de la raíz del diente es ante todo una cosa: extremadamente dolorosa. Esto se debe a que el interior del diente, sensible al dolor, se inflama. Para entender qué es exactamente la inflamación del conducto radicular, primero tenemos que fijarnos en la estructura del diente:
La parte visible del diente es la corona, debajo de la cual se encuentra el cuello del diente en la transición a las encías. El diente está firmemente anclado en el hueso maxilar por las raíces dentales. El diente también consta de diferentes capas: La capa más externa es el esmalte, la sustancia más dura del cuerpo humano que protege el interior del diente. Debajo se encuentra la dentina, también conocida como dentina.
En sentido estricto, el término "inflamación de la raíz del diente" es engañoso porque podría suponerse que se trata exclusivamente de una inflamación de la parte no visible del diente, es decir, de la raíz del diente. De hecho, los expertos médicos se refieren a la "inflamación de la pulpa" (término técnico pulpitis) y no a la inflamación de la raíz del diente.
La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente. El motivo del intenso dolor causado por la inflamación en el interior del diente es que los nervios se ven directamente afectados.
La causa más común de inflamación dental es la caries: si la caries no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta el interior del diente, donde atacan la pulpa. Sin embargo, la inflamación de la raíz del diente también puede producirse sin caries.
La periodontitis también puede ser el desencadenante de la inflamación radicular: Lo que empieza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto. Se forman bolsas en las encías en las que pueden acumularse bacterias en la unión entre la encía y el diente. Al mismo tiempo, las encías se retraen, dejando expuestos los cuellos dentales.
Otras razones son menos frecuentemente responsables de la inflamación de la raíz del diente. ¿Cómo se desarrolla realmente la caries y qué hay que hacer si un diente está afectado?
La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes. En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante. En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor.
Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso. La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio. Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro. En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones.
Por desgracia, la inflamación de la mandíbula no se limita a ella. Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves. Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
Tratamiento de la Inflamación de la Raíz del Diente
En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental. Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular. El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación. Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto. Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba.
El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible.
- Pulpitis Reversible: Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
- Pulpitis Irreversible: El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas. Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
Prevención de la Inflamación de la Raíz del Diente
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
- Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas.
- A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia.
Consejo de experto: En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar. Dieta baja en carbohidratos, dieta limpia, dieta ceto, dieta vegana: actualmente circulan muchas tendencias dietéticas. - Por último, pero no por ello menos importante: El factor más importante para evitar problemas dentales como la inflamación de la raíz del diente es un cepillado regular y minucioso dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave (por ejemplo, el CS 5460 de Curaprox). Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.
Cuándo Buscar Atención Dental Urgente
Esta es la sección más importante de toda la guía. Acude inmediatamente si:
- El dolor es tan intenso que no te permite dormir o realizar tus actividades normales. Un dolor de muela insoportable que interfiere con tu vida diaria no es algo que deba esperar hasta el lunes siguiente o hasta que “se pase solo”.
- La hinchazón en la cara o en la encía es siempre una señal de alarma. Si notas que tu mejilla, mandíbula o encía están inflamadas, especialmente si la hinchazón está aumentando, necesitas atención inmediata.
- Si tienes fiebre o malestar general junto con el dolor dental, es una urgencia médica. Esto indica que tu sistema inmunitario está luchando contra una infección significativa.
- Si sientes que el diente está “suelto” o se mueve más de lo normal, puede indicar que la infección ha dañado los tejidos que sostienen el diente.
El mensaje clave que queremos transmitir es simple pero vital: “Un dolor de muelas intenso es la forma que tiene tu cuerpo de decirte que necesita ayuda profesional inmediata”.
Recuerda, mantener una buena higiene bucal y visitar regularmente a tu dentista son las mejores formas de prevenir el dolor de muelas y la inflamación de las encías.