La inflamación de las encías alrededor de una corona dental puede ser un problema común y molesto para muchos pacientes. Es esencial entender las causas, los síntomas y los tratamientos disponibles para abordar esta condición de manera efectiva y asegurar una salud bucal óptima.
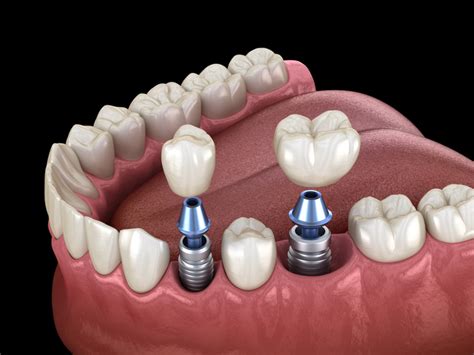
Implantes Dentales y la Inflamación de Encías
Los implantes dentales se han consolidado como una de las soluciones más efectivas para reemplazar dientes perdidos. Un implante dental es un dispositivo médico que sustituye la raíz de un diente ausente, insertándose quirúrgicamente en el hueso maxilar o mandibular, proporcionando una base sólida para la colocación de una prótesis dental, como una corona o un puente. Los implantes están fabricados generalmente de titanio, un material reconocido por su biocompatibilidad con el organismo.
Tipos de Implantes Dentales
Existen diferentes tipos de implantes dentales, clasificados en función de su diseño, superficie y material. La osteointegración es un proceso esencial que permite que el implante dental se integre adecuadamente con el hueso.
Causas de la Inflamación de Encías Post-Implante
La inflamación de las encías después de la colocación de un implante dental puede ser resultado de diversos factores. La acumulación de placa bacteriana es uno de los motivos más comunes de la inflamación de las encías en pacientes con implantes. Cuando la placa no se elimina de manera eficaz, se puede endurecer y transformar en sarro. El ambiente alrededor del implante es susceptible a la formación de placa, especialmente en las primeras etapas después de su colocación.
Una higiene oral inadecuada plantea un riesgo significativo para la salud de las encías y la integridad del implante. Los pacientes que han recibido implantes deben prestar especial atención a las zonas adyacentes, ya que pueden acumular residuos de alimentos y placa bacteriana. Existen diversos factores que pueden incrementar las probabilidades de inflamación de las encías tras la colocación de implantes. Estos factores subrayan la importancia de la evaluación preoperatoria y de seguir las indicaciones del dentista tanto antes como después de la intervención.
Mucositis Periimplantaria
La mucositis periimplantaria es una condición inflamatoria que afecta a los tejidos blandos que rodean un implante dental. Se define como un proceso inflamatorio reversible que se presenta en el tejido blando alrededor de un implante. Esta condición, si se detecta a tiempo, puede ser tratada eficazmente, evitando así el avance a etapas más severas como la periimplantitis. La principal causa de la mucositis es la acumulación de placa bacteriana en la zona periimplantaria. La detección precoz de estos síntomas es esencial para prevenir la progresión de la mucositis a condiciones más complicadas.
Periimplantitis
La periimplantitis es una complicación grave que puede surgir tras la colocación de implantes dentales. Se caracteriza por la inflamación de las encías y la pérdida de hueso alrededor del implante. Es una condición que evoluciona, a menudo comenzando con la mucositis periimplantaria, que es reversible si se atiende a tiempo. El curso de la periimplantitis puede variar considerablemente entre individuos, dependiendo de factores como la higiene oral, la predisposición genética y la presencia de enfermedades sistémicas.
Las causas de la periimplantitis son similares a las de otras enfermedades periodontales. El diagnóstico temprano de la periimplantitis es crucial para el éxito del tratamiento.
Diagnóstico de la Inflamación Periimplantaria
El diagnóstico de la inflamación en los tejidos que rodean un implante dental es crucial para determinar la presencia de condiciones como la mucositis o la periimplantitis. La evaluación clínica es el primer paso en el diagnóstico de la inflamación periimplantaria. La recopilación de esta información es vital para poder detectar cualquier anomalía que pueda estar causando la inflamación.
Las radiografías son una herramienta fundamental en el diagnóstico de infecciones en los tejidos periimplantarios, permitiendo visualizar no solo la posición del implante, sino también la calidad del hueso que lo sostiene. La bolsa periimplantaria es un área que se forma alrededor del implante, y su evaluación es clave para determinar la presencia de inflamación. La combinación de estos factores permite al odontólogo hacer un diagnóstico preciso.
COMO EVITAR LA INFECCIÓN DE TUS IMPLANTES
Tratamiento de la Mucositis Periimplantaria
La mucositis periimplantaria requiere un tratamiento adecuado para evitar su progresión y preservar la salud de los tejidos circundantes. La limpieza profesional es fundamental para tratar la mucositis. En esta etapa, el odontólogo realizará un raspado meticuloso para retirar la placa acumulada alrededor del implante. Este procedimiento permite eliminar los depósitos bacterianos que causan la inflamación de las encías.
El uso de instrumentos manuales o ultrasonido puede ser beneficioso, ya que permiten acceder a áreas difíciles de limpiar con el cepillado habitual. El gel de clorhexidina es un agente antimicrobiano que ayuda a reducir la carga bacteriana en la zona afectada. Su uso es recomendable en el tratamiento de la mucositis periimplantaria. Se puede aplicar directamente en la zona inflamada o mediante enjuagues bucales autorizados por el especialista. Sin embargo, es importante señalar que el gel de clorhexidina no debe ser considerado un sustituto de las prácticas de higiene oral.
Las revisiones periódicas son esenciales en el seguimiento del tratamiento de la mucositis. Las visitas regulares al dentista permiten un control exhaustivo del estado del implante y de los tejidos circundantes. Además, estas revisiones facilitan la detección precoz de posibles complicaciones, garantizando una intervención oportuna.
Tratamiento de la Periimplantitis
El tratamiento de la periimplantitis es un proceso que requiere atención especializada. Las terapias antibióticas son fundamentales en el tratamiento de la periimplantitis, especialmente cuando se evidencian signos de infección. Se prescriben antibióticos para combatir la flora bacteriana patógena que afecta tanto a los tejidos blandos como a los duros alrededor del implante. La duración del tratamiento antibiótico y la elección del fármaco dependerán de factores como la resistencia bacteriana y la respuesta clínica del paciente.
Cuando la periimplantitis avanza y las terapias antibióticas no son suficientes, puede ser necesaria una intervención quirúrgica. En situaciones donde el implante está comprometido gravemente y no se puede salvar, la extracción puede ser la única opción viable. La elección de una intervención específica dependerá del diagnóstico del odontólogo y de la salud general del paciente. La monitorización continua es crucial tras el tratamiento de la periimplantitis. Este seguimiento permite detectar rápidamente cualquier signo de recurrencia o complicación.
Mantenimiento de la Salud Bucodental
La inflamación gingival es una complicación común que puede surgir tras la colocación de un implante dental. Mantener una buena salud bucodental es fundamental para prevenir esta situación. Para conservar la salud de las encías y prevenir la inflamación, se debe adoptar una rutina de cuidados que incluya hábitos saludables. Una limpieza bucal deficiente puede dar lugar a la acumulación de placa bacteriana, aumentando el riesgo de inflamación.
Las visitas periódicas al dentista son cruciales para mantener la salud general de la boca y los implantes. Estas revisiones permiten identificar cualquier problema en sus etapas iniciales. Tras la colocación de un implante dental, es habitual experimentar un cierto grado de inflamación en las encías. Este síntoma puede ser una reacción normal del organismo al procedimiento quirúrgico. Si la inflamación persiste o se agrava, puede ser indicativa de una complicación como mucositis o periimplantitis, las cuales requieren atención profesional.
Es importante visitar al dentista en ciertas circunstancias. Las revisiones periódicas son igualmente fundamentales para asegurarse de que todos los aspectos del implante están en buen estado. Una rápida actuación frente a estos síntomas permite un tratamiento más efectivo y puede prevenir complicaciones adicionales que pongan en riesgo la salud bucodental.
Pericoronaritis: Inflamación Alrededor de las Muelas del Juicio
Las muelas del juicio, también conocidas como terceros molares o cordales, a menudo son motivo de preocupación en el mundo dental. Su erupción, en ocasiones parcial, puede dar lugar a diversas complicaciones, siendo la pericoronaritis una de las más comunes. La pericoronaritis es una inflamación del tejido que rodea la corona de una muela del juicio.
Este problema suele surgir cuando la erupción de la muela es parcial, creando un espacio propicio para la acumulación de bacterias y residuos alimenticios. Cuando las bacterias penetran en el tejido circundante, se desencadena una respuesta inflamatoria que puede resultar en diversos síntomas molestos. A pesar de su frecuencia, muchas personas desconocen qué es exactamente la pericoronaritis, por qué ocurre, cuáles son sus síntomas más representativos y qué opciones de tratamiento existen. La pericoronaritis es una inflamación localizada en el tejido blando que cubre parcialmente una muela en proceso de erupción, especialmente frecuente en las muelas del juicio.
Esta inflamación suele acompañarse de infección cuando el colgajo de encía, conocido como opérculo, acumula bacterias y restos alimentarios. Aunque puede afectar a cualquier molar en erupción, la mayoría de los casos de pericoronaritis se localizan en las muelas del juicio inferiores, dado que estas suelen tener más dificultades para emerger de manera completa y alineada. Las muelas del juicio suelen erupcionar entre los 17 y 25 años y, en muchos casos, no tienen suficiente espacio para salir correctamente.
Síntomas de la Pericoronaritis
Uno de los signos más evidentes de pericoronaritis es la inflamación de la encía en la parte posterior de la boca, justo donde se encuentra la muela del juicio en erupción. El tejido se muestra enrojecido, abultado y puede presentar dolor al contacto. La inflamación puede extenderse hacia la mejilla o el cuello, especialmente si la infección progresa. El dolor provocado por la pericoronaritis puede ser leve o severo, y en ocasiones se irradia hacia el oído, la mandíbula o incluso el cuello. Al masticar, hablar o tragar, las molestias pueden intensificarse, lo que dificulta llevar una vida normal.
- Dolor y Sensibilidad: Uno de los síntomas más comunes de la pericoronaritis es el dolor en la zona de la muela del juicio afectada. Este dolor puede variar desde una molestia leve hasta una incomodidad intensa.
- Inflamación y Enrojecimiento: La inflamación de las encías alrededor de la muela del juicio es otra señal evidente de pericoronaritis. Esta inflamación puede ir acompañada de enrojecimiento, creando un área sensible y visualmente notable en la boca del paciente.
- Mal Sabor o Mal Aliento: La acumulación de bacterias debajo de la encía de la muela parcialmente erupcionada puede causar un mal sabor en la boca o mal aliento persistente.
- Dificultad para Abrir la Boca: En casos más avanzados, la pericoronaritis puede resultar en una limitación en la capacidad de abrir completamente la boca.
Otro síntoma habitual es el mal aliento, causado por la acumulación de bacterias y restos en el colgajo de encía. En fases más avanzadas, el organismo activa su sistema inmunológico para combatir la infección. Esto puede provocar la inflamación de los ganglios linfáticos cercanos, sobre todo en la zona submandibular y cervical. La causa más común de pericoronaritis es la erupción incompleta de una muela del juicio. Cuando la pieza no termina de salir completamente, parte de la corona queda cubierta por encía.
El colgajo de encía que cubre la muela forma un espacio cerrado donde no llegan ni el cepillo de dientes ni el enjuague bucal. Esta zona se convierte en un reservorio de bacterias y placa, sobre todo si no se realizan limpiezas profesionales periódicas.
Diagnóstico de la Pericoronaritis
Si experimentas alguno de estos síntomas, es crucial que busques atención odontológica de inmediato. Un odontólogo realizará un examen exhaustivo y, posiblemente, radiografías para confirmar el diagnóstico y determinar el mejor curso de acción. El diagnóstico preciso de la pericoronaritis es esencial para iniciar un tratamiento efectivo y evitar complicaciones a largo plazo.
- Examen Clínico: Durante el examen clínico, el odontólogo evaluará visualmente la zona afectada, buscando signos de inflamación, enrojecimiento y cualquier acumulación de pus o residuos alimenticios.
- Radiografías: Las radiografías dentales son herramientas cruciales para evaluar la posición de las muelas del juicio y la presencia de pericoronaritis.
- Pruebas Específicas: En algunos casos, el odontólogo puede realizar pruebas específicas, como aplicar presión controlada sobre la muela del juicio para evaluar la respuesta del paciente al dolor.
Es importante destacar que el diagnóstico temprano de la pericoronaritis es fundamental para evitar complicaciones graves, como abscesos dentales o infecciones más extensas.
Tratamiento de la Pericoronaritis
El tratamiento depende del grado de infección. En casos leves, puede bastar con una limpieza profesional en la zona, uso de enjuagues antisépticos y analgésicos. Si la pericoronaritis se repite o la muela del juicio no tiene espacio para salir correctamente, puede ser necesario extraer la pieza dental. Las revisiones con el dentista son clave para detectar si las muelas del juicio están erupcionando correctamente.
El tratamiento de la pericoronaritis varía según la gravedad de la condición y los síntomas presentes. Los enfoques pueden ir desde medidas conservadoras hasta intervenciones más invasivas, y la elección dependerá de la evaluación específica de tu odontólogo. Es esencial seguir las recomendaciones de tu odontólogo y cuidar la zona afectada después del tratamiento. Recuerda que ignorar la pericoronaritis o posponer el tratamiento puede conducir a complicaciones más graves, como infecciones extensas o daño permanente a las estructuras dentales circundantes.
Prevención y Alivio del Malestar en Casa
La prevención desempeña un papel crucial en la gestión de la pericoronaritis y en la salud general de las muelas del juicio. Al adoptar estas prácticas preventivas, puedes reducir significativamente el riesgo de pericoronaritis y otras complicaciones relacionadas con las muelas del juicio. Si experimentas síntomas de pericoronaritis antes de poder consultar a tu odontólogo, hay algunas medidas que puedes tomar en casa para aliviar el malestar. Sin embargo, es importante destacar que estos consejos son temporales y no sustituyen la atención profesional. Siempre busca la orientación de un odontólogo para un diagnóstico y tratamiento adecuados.
- Prepara una solución de agua tibia con sal (aproximadamente media cucharadita de sal en un vaso de agua) y realiza enjuagues suaves.
- Aplica compresas frías en la mejilla exterior, en intervalos cortos, para ayudar a reducir la hinchazón y aliviar el dolor.
- Considera el uso de analgésicos de venta libre, como el ibuprofeno o el paracetamol, siguiendo las indicaciones del envase.
- Si experimentas molestias al masticar, trata de evitar usar la muela del juicio afectada.
Recuerda que estos consejos son medidas temporales y no deben reemplazar la atención de un profesional de la salud. Reconocer cuándo es el momento adecuado para buscar la atención de un odontólogo es esencial para prevenir complicaciones graves asociadas con la pericoronaritis.
- La presencia de fiebre, escalofríos y malestar general podría ser indicativo de una infección más extensa.
- La presencia de pus o un mal olor persistente alrededor de la muela del juicio puede indicar una infección activa.
Recuerda que la pericoronaritis es tratable y, con la atención adecuada, la mayoría de los casos pueden resolverse con éxito. No ignores los síntomas y busca la opinión de tu odontólogo ante cualquier preocupación. Con estos consejos, estarás mejor equipado para tomar decisiones informadas sobre tu salud bucal y actuar ante cualquier señal de alerta.
Huecos entre la Corona y la Encía: Causas, Consecuencias y Soluciones
¿Te has dado cuenta de que hay un hueco entre tu corona y la encía y no sabes si deberías preocuparte? Como odontólogo, he visto a muchos pacientes inquietos por este espacio extraño alrededor de sus coronas dentales. Entiendo perfectamente tu preocupación. Un pequeño espacio entre la encía y la corona dental puede parecer inofensivo, pero en realidad puede indicar problemas ocultos o futuros.
Como dentista, lo primero que te explicaría es que una corona dental bien hecha debería ajustarse perfectamente al diente, sin dejar espacios hacia la encía. Si notas un hueco o separación, algo ha ocurrido. Las causas pueden variar desde problemas en la corona misma hasta cambios en tu encía con el tiempo.
Causas Comunes de los Huecos
En algunos casos, el problema viene de origen: la corona pudo quedar mal ajustada desde el principio. A veces, en el proceso de tomar medidas e impresiones del diente para fabricar la corona, puede haber imprecisiones. El más mínimo error del técnico dental o del dentista al diseñar la corona puede hacer que no se adapte perfectamente a la encía.
Otra causa frecuente del hueco es que tu encía se haya retraído o encogido con el tiempo. Puede suceder que inicialmente la corona estuviera bien ajustada, pero tras años, la encía circundante se retrae (por envejecimiento natural, cepillado brusco, o algún problema periodontal leve). Al retraerse la encía, deja expuesto un espacio entre la corona y el tejido que antes no se notaba. Muchas veces, cuando la encía “sube” dejando parte del diente o corona al descubierto, aparece también una antiestética línea oscura en el borde de la corona.
Las coronas se fijan al diente mediante un cemento dental especial. Con los años, ese cemento puede deteriorarse o disolverse parcialmente, especialmente si la zona está sometida a mucho esfuerzo o higiene deficiente. Cuando el cemento que sella la corona se va desintegrando, pueden originarse microfiltraciones entre el diente y la corona. Por esas minúsculas fisuras comienzan a penetrar las bacterias.
Consecuencias de los Huecos
Un hueco entre la corona y la encía no solo afecta la estética de tu sonrisa, también puede tener consecuencias serias para la salud bucodental si no se aborda a tiempo. Ese hueco se vuelve un rincón perfecto donde se atascan restos de comida. Aunque te cepilles, es fácil que queden residuos, generando placa bacteriana persistente. Las bacterias aprovechando el hueco causan una filtración dental que ataca el diente bajo la corona. Pueden formarse caries ocultas bajo la corona sin que lo veas. De hecho, es sabido que si hay un espacio, se acumulan alimentos y caries, sensibilidad y otros problemas.
Diagnóstico de los Problemas con la Corona
Quizás te preguntes, “¿cómo confirmo si realmente hay un problema con mi corona?”. A veces el hueco es evidente a la vista o al tacto con la lengua, pero otras veces puede ser sutil. En la consulta, examino cuidadosamente el borde de la corona con un espejo y una sonda periodontal. Si la sonda entra fácilmente entre la corona y la encía más de lo debido, o noto un espacio, confirmo que hay un ajuste deficiente.
Una radiografía periapical o bite-wing del diente con corona es muy reveladora. En la radiografía podemos ver si hay caries debajo de la corona o filtración (se observa como un área oscura bajo el contorno de la corona). También nos permite ver si el ajuste en el margen es correcto.
Soluciones para los Huecos
La buena noticia es que este problema tiene solución. El tratamiento exacto dependerá de la causa, pero en todos los casos el objetivo es eliminar el espacio entre la corona y la encía y restaurar un ajuste perfecto, tanto para proteger el diente como para tu comodidad.
- Recementado o ajuste de la corona: Si la corona está en buen estado y simplemente se ha aflojado por pérdida de cemento, muchas veces podemos quitar la corona, limpiar bien la zona, y cementarla de nuevo.
- Cambio de corona por una nueva (mejor ajustada): En muchos casos, especialmente si la corona ya tiene años, la solución definitiva es hacer una corona nueva.
- Tratamiento de la encía (periodoncia o alargamiento de corona): Cuando el problema principal es la encía inflamada o una encía que ha crecido sobre la corona (hiperplasia) o, al contrario, una encía muy retraída, podemos recurrir a procedimientos periodontales.
- Ajustes en coronas sobre implantes: Si el hueco ocurre en un implante y es más un tema de higiene que de defecto, la solución suele ser mejorar la higiene.
Cualquier solución elijas (recementar o nueva corona), el paso final siempre es mantener una excelente higiene oral y controles periódicos. Te enseñaré a cepillar muy bien la zona del margen de la corona, usar hilo dental o irrigador para que no se acumule placa en el futuro. También recomiendo revisiones cada 6-12 meses.
tags: #inflamacion #encia #corona