Un adecuado volumen óseo es uno de los factores críticos para conseguir la oseointegración a largo plazo y la retención a largo plazo de los implantes dentales endoóseos. En situaciones con un inadecuado volumen de hueso, especialmente la mandíbula atrófica, las técnicas de aumento del reborde alveolar son frecuentemente necesarias para un tratamiento predecible con implantes. Los injertos son fundamentales para reparar y regenerar el tejido óseo.
La pérdida permanente de los dientes ocasiona en los maxilares una atrofia progresiva que en los casos más avanzados puede dificultar notablemente la inserción de los implantes y posterior rehabilitación prostodóncica. En los casos más severos es necesaria la realización de técnicas quirúrgicas avanzadas que eviten las estructuras nobles maxilares como son el seno maxilar y el nervio dentario inferior.
En la mandíbula, el aumento de las áreas atróficas a menudo supone un prerrequisito para obtener el volumen idóneo de hueso para la colocación de implantes en una posición guiada protésicamente y así lograr estabilidad a largo plazo, función y buenos resultados estéticos. En este sentido, la rehabilitación posterior mandibular supone en determinadas situaciones, un reto constante para el clínico, especialmente debido a la presencia del nervio dentario inferior, reduciendo notablemente la altura disponible para la colocación de implantes dentales.
Una altura de hueso insuficiente obligará a buscar diversas alternativas quirúrgicas; tales como la realización de injertos óseos onlay/inlay, la transposición del nervio dentario, con el consiguiente riesgo de parestesia temporal o permanente, el empleo de implantes cortos, procedimientos de distracción osteogénica, y la regeneración ósea guiada.
¿Tienes interés en saber más sobre el injerto de hueso dental? ¿Quieres conocer todas las opciones disponibles antes de ponerte implantes?
Técnicas de Injerto Óseo en la Mandíbula
Técnica Interposicional "Inlay" o Técnica de "Sándwich"
La técnica interposicional “inlay” o técnica de “sándwich”, se sustenta en la teoría de que si se posiciona hueso autólogo o biomaterial entre dos pedículos de hueso esponjoso, se logra una rápida incorporación del injerto con una mínima reabsorción. La osteotomía a realizar permite un posicionamiento estable del injerto en una zona bien delimitada, con un adecuado aporte sanguíneo al mantener íntegro el periostio lingual; de esta forma, se ofrece un adecuado suministro para el desarrollo del injerto interpuesto. Este procedimiento permite corregir la relación intermaxilar y evitar proporciones corono-implante desfavorables.
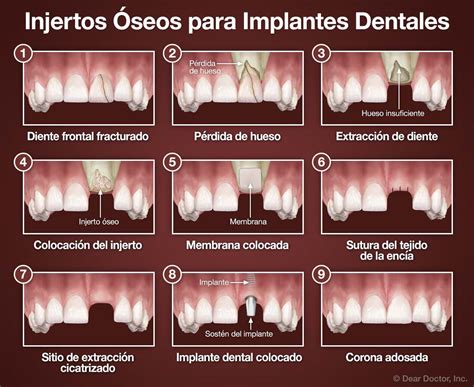
La técnica quirúrgica consiste en realizar una incisión en la mucosa vestibular adyacente a la cresta alveolar. Se eleva el colgajo, manteniendo intacto el periostio lingual y exponiendo la superficie ósea vestibular. En primer lugar, se realiza una osteotomía vertical y una oblicua 2 mm por encima del foramen mentoniano. El fragmento craneal se eleva para lograr un espacio para el injerto óseo sin afectar al periostio lingual. El injerto óseo se puede obtener de zonas donantes como la cresta ilíaca y se interpone entre ambos segmentos (basal y craneal). A partir de los 3 meses del procedimiento, se pueden colocar los implantes dentales.
Posteriormente, se ha modificado la técnica en el diseño de la osteotomía. La incorporación del bisturí ultrasónico o piezosurgery permite realizar un corte horizontal a 2-4 mm por encima del canal mandibular y después dos cortes oblicuos en el tercio coronal del hueso mandibular. La fijación de los segmentos, se realiza mediante la utilización de tornillos miniplacas de titanio atornilladas.
Técnica de Injerto Onlay
Técnica quirúrgica que se basa en la obtención de un injerto en bloque intraoral o extraoral o bien en el empleo de biomateriales, para su posterior colocación mediante tornillos de osteosíntesis en la zona del defecto y lograr aumentos tanto en anchura como en altura de hueso. A pesar del desarrollo de nuevos biomateriales, el hueso autólogo sigue considerándose el gold estándard en los procedimientos de aumento óseo, principalmente por sus características osteoinductivas y no inmunogénicas.
Los injertos autólogos onlays se asocian con una rápida reabsorción al recibir carga mecánica y tensión de los tejidos blandos; por ello y los inconvenientes asociados a la necesidad de una segunda zona quirúrgica, son más los autores que emplean los biomateriales en este procedimiento de aumento óseo. La zona receptora será la primera en exponerse, para medir previamente las dimensiones del defecto óseo y minimizar posteriormente, el tiempo transcurrido entre seleccionar el injerto óseo y su colocación.
Se realiza una incisión en la región edéntula y dos verticales mesial y distal a la horizontal para elevar el colgajo mucoperióstico y exponer la región del defecto. Mediante el empleo de una fresa o instrumental piezoeléctrico se realizará unas perforaciones en la cortical. Se piensa que las perforaciones podrían contribuir a la liberación de proteínas morfogenéticas óseas (BMP) que activarían la transformación de células mesenquimales en osteoblastos, acelerando el proceso de neoformación ósea. Un estudio más reciente confirma, que incrementa el número de vasos sanguíneos (angiogénesis) aumentando a su vez a la cantidad de hueso formado.
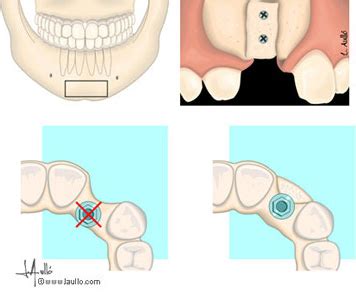
Posteriormente, una vez obtenido el injerto (varía según localización), se procede a posicionarlo en la zona receptora y se fija con microtornillos, los espacios vacíos se rellenan generalmente con biomaterial particulado y cierre de la herida quirúrgica libre de tensión. Después de un periodo no inferior a 4-6 meses se colocan los implantes para su rehabilitación posterior. Cuando se utilicen membranas reabsorbibles, es recomendable emplear membranas con entramado reticular, ya que han demostrado mantener mejor la morfología inicial durante el periodo inicial de curación del injerto onlay, en comparación con membranas sin dicha conformación de colágeno.
La principal ventaja de esta técnica es que permite la corrección de defectos mixtos (anchura y altura) para la posterior rehabilitación con implantes dentales. La hipoestesia temporal del nervio dentario o mentoniano son la principal desventaja asociada con la obtención del injerto onlay intraoral, siendo mayor la comorbilidad cuando se trata de regiones extraorales, así como mayor tiempo quirúrgico o la necesidad de anestesia general. El empleo de hueso autólogo limita la cantidad de hueso disponible, presenta una impredecible reabsorción y necesita para el desarrollo de la técnica de una alta habilidad quirúrgica. En la zona receptora la complicación de mayor prevalencia es la pérdida parcial o total del injerto por dehiscencia de la herida quirúrgica.
¡No te pongas injerto de hueso sin ver este video!
Tipos de Injertos Óseos
Existen diferentes tipos de injertos óseos, clasificados según su origen:
- Autólogo: Hueso tomado del propio paciente, generalmente de la mandíbula, la cadera u otras áreas del cuerpo. Presenta menor riesgo de rechazo y mejor integración.
- Aloinjertos: Provienen de tejido óseo de individuos de la misma especie, obtenidos de bancos de hueso. Ofrecen cantidad ilimitada sin morbilidad en el sitio de extracción, pero conllevan riesgo de transmisión de enfermedades y respuesta antigénica.
- Xenoinjerto: Es un sustituto óseo procedente de especies distintas al receptor, bien de animales o minerales semejantes al hueso. Son biocompatibles y presentan propiedades osteoconductoras.
- Aloplásticos: Se refiere a los materiales sintéticos utilizados para el injerto. Estos materiales están diseñados para imitar las propiedades del hueso natural y suelen estar compuestos por sustancias como la hidroxiapatita, que es similar a la composición mineral del hueso humano.
El hueso autólogo ha sido aplicado como material para el aumento óseo con muy buenos resultados. Presenta las propiedades ideales del injerto, osteogénico, osteoconductor y osteoinductor; además de su rápida cicatrización, incomparable con ningún otro material, convirtiéndose en el “gold standard” para la cirugía ósea reconstructiva. No obstante, posee varios inconvenientes, entre ellos una rápida revascularización y reabsorción del material, dificultando conseguir grandes aumentos de cresta o elevaciones del seno maxilar y obligando a una rápida inserción del implante para prevenir la resorción. Otras limitaciones a añadir son la morbilidad y las complicaciones relacionadas con el sitio donante, tales infección, sangrado, dolor, edema y daño a nervios y vasos sanguíneos; así como la limitada disponibilidad del injerto, no permitiendo obtener cantidad ilimitadas de material.
En un primer momento, el injerto de hueso autólogo sufre una necrosis parcial, y posteriormente va reabsorbiéndose, a la vez que actúa de soporte para la neoformación de hueso. Su manipulación rápida y fijación en el lecho permitirá la supervivencia celular y la revitalización del injerto en su nueva localización. La supervivencia de los osteocitos está determinada por la proximidad del suministro vascular; no pudiendo sobrevivir si se encuentran alejados más de 200 µm de un vaso sanguíneo.
Los injertos autógenos pueden contener hueso cortical, esponjoso o cortico-esponjoso y presentarse bien en forma de bloque. Los injertos corticales presentan menor cantidad de células osteogénicas, por lo que podrían no ser capaces de mantener la viabilidad celular; en cambio, los esponjosos presentan en principio una mayor supervivencia debido a la mayor difusión de nutrientes y grado de revascularización desde el lecho receptor.
La curación del injerto autólogo implica tanto la osteoconducción, donde el nuevo hueso se forma alrededor del injerto a medida que éste se va reabsorbiendo, como la osteoinducción, donde las proteínas presentes en el hueso son capaces de estimular a osteoblastos o a sus células precursoras para la neoformación ósea. Otro aspecto importante, es el origen embriológico del injerto, ya que se sugiere que la tasa de reabsorción del injerto depende de su origen embriológico, los de origen membranoso (injerto de calota o mandíbula) no se reabsorben tanto como los de origen endocondral (injertos de cresta ilíaca). Los injertos óseos esponjosos se reabsorben más rápidamente que los injertos corticales, lo que indica que la reabsorción depende principalmente de la estructura y microarquitectura del injerto.
Desde un punto de vista clínico, los injertos en bloque presentan una mayor dificultad de adaptación a la zona receptora; por lo que comúnmente se combina con particulado para relleno de defectos y así evitar espacios vacíos y disminuir el riesgo de invasión de tejido blando a la región regenerada. Las complicaciones asociadas con la obtención de injertos autólogos, especialmente los extraorales; así como, la limitada disponibilidad en algunos pacientes explica la necesidad de emplear sustitutos óseos para minimizar estas complicaciones y restricciones.
Los aloinjertos provienen de tejido óseo de individuos de la misma especie; presentan propiedades osteoconductoras, que estimulan la formación de hueso. Ejemplos son el hueso fresco-congelado, el hueso deshidratado congela y hueso desmineralizado liofilizado. Los bancos de hueso posibilitan disponer de una cantidad ilimitada de hueso y sin la morbilidad de su extracción. Inevitablemente, se plantea el riesgo de transmisión de enfermedades para los receptores de los aloinjertos, por lo que el reto de mantener los injertos seguros resulta esencial y una premisa fundamental, consiste en contar con un adecuado y fiable banco de huesos y tejidos.
Los aloinjertos presentan una serie de ventajas frente al autólogo, evitan la morbilidad del sitio donante y el compromiso de tejidos sanos del huésped; disponibilidad inmediata, posibilidad de obtener tamaños, formas y cantidad apropiada, y almacenamiento durante largos periodos de tiempo. Sin embargo, no se debe olvidar sus inconvenientes, como la transmisión potencial de enfermedad y respuesta antigénica.
El xenoinjerto es un sustituto óseo procedente de especies distintas al receptor, bien de animales o minerales semejantes al hueso, derivados de corales o algas. Son biocompatibles y presentan propiedades osteoconductoras, soportando el crecimiento vascular, la migración y diferenciación celular y la consecuente formación de hueso siempre en un medio osteogénico propicio. Con el tiempo se observa que los espacios interparticulares se rellenan con hueso nuevo.
Los xenoinjertos presentan una fácil disponibilidad y están íntegramente libres de peligro de transmisión de enfermedades, siempre y cuando se cumplan los protocolos de procesamiento de esterilización. Los xenoinjertos más empleados en la práctica diaria son, los derivados de hueso bovino, porcino y equino. El xenoinjerto más documentado clínica e histológicamente es el de origen bovino. Estudios previos demostraron la integración de implantes dentales en áreas regeneradas con este biomaterial; presentando una lenta reabsorción, al observarse partículas del biomaterial incluso hasta 3 años de la intervención quirúrgica.
Dentro de este grupo. el hueso bovino mineralizado es el que mayor soporte científico tiene en la literatura, ya que ha sido testado tanto in vitro como in vivo en un gran número de estudios. Con respecto a los del origen porcino, Nannmark & Sennerby confirmaron las propiedades osteoconductoras de este material, y observaron cómo se fue reabsorbiendo y remodelando con la formación de osteonas en las proximidades a las partículas de xenoinjerto.
Recientemente, Scarano y cols. rellenaron defectos óseos con diferentes xenoinjertos, que cubrieron con una membrana de colágeno, con el fin de evaluar el porcentaje (%) de relleno del defecto a los 4 meses de estudio. Se comparó el hueso particulado corticoesponjoso porcino con/sin gel de colágeno, con el bloque de hueso equino y con un grupo control (sólo membrana). El grupo de hueso particulado porcino sin colágeno presentó el mayor relleno del defecto, seguido del particulado con colágeno y posteriormente del bloque. No hubo diferencias significativas entre los tres grupos, exceptuando con el grupo control. Estos datos sugieren que estos biomateriales presentan una alta biocompatibilidad y son capaces de formar con mayor rapidez tejido óseo.
El Procedimiento de Injerto de Hueso Dental
El procedimiento generalmente sigue estos pasos:
- Evaluación y planificación: examen oral y análisis mediante radiografías o tomografías.
- Preparación del sitio receptor: limpieza y preparación del área donde se colocará el injerto.
- Selección y preparación del material de injerto: dependiendo de las necesidades específicas del paciente.
- Procedimiento quirúrgico: se realiza una incisión en las encías, se coloca el injerto y se cierra la zona tratada.
En primer lugar, se realiza un estudio y un escáner 3D de la zona. A continuación, se procede a la cirugía mediante anestesia local. Se injerta un bloque de hueso y se ancla mediante tornillos de titanio. En la cirugía ósea guiada se cubre todo el espacio de hueso perdido con el material de injerto. Esta técnica es adecuada cuando hay que poner implantes en la parte superior y posterior de la cavidad oral y la altura ósea es insuficiente. Para realizarlo, existen diferentes vías según la cantidad de hueso que sea necesario regenerar.
El procedimiento de expansión ósea se recomienda cuando la cresta del hueso (borde donde nace el diente) no tiene la anchura necesaria para soportar el implante.

Recuperación y Cuidados Postoperatorios
Tras el procedimiento, los pacientes pueden experimentar dolor, hinchazón y en ocasiones, la salida de pequeños fragmentos de hueso de la zona tratada. Es fundamental seguir las indicaciones del odontólogo, incluyendo la toma de antibióticos y analgésicos, y mantener una higiene oral adecuada para prevenir infecciones.
El tiempo de curación de un injerto de hueso dental varía según diversos factores, como el tipo de injerto, la ubicación del mismo, la salud general del paciente y el procedimiento específico realizado. En términos generales, este período puede durar desde varios meses hasta más de un año. Durante este tiempo, el hueso injertado debe integrarse y fusionarse adecuadamente con el hueso existente, un proceso conocido como osteointegración.
En la fase inicial de curación, los pacientes pueden experimentar dolor, hinchazón y hematomas, siendo estos efectos secundarios normales que suelen disminuir en unos días. Es crucial seguir las indicaciones postoperatorias del odontólogo, como la toma de analgésicos y antibióticos, y mantener una buena higiene oral. Esta etapa es vital para un proceso de curación adecuado y para evitar complicaciones.
Finalmente, el seguimiento regular con el odontólogo es esencial para monitorizar el progreso de la curación. Los exámenes clínicos y radiográficos ayudan a determinar la integración del injerto y el momento adecuado para proceder con tratamientos de colocación de implantes dentales. La comunicación constante con el profesional dental asegura la mejor recuperación posible y la efectividad del injerto.
En la fase del postoperatorio es cuando el paciente puede sentir más dolores y molestias en la zona afectada.
Recomendaciones Post-Injerto
- Para evitar el sangrado: es lógico que en las primeras 24 horas haya un poco de sangrado y de enrojecimiento en la saliva. Si es excesivo, se puede cortar mordiendo una gasa durante unos 30 minutos, colocada directamente sobre la herida con la presión mínima que se necesite.
- Para minimizar la hinchazón: aunque la hinchazón es irremediable en una operación de este tipo, se puede mitigar aplicando una bolsa de hielo en la mejilla y tomando antiinflamatorios siguiendo la prescripción del dentista especialista.
- Higiene oral: para una buena recuperación y reducir el riesgo de infección, es fundamental que la higiene oral sea la adecuada, tanto antes como después de la intervención. Durante la primera semana el cepillado de la zona intervenida será muy cuidadoso y con un cepillo quirúrgico o extrasuave.
- Para evitar el dolor: se le recetará también medicación para los casos en los que sienta dolor tras la operación, dependiendo de la intensidad de este.
Aplicación de frío local en la zona operada. Se trata de una medida antiinflamatoria muy útil. Pueden utilizarse bolsas de geles de venta en farmacia, hielo aplicado directamente en la zona (protegida por un paño o tela) o trucos caseros, como el empleo de bolsas de verduras congeladas (que se adaptan a la zona operada).
Dormir con la cabeza más elevada que el resto del cuerpo (ligeramente incorporada o colocar dos almohadas).
Enjuagues con antisépticos como la clorhexidina o agua tibia salada. Comenzarán a utilizarse pasadas 24 horas de la intervención para favorecer la correcta formación de un coágulo estable en los bordes de la herida y evitar sangrados.
Sustituir los alimentos duros o gomosos por comida blanda para evitar el dolor.
Evitar alimentos y bebidas excesivamente calientes, pues estimularán la vasodilatación y el sangrado de la zona intervenida.
Limitar los esfuerzos físicos y actividades deportivas durante los días inmediatamente posteriores a la intervención para evitar sangrados, aperturas de las suturas quirúrgicas, etc. Eso no significa que el paciente no pueda realizar la inmensa mayoría de sus actividades normales, incluyendo la vida laboral.
Empleo de geles de acido hialurónico en los bordes quirúrgicos para promover un cierre temprano de la herida sin complicaciones.
Fisioterapia y ejercicios de apertura y cierre de la boca, en los casos en que el trismo ha sido muy importante. Esto ayudará a la recuperación progresiva de la apertura y la masticación.
En la elevación sinusal, además, se suele recomendar:
a) Evitar volar, nadar y bucear durante 4 semanas, por los posibles efectos de los cambios de presión en la zona sinusal.
b) No sonarse la nariz las primeras dos o tres semanas tras la intervención. Es preferible recurrir al suero salino o espray de agua marina para la limpieza nasal del lado operado.
Riesgos y Complicaciones
Aunque el injerto de hueso dental es un procedimiento seguro y efectivo, existen posibles riesgos como lesión de nervios o músculos cercanos, daño en las raíces de dientes adyacentes, o fisuras en el hueso generado al colocar el implante.
La principal complicación de los injertos es la infección.
Las complicaciones, tales como infección, lesiones nerviosas, exposición del injerto a las bacterias orales, etc., si bien son posibles, son muy infrecuentes. Cuando ocurren, tienen un manejo sencillo en la inmensa mayoría de los casos y se solucionan favorablemente en pocos días.
La limitación de la apertura bucal o trismo se produce por contracción de la musculatura oral para evitar el dolor que puede conllevar una apertura o movilización excesiva de los maxilares. Por lo general, se resuelve espontáneamente, de forma simultanea a la bajada de la inflamación y la vuelta a la función de masticación.
El rechazo de un injerto de hueso dental es poco frecuente, pero puede ocurrir en casos raros. Los síntomas de rechazo incluyen dolor persistente, hinchazón excesiva o enrojecimiento en el área del injerto, así como fiebre o sensación de malestar general.
Alternativas al Injerto de Hueso Dental
Existen varias alternativas al injerto de hueso dental, especialmente si no tienes suficiente hueso para soportar un implante dental. Algunas de las opciones más comunes incluyen el uso de injertos sintéticos o materiales biocompatibles que imitan la estructura ósea natural. Otra opción es el uso de implantes subperiósticos, que no requieren injertos óseos, pero son adecuados solo para casos específicos. Además, los implantes cigomáticos son una excelente alternativa en casos de pérdida ósea severa en el maxilar superior. Estos implantes se anclan en el hueso cigomático (pómulo), evitando la necesidad de un injerto óseo en el maxilar.
Tabla Resumen de Tipos de Injertos Óseos
| Tipo de Injerto | Origen | Ventajas | Desventajas |
|---|---|---|---|
| Autólogo | Propio paciente | Alta biocompatibilidad, potencial de regeneración | Morbilidad en el sitio donante, cantidad limitada |
| Aloinjerto | Otro individuo de la misma especie | Disponibilidad, sin morbilidad en el sitio donante | Riesgo de transmisión de enfermedades, respuesta antigénica |
| Xenoinjerto | Otra especie animal | Disponibilidad, biocompatibilidad | Menor potencial osteogénico |
| Aloplásticos | Materiales sintéticos | Disponibilidad, biocompatibilidad, sin riesgo de enfermedades | Potencial osteogénico limitado |