Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular. Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento.
Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales.
Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical.
Lesiones Periapicales: Diagnóstico y Tratamiento
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado. Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos y histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido. En el territorio cervicofacial, los quistes de los maxilares de origen odontogénico constituyen una patología relativamente importante, ya que llegan a resultar entre el 4 y el 6% del total de las biopsias procedentes de esta área.
La presencia del epitelio que tapiza la cavidad que se desarrolla en el interior de los maxilares es fundamental para su constitución, su origen puede resultar a partir de restos de la lámina dental, del epitelio reducido del órgano del esmalte, o de cualquiera de los restos de Malassez.
Una vez constituido el quiste, su crecimiento se debe a la actividad de sus componentes murales, al gradiente de la presión hidrostática de la luz, y a la acción bioquímica de las sustancias que contribuyen a la reabsorción ósea. Los componentes quísticos que ejercen mayor presión son los glucosaminoglicanos procedentes del tejido conectivo y del epitelio (ácido hialurónico, condroitín sulfato y heparán sulfato, fundamentalmente).
Las sustancias a las que se les atribuye el fenómeno de la reabsorción ósea son las prostaglandinas, interleucinas, y los metabolitos del ácido araquidónico, mediados por la ciclooxigenasa, como son los leucotrienos. Actualmente se considera a las colagenasas y a los miofilamentos partícipes de la expansión parietal.
Diagnóstico Radiográfico de Quistes
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc. La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. El material de obturación más frecuentemente usado es la gutapercha; las puntas extravasadas están asociadas con lesiones periapicales ya que ellas inducen una respuesta localizada intensa en el tejido, caracterizada por macrófagos y células gigantes multinucleadas.
La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares. Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
Periodontitis Periapical Crónica (Granuloma)
Los componentes estructurales de una lesión periapical dependen del balance entre los factores microbiológicos y las defensas del huésped. De este modo, cuando la infección pulpar se extiende por el periápice, una respuesta inflamatoria sintomática del tejido conectivo periapical se produce en forma de un absceso o una lesión aguda.
Después de la fase aguda, la lesión periapical podría reaparecer, dando lugar a una de las tres formas crónicas: periodontitis periapical crónica (granuloma periapical), quiste radicular o tejido de cicatrización. La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T.
En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar. QUISTE APICAL Y LATERAL Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral.
Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial. Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
Los resultados obtenidos con las técnicas tintoriales convencionales parecen confirmar la hipótesis patogénica de que los restos epiteliales de Malassez proliferan ante un estímulo inflamatorio, desarrollándose posteriormente un quiste radicular.
Para la OMS son más frecuentes en los hombres que en las mujeres.
Clasificación de Caries Dental:
| Tipo de Caries | Descripción |
|---|---|
| Caries Inactiva | Cavidad en esmalte/dentina (cavidad), dura. |
| Caries Activa | Superficie discontinua, se extiende a la dentina. |
Características Radiográficas de la Caries:
- Opacidad blanquecina/amarillenta con pérdida de lustre.
- Superficie blanquecina, amarronada o negra.
Malinterpretación de lesiones:
La superposición del paladar duro con ensanchamientos orientados hacia caudal o con tabiques del receso alveolar en el sector posterior del maxilar puede simular la presencia de alteraciones quísticas. Del mismo modo, las superposiciones de los orificios nasales a la altura de las zonas apicales de los dientes 12 y 22 pueden dar al observador de una radiografía panorámica la impresión visual de una imagen radiolúcida apical. En este caso, la obtención de imágenes secuenciadas en otra proyección puede ser útil.
En procedimientos de imagen bidimensionales es frecuente que las dilataciones medulares del hueso esponjoso en el sector posteroinferior adopten una imagen de masa radiolúcida y sugieran al observador la existencia de un proceso patológico. Si dos radiografías diferentes no aportan información suficiente se debería utilizar una técnica de imagen tridimensional.
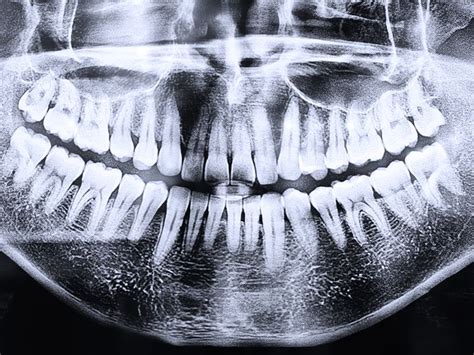
Radiografía panorámica dental mostrando diversas estructuras anatómicas.
Diagnóstico diferencial de alteraciones radiolúcidas proyectadas sobre el maxilar:
- Quiste nasopalatino
- Quiste radicular y periodontitis apical crónica
- Quiste periodontal lateral
- Quiste residual
- Queratoquiste odontogénico

Imagen de un quiste nasopalatino.
Caso clínico:
Un paciente de 58 años acudió solicitando asesoramiento en relación con un posible tratamiento protésico. En la radiografía panorámica practicada, se descubrió casualmente una imagen radiolúcida interradicular clínicamente asintomática en las regiones 11 y 21 con unas medidas aproximadas de 11,9 x 7,7 mm.
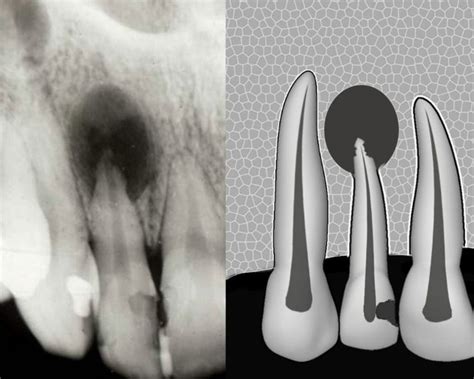
Quiste radicular con origen en el diente 21.
En la tomografía se observó una masa circunscrita interradicular palatina de 7,0 x 4,9 x 6,4 mm en las regiones 11 y 21 que comunicaba con la fosa nasal izquierda (2,2 x 14,6 mm). En base a estos resultados se estableció el diagnóstico de sospecha de un agujero incisivo ensanchado. Las raíces de los dientes 11 y 21 limitaban con la masa. En la zona apical, las raíces mostraban una divergencia hacia distal y el paciente presentaba un ligero diastema medial y también diastemas laterales.
Se informó al paciente del resultado de la tomografía, el cual carecía de importancia para el tratamiento previsto. Se recomendó al paciente llevar a cabo el tratamiento protésico de los dientes que precisaban ser rehabilitados. Se le recomendó asimismo que acudiera nuevamente al centro lo antes posible en caso de aparición de síntomas clínicos.
Conclusión:
En este caso se pudo descartar un proceso patológico, dado que la radiolucidez resultó ser una variante anatómica normal del agujero incisivo. Por ello, se prescindió de entrada de tomar alguna medida terapéutica. Sin embargo, es posible que un paciente con un conducto incisivo ancho en forma de fístula oronasal desarrolle síntomas clínicos en algún momento.