Los anestésicos locales (AL) son las drogas de más uso en Odontoestomatología. Gracias a su perfeccionamiento, en los últimos años han significado un enorme avance, tanto en los tratamientos odontológicos, para mejorar de forma determinante la operatoria dental, como el confort del paciente en estos procederes.
Además, al haber añadido a estos anestésicos locales un vasoconstrictor se ha conseguido que se puedan usar dosis menores de anestésico y, a la vez, que con menos dosis se pueda actuar más tiempo y en buenas condiciones para el paciente y el dentista.
Este artículo ofrece una revisión bibliográfica sobre los anestésicos locales, un estudio de las posibles interacciones medicamentosas, contraindicaciones, así como las posibles reacciones de alergia o de hipersensibilidad a la que puedan dar lugar y que se han de tener muy en cuenta a la hora de su utilización en la cavidad oral.
Introducción a los Anestésicos Locales
Los anestésicos locales son aquellas drogas que interrumpen la propagación del influjo nervioso de manera duradera y reversible al ser puestas en contacto con la fibra nerviosa.
En 1884, Köller, oftalmólogo, introduce la cocaína como anestésico local, tras ser aislada por Niemann a partir de hojas de coca, comprobando también la acción vasocontrictora e isquemiante local de este fármaco.
En 1905 la procaína es sintetizada por Einhorm, siendo ésta el primer anestésico local cuya administración no resultaba ser peligrosa. Se usó hasta que se descubre la lidocaína por Löfgren en 1943.
Estructura Química y Clasificación de los Anestésicos Locales
Los AL son bases débiles cuya molécula consta de dos polos: una porción lipofílica (un anillo aromático) y otro hidrofílico (una amina terciaria o secundaria) unidos por una cadena intermedia de tipo éster, tipo amida o más raramente por otros tipos de enlace (éter, acetona ).
La existencia del grupo amínico posibilita que cuando está en forma ionizada la molécula es hidrosoluble y capaz de actuar sobre los receptores específicos y en forma no ionizada es liposoluble y por tanto es capaz de atravesar las diversas membranas que contiene el nervio.
Por otra parte el anillo aromático condiciona la liposolubilidad, difusión y su fijación con las proteínas del AL, lo que da lugar a una potencia y duración de acción más o menos elevada.
El enlace, éster o amida, nos va a condicionar la velocidad de metabolización y que se puedan producir altas concentraciones plasmáticas del AL.
Clasificación de los AL:
Podemos clasificar los AL de la siguiente manera teniendo en cuenta:
- Estructura química: Según como sea el tipo de enlace (éster o amida) entre porción aminohidrofílica y grupo lipofílico aromático.
- Vía de administración: Hablaremos de anestésicos tópicos (se aplican en forma de aerosol, gel), por ejemplo, benzocaína; y de anestésicos de inyección en la que la anestesia se puede realizar por: infiltración (inyección directa en el área a anestesiar, bloqueo de campo y bloqueo nervioso (lidocaína...).
- Empleo clínico: Con fines terapéuticos (eliminar el dolor ) y con fines diagnósticos.
- Potencia y duración: A mayor concentración del anestésico mayor será el gradiente del mismo y más rápido penetrará en el nervio para impedir la transmisión del impulso nervioso.
Además en el grado de penetración y eficacia de un anestésico influyen también: el pH de la solución, el peso molecular del anestésico.
Algunos estudios demuestran que la mayor duración del anestésico ocurría a las 15 horas del día y la menor a primeras horas de la mañana y últimas del día.
Mecanismo de Acción y Vasoconstrictores
Los AL usados en concentraciones apropiadas inhiben de forma reversible la conducción nerviosa cuando se aplican a zonas concretas del organismo.
Se cree que los AL actuarían sobre unos receptores específicos que están situados en el interior de los canales de Na, cuando el AL entra en contacto con su receptor obstruirá el paso a través de este canal de los iones de Na en dirección al axoplasma, evitando la despolarización y el cambio de potencial.
Buscando una mayor efectividad del AL se añaden habitualmente agentes vasocontrictores a las soluciones anestésicas. Su combinación constituye un verdadero avance en el campo de la Estomatología, mejorando la operatoria dental.
Se pretende con ello suministrar la más profunda anestesia y buena hemostasis en la zona deseada, prevenir las reacciones tóxicas de agentes anestésicos locales, al retardar su velocidad de absorción en el flujo sanguíneo y disminuir su concentración en plasma, así como prolongar su acción y producir isquemia en el área de actuación.
De todos ellos el más utilizado es la adrenalina, catecolamina fisiológica, estimulante de los receptores alfa y beta adrenérgicos (el estímulo beta sobre el corazón puede llegar a ser peligroso en enfermos cardíacos, hipertiroideos e hipertensos) y los efectos metabólicos (que son predominantemente beta) también podrían ser peligrosos en pacientes diabéticos.
También la adrenalina da lugar a reacciones indeseables caracterizadas por inquietud, palidez, dificultad respiratoria, aumento de la frecuencia cardiaca, palpitaciones y dolor precordial.
La dosis de adrenalina se limitará a 3 microgramos por kilogramo procurando en sujetos sanos no exceder de 0´2 mg. aunque el British National Formulary pone el tope en 0’5 mg. extremando el cuidado para no pinchar intravascularmente.
Se ha ensayado la noradrenalina que es más estable en solución y requiere menos conservantes. Se asocia a mepivacaína y el máximo total administrado no debe ser superior a 0’5 mg, proponiéndose 0´2 mg como límite en pacientes con problemas cardiovasculares, pues pueden hacerse consideraciones similares a las de la adrenalina.
Interesante es el estudio sobre las vasopresinas (hormonas segregadas por el lóbulo posterior de la hipófisis) entre las que destacan: vasopresina, felipresina y ornipresina.
La felipresina parece ser menos vasocontrictora que las aminas simpaticomiméticas y su acción vasopresora se inicia de forma más lenta que la adrenalina.
Dependiendo del potencial de riesgo y de la proporción de morbilidad de las complicaciones médicas, las contraindicaciones en el uso de vasocontrictores en Odontología pueden ser clasificadas en: absolutas y relativas.
Contraindicaciones Absolutas:
- Enfermedades cardíacas: angina inestable, infarto de miocardio reciente, cirugía reciente de bypass de arterias coronarias, arritmias refractarias, hipertesión severa incontrolada o no tratada, fracaso cardíaco no tratado.
- Hipertiroidismo incontrolado.
- Diabetes incontrolada.
- Sensibilidad al sulfito.
- Asma córtico dependiente.
- Feocromocitoma.
Contraindicaciones Relativas:
Pacientes en tratamiento con: antidepresivos tricíclicos, compuestos fenotiacínicos, IMAO, beta bloqueantes no selectivos; drogadicción a cocaína.
Una complicación muy severa para la utilización de los vasocontrictores se da en los pacientes con tirotoxicosis, que puede presentarse en pacientes con hipertiroidismo primario o secundario, o puede ser inducida por el uso excesivo de los suplementos tiroideos.
Los AL con vasocontrictor suministran una fuente de sulfito y por consiguiente en algunos casos de alergia demostrada deben ser contraindicada su administración.
Existe también una relación entre los pacientes con alergia al sulfito y asma córtico-dependiente, según unos estudios de Bush y cols. en 203 pacientes con asma.
A tener en cuenta el feocromocitoma caracterizado por la presencia de tumores productores de catecolaminas. El uso de vasocontrictores debe ser estrictamente evitado.
Puede utilizarse alguno de los AL que producen resultados aceptables sin vasocontrictor, como la mepivacaína pero, en todo caso, la mayoría de estos pacientes no deberían recibir terapia dental de forma ambulatoria.
Farmacodinamia y Farmacocinética
Los anestésicos tipo éster son metabolizados por las esterasas plasmáticas, pseudocolinesterasas y hepáticas, produciéndose el PABA. Los AL tipo amida se metabolizan en el hígado (la prilocaína también en los pulmones).
Los AL se excretan por la orina: los de tipo éster en un 100% ya metabolizados, los de tipo amida en un 90%, el resto es el anestésico sin metabolizar.
Prevención de Reacciones Adversas e Interacciones Medicamentosas
Además de los efectos de los vasocontrictores, referidos anteriormente, debemos tener en cuenta que los AL al actuar sobre órganos y tejidos dan lugar a: un aumento del tono basal del útero, una acción espasmolítica sobre la fibra lisa muscular, acción sobre la temperatura corporal, sobre la placa motora, sobre el ojo, sobre el SNC (ansiedad, inquietud, temblor y puede ocurrir la muerte por fallo respiratorio), sobre el sistema cardiovascular (produciendo, fundamentalmente, vasodilatación arteriolar e hipotensión).
Por ello es muy importante, para evitar reacciones indeseables a la solución anestésica, realizar una correcta historia clínica. Informarse de: alergias medicamentosas, existencia de cardiopatías que tal vez requieran profilaxis antibiótica, enfermedad asmática, tensión arterial, diabetes, convulsiones, intervenciones quirúrgicas, enfermedades tiroideas, embarazo, drogadicción, hepatitis, sida, medicaciones del tipo: antidepresivos, anticoagulantes, IMAO.
Las reacciones más frecuentes son causadas por: una sobredosis de anestésico (excepcional y muy probablemente por inyección intravascular al usar una técnica inapropiada), del vasocontrictor que le acompaña o de fármacos que se usen para reforzar la anestesia, aunque hay que considerar también las manifestaciones ocasionadas por hipersensibilidad y la propia idiosincrasia.
Debe existir un buen control hematológico, en los casos de alteración en la función hepática hay un retraso en la metabolización de las drogas así como una tendencia a la hemorragia. Hay que tener presente también a los pacientes con enfermedad renal en que la eliminación del anestésico puede estar retardada.
La diabetes no controlada es candidata a la contraindicación en el uso de AL, fundamentalmente por el vasocontrictor asociado.
Los antidepresivos tricíclicos y los tetracíclicos, útiles en el tratamiento de la depresión, del dolor crónico, interactúan con la adrenalina y noradrenalina por lo que se aconseja no usarlas.
Además será conveniente usar anestésicos sin vasocontrictor en pacientes que se están medicando con inhibidores de MAO, ya que las aminas simpaticomiméticas estarían potenciadas en su acción, aunque hay autores que no detectan problemas usando anestésicos con vasocontrictor en perros tratados con IMAO y clorpromacina.
Hay que extremar la precaución con los consumidores de cocaína al potenciar ésta la acción de la adrenalina.
La diplopia observada tras el uso de anestésicos locales están relacionados con efectos simpáticos y parasimpáticos.
Las interacciones farmacológicas son una de las causas de efectos adversos que se han achacado a los AL. Determinados autores llaman la atención más, a la hora de la interacción, en el vasocontrictor que en el anestésico propiamente.
Los vasocontrictores del tipo catecolaminas pueden ocasionar efectos indeseables sobre la actividad cardíaca debido a la interacción con fármacos que interfieran su lugar de acción, o bien con la farmacocinética de las catecolaminas. Este es el modo de acción de antidepresivos tricíclicos, IMAO, de los bloqueantes de los receptores beta-adrenérgicos, etc..
Los bloqueantes beta-adrenérgicos se utilizan en patología cardiovascular: como prevención de la angina de pecho, en la hipertensión arterial y prevención secundaria del infarto de miocardio. También pueden ser usados en el tratamiento del hipertiroidismo, migrañas, etc..
Hay otros componentes además del AL y el vasocontrictor cuya función es de conservación de los elementos primarios. Además del agua destilada, del cloruro sódico (para conseguir una solución isotónica), del hidróxido de Na (para mantener el pH si no hay vasocontrictor) existen los ésteres del ácido parahidroxibenzoico usados para mantener la esterilidad de la solución frente a la proliferación de bacterias y hongos.
Se emplean así mismo las sales del anhídrido sulfuroso (sulfitos y bisulfitos de Na) por su poder conservante de la solución y a la vez proteger la oxidación del vasocontrictor. Se les relaciona con reacciones de hipersensibilidad y causa de crisis asmáticas.
Se fija una cantidad crítica de metabisulfito de Na entre 0’6 y 0’9 mg que inyectada extravascularmente desencadena una crisis en un paciente susceptible. Así mismo el ácido etilendiaminotetraacético se utiliza también como antioxidante al aumentar la acción de los sulfitos.
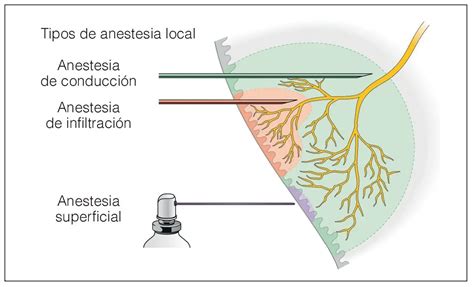
Anestésicos Locales de Uso Tópico
Algunos anestésicos locales pueden utilizarse tópicamente en la cavidad bucal para producir anestesia superficial. Su efecto real, sin embargo, es muy cuestionable.
Lo que se busca con este tipo de anestésicos es preparar la mucosa para aliviar el efecto ulterior de la punción; también se emplea para controlar el reflejo nauseoso en la toma de impresiones, en la realización de radiografías del sector posterior en pacientes con excesivo reflejo nauseoso; aliviar temporalmente el dolor de aftas, ulceraciones, decúbitos por prótesis, gingivitis; como anestesia intrapulpar; alivio pasajero del dolor dental; extracción de restos radiculares a punto de eliminarse, de dientes temporales muy reabsorbidos, en casos de hiperestesias dentinales, etc..
Los métodos de aplicación más habituales son: aplicación tópica de pastas, nebulizadores o rociadores, pistolas eyectoras y refrigeración.
Se puede usar una emulsión de aceite en agua, basada en la mezcla eutéctica de lidocaína-prilocaína, llamada Emla.
Algunos sprays llevan una concentración de lidocaína al 10% con lo que se ha de ir con cuidado con las presentaciones en spray sobretodo en niños, personas caquécticas o cuando se aplican de forma muy seguida, además algunos de estos anestésicos locales usados tópicamente son de tipo éster pudiendo provocar hipersensibilidad por contactos repetidos (p.e. la ametocaína).
Tipos de Anestesia Local
El odontólogo dispone de distintos tipos de anestesia local:
- Anestesia de infiltración
- Anestesia de conducción
- Anestesia intraligamentosa
Anestesia de infiltración
Este tipo de anestesia se utiliza habitualmente en el maxilar y en la mandíbula en la región de los dientes 34-44. Esta técnica consiste en inyectar el anestésico en el tejido del área de trabajo mediante diversas punciones.
Después de la inyección, el anestésico se difunde hacia las terminaciones nerviosas.

Anestesia de conducción
En general, la anestesia de conducción se utiliza para la supresión del dolor en la región de los dientes 48-45 y 38-35. En este caso se produce un bloqueo de la conducción del estímulo nervioso en el nervio sensitivo que inerva el área de trabajo.
La anestesia de conducción se aplica también en los territorios inervados por el nervio infraorbitario, el nervio palatino mayor, el nervio nasopalatino, el nervio mentoniano y el nervio bucal.
Anestesia intraligamentosa
Esta técnica se puede aplicar en todas las piezas dentarias. Sin embargo, la técnica de punción no es adecuada como inyección única en el tratamiento de ápices radiculares o para exodoncias quirúrgicas.
La inyección se aplica directamente en el espacio periodontal mesial y distal de los dientes anteriores y en los premolares. En el caso de los molares hacen falta varias punciones.
Historia de la Anestesia Local
Así fue como A. Niemann, un químico de Göttingen, descubrió que la cocaína aplicada en la mucosa oral ejercía un efecto anestésico local. En 1884 se llevó a cabo la primera anestesia de conducción del nervio dentario inferior con una solución de cocaína.
Sin embargo, dado que la cocaína es fuertemente adictiva, a principios del siglo pasado se desarrolló la procaína, una sustancia que no provoca adicción. La procaína fue durante décadas el anestésico por excelencia en todo tipo de intervenciones odontológicas, pero tenía el inconveniente de presentar un período de latencia demasiado largo (= inicio de acción retardado) y un potencial alergénico considerable. Por ello se ha abandonado su uso en la odontología.
Anestésicos Modernos
A mediados del siglo pasado se introdujeron en el mercado toda una serie de anestésicos nuevos. Actualmente la tetracaína y la benzocaína sólo se utilizan en la anestesia superficial. Están disponibles en forma de spray o en gel.
La lidocaína se sigue utilizando hoy en día como anestésico local y también en la anestesia superficial.
Los anestésicos mencionados provocan una vasodilatación y con ello una mayor perfusión del tejido, lo que favorece el paso más rápido del anestésico al tejido circundante.
La mepivacaína tiene la ventaja de que genera una vasodilatación mínima y proporciona, por lo tanto, una duración de acción adecuada.
La prolicaína se empezó a comercializar en 1960. No se debe utilizar ni en embarazadas ni en niños, o sólo bajo indicación estricta, debido a una serie de interacciones.
En 1969 se desarrolló el principio activo articaína, que hoy sigue siendo el anestésico local más vendido en el mercado alemán. A este éxito ha contribuido sobre todo su buena tolerabilidad y su reducida tasa de efectos adversos.
Para contrarrestar el efecto vasodilatador antes descrito y conseguir una duración de acción más larga, se añade a la mayoría de los anestésicos locales un vasoconstrictor, normalmente en forma de adrenalina. A través de la adición de dosis distintas del vasoconstrictor se consigue controlar la duración de la anestesia, como en el caso de la articaína.
Presentaciones de los Anestésicos Locales
Los anestésicos locales se comercializan actualmente en ampollas cilíndricas, ampollas de fácil ruptura y viales multidosis. En el caso de los viales multidosis se añade metilparabén como conservante, lo que incrementa considerablemente el potencial alergénico, por lo que se ha dejado de recomendar el uso de dichos viales.
Complicaciones y Precauciones
Se han descrito casos de reacciones alérgicas sobre todo a la procaína y la lidocaína, siendo mucho menos frecuentes a la articaína (en ampollas de fácil ruptura y ampollas cilíndricas). Sin embargo, no se pueden descartar del todo, por lo que se debe disponer siempre de una anamnesis completa del paciente.
El sulfito, añadido a todos los anestésicos locales con adrenalina como agente estabilizante, puede desencadenar crisis asmáticas en pacientes con antecedentes de asma.
En caso de sobredosificación o de una técnica de inyección defectuosa pueden darse otras complicaciones. Para evitar la inyección accidental en un vaso sanguíneo (inyección intravascular), se efectuará una aspiración previa adecuada, sobre todo en el caso de la anestesia de conducción.
Dosis Máxima
Debe advertirse que la dosis máxima puede ser menor en pacientes con enfermedades cardiocirculatorias, debido a una dosis máxima más baja del vasoconstrictor. Otras enfermedades de base también pueden exigir una reducción de la dosis máxima.
| Anestésico Local | Dosis Máxima (mg/kg) |
|---|---|
| Lidocaína | 4.5 |
| Articaína | 7 |
| Mepivacaína | 4 |
El personal de la consulta dental deberá estar en condiciones de detectar precozmente un empeoramiento del estado general del paciente con síntomas como mareo, palidez, inquietud, estados de ansiedad, disnea, alteraciones circulatorias, pérdida del conocimiento o incluso un paro respiratorio o cardiocirculatorio.
Por lo tanto, es imprescindible que todo el equipo asista periódicamente a sesiones de formación continuada en maniobras de reanimación. Los primeros síntomas de una reacción grave pueden aparecer sólo algunos segundos después de una inyección intravascular.
Fracaso de la Anestesia
En tejidos alterados por procesos inflamatorios, el pH está disminuido, lo que modifica la penetrabilidad en la membrana nerviosa y disminuye el efecto anestésico. Por ello no es raro que fracase la anestesia en el tratamiento de piezas afectadas por procesos inflamatorios agudos.
Anestesia Local Durante el Embarazo
En el embarazo se recomienda el uso de articaína y bupivacaína para la anestesia local, dado que su elevada unión a proteínas impide el paso rápido de estos principios activos al feto. No se dispone de evidencias de efectos teratogénicos de la anestesia de conducción en pacientes embarazadas.
Sin embargo, el uso de mepivacaína en el último trimestre del embarazo puede tener un efecto inductor de contracciones, por lo que está contraindicado.
Webinar: Claves del éxito en anestesia local odontológica
Mecanismo de Acción Detallado
Potencial de reposo de la membrana nerviosa
El potencial de reposo de la membrana nerviosa se sitúa entre 50-70 mV, lo que se debe a la distribución desigual de los iones (en la neurona existen concentraciones elevadas de iones potasio, mientras que en el medio extra-celular existen concentraciones elevadas de iones sodio). En estado de reposo, la membrana celular es prácticamente impermeable al paso de iones.
Excitación de la membrana nerviosa
Durante la excitación de la membrana nerviosa se produce en primer lugar una despolarización y más adelante una repolarización. La excitación se acompaña de una mayor permeabilidad de la membrana al paso de iones Na. Con la entrada rápida de iones Na se invierte el potencial de membrana de un valor negativo (potencial de reposo = -50 a -70 mV) a un valor positivo de +40 mV denominado potencial de acción.
Al final de la despolarización se produce la repolarización de la neurona, lo que consiste en el restablecimiento del mismo potencial negativo inicial a través del bombeo activo de iones Na hacia el medio extracelular.
Mecanismo de acción de la anestesia local
Las anestesias locales provocan un bloqueo reversible de la generación y de la propagación de los potenciales de acción en el nervio. El efecto se limita a un área determinada.
Por su unión reversible a receptores especiales de los canales de sodio, el anestésico local impide la entrada rápida de iones sodio en la fase de despolarización. Esto disminuye el potencial de acción o lo llega incluso a inhibir a dosis altas del anestésico local y reduce también la velocidad de conducción.
En una primera fase, se inhibe la percepción del dolor y posteriormente la sensibilidad térmica, la sensibilidad táctil y la barocepción. Con la desaparición del efecto anestésico se recuperan los distintos tipos de sensibilidad en orden inverso.
Higiene y Seguridad en el Trabajo
La Organización Mundial de la Salud (OMS) estableció en un dictamen de 1999 que el riesgo de infección en la anestesia local es alto. Por lo tanto, hoy en día es normal trabajar en condiciones higiénicas impecables utilizando jeringas e instrumentos estériles. Sin embargo, hay que tener presente que estos requisitos no se cumplen en todos los países.
Asimismo hay que recordar la necesidad de proteger al personal asistencial garantizando la eliminación segura de las jeringas y las agujas utilizadas. Las lesiones por punción siguen constituyendo un riesgo alto para el personal de la consulta dental.
En consecuencia, la Comisión Europea ha declarado la prevención de lesiones por instrumentos incisopunzantes uno de los objetivos prioritarios de la estrategia de la CE para la salud y la seguridad en el puesto de trabajo para el período 2007-2013.