El liquen plano, específicamente su manifestación oral (liquen plano oral o LPO), es una enfermedad mucocutánea común y crónica que afecta la piel y las membranas mucosas, particularmente la mucosa oral y genital. Afecta entre el 1 y el 2% de la población adulta, lo que la convierte en una de las mucodermatosis más frecuentes, con una mayor prevalencia en mujeres que en hombres.
Aunque el liquen plano oral puede afectar a niños, es relativamente raro. Actualmente, se desconoce la causa de esta enfermedad, pero se cree que las alteraciones en la inmunidad celular juegan un papel crucial en su desarrollo. Los linfocitos T CD8+ parecen atacar específicamente los queratinocitos basales, induciendo su apoptosis.
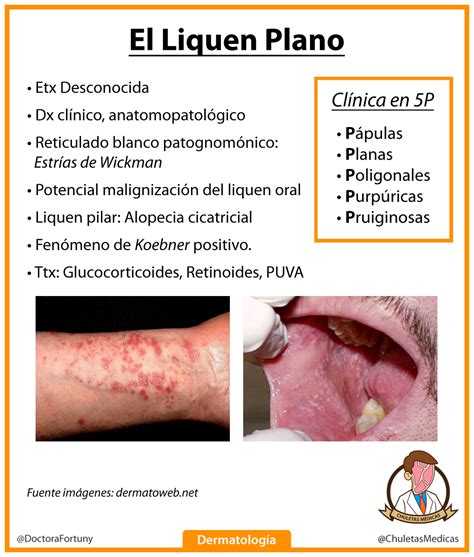
Diversas presentaciones del liquen plano oral.
Algunos estudios recientes sugieren que el sistema del interferón tipo I, que estimula la respuesta inmunitaria celular, desempeña un papel importante en las dermatitis de interfase, como el lupus eritematoso, el liquen plano y el eritema exudativo multiforme. También se ha observado una asociación con la infección por el virus de la hepatitis C, que parece ser más prevalente en Japón y los países de la cuenca mediterránea, aunque las opiniones de los especialistas varían en este aspecto.
Histopatológicamente, el liquen plano se caracteriza por un infiltrado linfocitario subepitelial denso en banda, compuesto principalmente por linfocitos T. Además, se observa una proliferación de linfocitos intraepiteliales y degeneración de los queratinocitos basales, que se transforman en cuerpos coloides (cuerpos de Civatte), localizados como estructuras eosinófilas homogéneas en el epitelio o en la membrana basal.
Manifestaciones Clínicas
Manifestaciones Cutáneas
A nivel cutáneo, el liquen ruber se manifiesta principalmente en las muñecas, los tobillos, las caras extensoras de las piernas y la región sacra. Clínicamente, se observan lesiones claras, papulares, poligonales, ligeramente sobreelevadas, de aproximadamente 0,5-1 cm. Estas lesiones están cubiertas por una serie de líneas blanquecinas de aspecto reticular, conocidas como estrías de Wickham.
Las pápulas pueden agruparse formando focos o confluir, lo que se considera la lesión elemental de las estrías de Wickham. En la piel, se distinguen distintos subtipos de liquen en función de la morfología (hipertrófico, atrófico, anular, actínico, ampolloso o ulceroso) o del patrón de distribución en la superficie corporal (lineal).
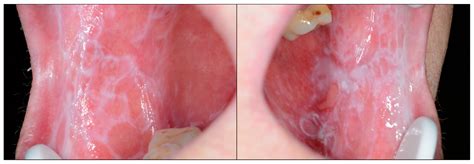
Síntomas comunes del liquen plano oral.
El liquen también puede provocar alteraciones patológicas de las faneras. En el liquen ruber planopilaris, se observa una afectación de los folículos capilares del cuero cabelludo o de la piel, especialmente en las caras flexoras de las grandes articulaciones y en la parte superior del tronco. En el cuero cabelludo, las lesiones evolucionan a una alopecia cicatricial que inicialmente muestra lesiones focales multiloculares, pero que puede resultar en áreas alopécicas extensas o incluso una alopecia total.
La afectación ungueal en el liquen ruber no es rara, a veces incluso como hallazgo aislado. En la primera fase, la enfermedad se manifiesta por acanaladuras longitudinales, así como por un adelgazamiento y un acortamiento de la placa ungueal. En casos graves, se puede observar una pérdida parcial o incluso total de la uña.
Manifestaciones Orales
El liquen plano oral (LPO) se localiza preferentemente en la mucosa yugal, siendo la encía, la lengua, el paladar o los labios localizaciones menos frecuentes. No existe unanimidad entre los médicos en relación con la clasificación del liquen plano oral en seis tipos clínicos. Los pacientes pueden presentar simultáneamente lesiones reticulares, atróficas y erosivas que reflejan distintos signos de actividad y estadios de las lesiones.
El tipo ampolloso debe considerarse como una «forma transicional», dado que las vesículas son frágiles, se abren rápidamente y dan paso a una forma erosivo-ulcerosa. Una clasificación simplificada podría dividirlo en dos formas objetivas, la hiperqueratinizada (reticular, en placas, papular) y la erosiva (ulcerativa, ampollosa, atrófica), y en dos formas subjetivas, la sintomática y la asintomática.
- Tipo Reticular: Se caracteriza por estrías blanquecinas de aspecto helechoide (estrías de Wickham).
- Tipo Papular: Se caracteriza por pápulas pequeñas de color blanco y se cree que representa el estadio precoz de la forma reticular.
- Tipo en Placas: Se caracteriza por lesiones superficiales, blancas, no desprendibles, similares a las de una leucoplasia.
- Tipo Atrófico: Comporta un adelgazamiento del epitelio, por lo que, además de las lesiones blanquecinas, también se observan áreas eritematosas.
- Tipo Ulceroso: Puede dar lugar a úlceras extensas cubiertas de fibrina en el centro de la lesión, mientras que en la zona periférica de la lesión se identifica la trama liquenoide típica.
- Tipo Ampolloso: Se caracteriza por la presencia de vesículas frágiles que suelen abrirse rápidamente.
La forma sintomática puede ser extremadamente dolorosa (con un dolor descrito a menudo como un ardor intenso) y dificultar la ingesta de alimentos, así como limitar considerablemente la higiene oral diaria.
Manifestaciones Genitales
La afectación genital del liquen es más frecuente en mujeres, pero los hombres también pueden presentar exantemas. En las mujeres, suele predominar el subtipo de liquen erosivo-atrófico, mientras que en los hombres se observan lesiones papulares, anulares o en placas en el prepucio o el glande. Los pacientes pueden referir un escozor muy intenso y una hiperalgesia en la zona genital afectada o, al contrario, pueden estar totalmente asintomáticos.
Otras Localizaciones Mucosas
Entre las localizaciones relativamente raras se incluyen la afectación de la mucosa esofágica y de la conjuntiva ocular. Algunas complicaciones pueden incluir disfagia, estenosis esofágicas o queratoconjuntivitis agudas.
Diagnóstico
En general, el diagnóstico del liquen plano oral (LPO) es clínico e histopatológico. Aunque un LPO con una trama reticular marcada, afectación simétrica de la mucosa oral y un exantema cutáneo manifiesto concomitante puede conformar un cuadro patognomónico, se recomienda obtener una muestra de mucosa oral para confirmar el diagnóstico y para descartar una posible displasia epitelial.
El diagnóstico diferencial debe hacerse sobre todo con reacciones liquenoides, leucoplasias orales, lupus eritematoso y con todo el espectro de enfermedades ampollosas autoinmunes. En casos dudosos, se recomienda realizar un análisis de inmunofluorescencia directa e indirecta y determinar la presencia de autoanticuerpos mediante ELISA.
Tratamiento
El tratamiento del liquen plano oral (LPO) consiste muy a menudo en aplicar corticosteroides tópicos, y sólo se administran medicamentos por vía sistémica en formas evolutivas graves. En estos casos, se consensuará el tratamiento con un dermatólogo experto.
En general, el paciente con LPO asintomático no precisa tratamiento. En los casos que proceda, se pueden eliminar factores irritantes locales. El paciente debe recibir, en primer lugar, una información detallada de su enfermedad, en la que se hará hincapié sobre todo en el carácter crónico del LPO.
Para el tratamiento farmacológico se da preferencia al uso de corticosteroides (habitualmente en forma de pasta adhesiva o gel tópico). Si este tratamiento no proporciona la respuesta deseada, se pueden utilizar corticosteroides más potentes, como clobetasol o betametasona, durante un período de tiempo corto. Se obtuvieron también resultados prometedores con inhibidores de la calcineurina tópicos, entre los cuales destacan tacrolimus y pimecrolimus.
En los cursos evolutivos tórpidos o en la afectación orogenital u orocutánea, se administran también corticosteroides sistémicos. En los casos resistentes al tratamiento, se puede añadir acitretina (análogo aromático sintético del ácido retinoico, 10 mg/día) a dosis bajas, después de haber descartado previamente una hepatopatía, una hipercolesterolemia y un embarazo.
Riesgo de Transformación Maligna
La posible transformación maligna del LPO ha sido objeto de numerosos debates controvertidos en el pasado. Algunos estudios han comunicado tasas de transformación maligna que oscilan entre el 0% y el 9% de las lesiones de LPO. Esta gran variabilidad parece deberse a que se han establecido diagnósticos iniciales de LPO sin disponer de un estudio histopatológico, a la aparición de carcinomas de células escamosas orales (CCEo) sin tener en cuenta la localización anatómica de la lesión inicial o sin considerar otros factores de riesgo carcinogénicos.
En un estudio prospectivo de los Países Bajos que hizo una distinción estricta entre LPO y reacción liquenoide, se demostró la presencia de un CCEo en tres de 173 pacientes. Curiosamente, todos los casos de transformación maligna aparecieron en el grupo de las reacciones liquenoides orales.
Seguimiento de los Pacientes con LPO
Es interesante comprobar que en la bibliografía no se encuentran datos que sugieren que un programa de citas de revisión intensivo en pacientes con LPO disminuye la morbimortalidad de los CCEo secundarios a un LPO. No obstante, parece más que razonable instaurar un programa de citas de revisión periódicas, dado que el LPO es una enfermedad crónica con fases de exacerbación y fases de remisión. Además, se considera que el LPO es una lesión precancerosa.
Los pacientes asintomáticos pueden ser sometidos a revisiones anuales. En pacientes sintomáticos se recomiendan revisiones a intervalos de 3 a 4 meses. Con este intervalo más corto entre revisiones se pretende optimizar la higiene oral, realizar el control evolutivo de posibles tratamientos farmacológicos y detectar precozmente zonas de mucosa de aspecto irregular.
Tabla 1: Características clínicas e histopatológicas típicas del LPO
| Característica | Descripción |
|---|---|
| Signos clínicos | Lesiones reticulares, papulares, en placas, atróficas, erosivas o ampollosas. |
| Localización | Mucosa oral, especialmente yugal, lengua y encías. |
| Histopatología | Infiltrado linfocitario subepitelial denso, degeneración de queratinocitos basales. |