Nuestra boca alberga una compleja comunidad de microorganismos: bacterias, hongos, virus y arqueas, que conforman el microbioma oral. El microbioma oral está compuesto por más de 700 especies bacterianas distintas, aunque cada persona alberga un subconjunto único de ellas. Este ecosistema dinámico necesita estar en equilibrio para cumplir su función protectora.
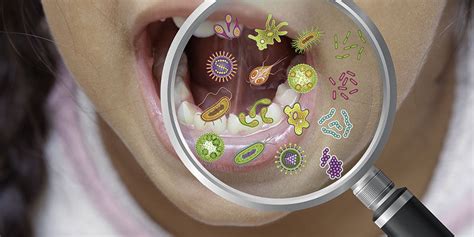
Es clave para mantener unas encías sanas, una buena digestión inicial y prevenir infecciones. La disbiosis ocurre cuando este equilibrio se rompe, generalmente por la acumulación de placa bacteriana, cambios hormonales, enfermedades sistémicas (como diabetes), tabaquismo o incluso el estrés.
¿Qué es la Enfermedad Periodontal?
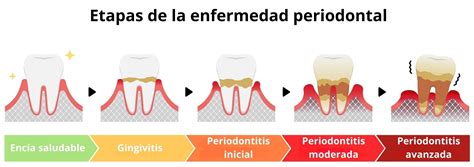
La enfermedad periodontal, también conocida coloquialmente como piorrea, es una enfermedad de las encías y tejidos que sujetan los dientes que, si no se trata, puede acabar provocando la pérdida dental. Esta enfermedad está muy relacionada con las bacterias de la boca. Cuando la higiene oral no es correcta, se acumula sobre los dientes una película blanco-amarillenta llamada placa bacteriana, que es lo que con el tiempo se calcifica y forma el sarro.
Factores de Riesgo de la Enfermedad Periodontal
Las causas que provocan el desarrollo y evolución de la enfermedad periodontal son múltiples entre las que destacamos:
- Factores Bacterianos
- Factores Genéticos (estudio de ADN permite determinar si un paciente es portador o no de las mutaciones que desarrollan formas más agresivas de enfermedad periodontal. El gen más conocido es el de la interleukina-1)
- Factores ambientales
- Factores inmunológicos
El biofilm es el principal factor etiológico en la inflamación de los tejidos periodontales. Además la transformación de gingivitis en periodontitis está influenciada por otros factores de riesgo. El tabaquismo es el principal factor de riesgo a sufrir periodontitis crónica, y además disminuye la respuesta al tratamiento periodontal. La diabetes mellitus es la principal enfermedad sistémica asociada al desarrollo de periodontitis crónica.
Las tensiones de la vida diaria y las emociones negativas regulan varios sistemas fisiológicos, incluidos el endocrino e inmunitario. Varios estudios vinculan la periodontitis con variables psicosociales que actúan como favorecedores de la enfermedad periodontal. La genética es clave en la predisposición y desarrollo de la periodontitis.
Bacterias Periodontales Patógenas
Las enfermedades periodontales son afecciones que afectan los tejidos que rodean y soportan los dientes, y son causadas por bacterias específicas. Estas bacterias periodontales patógenas no solo pueden provocar problemas bucales, sino que también están vinculadas con diversas condiciones sistémicas. Las principales bacterias responsables de la periodontitis pertenecen al complejo rojo (Porphyromonas gingivalis, Tannerella forsythensis y Treponema denticola) y naranja (Prevotella intermedia y Campylobacter rectus), y que se relacionan con enfermedad periodontal moderada y severa, mientras que el complejo amarillo (estreptococos) es menos virulento.
Las bacterias juegan un papel muy importante en nuestro organismo, son necesarias para el comienzo de la inflamación pero por sí solas son insuficientes para el desarrollo de la enfermedad periodontal. Resulta imprescindible para los profesionales la identificación de dichas bacterias puesto que no todas presentan el mismo grado de patogenicidad y así poder transmitir a los pacientes cuales de ellas son las que desembocan en formas más severas de esta patología periodontal.
Bacterias Periodontales Comunes
Entre las más comunes y peligrosas bacterias periodontales se encuentran:
- Porphyromonas gingivalis: Conocida por su capacidad de evadir el sistema inmunológico y destruir el tejido gingival.
- Aggregatibacter actinomycetemcomitans: Frecuentemente asociada con periodontitis agresiva, especialmente en adultos jóvenes.
- Tannerella forsythia: Implicada en la progresión de la periodontitis crónica.

Estas bacterias producen toxinas y enzimas que dañan el tejido periodontal, lo que puede llevar a la pérdida de dientes si no se trata adecuadamente.
En la actualidad existe evidencia científica que avala que la presencia de determinadas bacterias (Aggregactibacter actinomicentemcomitans, Porphyromonas gingivalis) aumentan el riesgo de presentar una enfermedad periodontal más agresiva y por ello que se produzca mayor pérdida de inserción de los dientes (hueso y encía). Otras bacterias como T.forsythia, P.intermedia o T.denticola pueden ser las responsables del comienzo de enfermedad periodontal.
De igual modo, se ha estudiado que a través de la saliva se produce una transmisión de de bacterias, que sumado a otros factores de riesgo, puede dar lugar al desarrollo de enfermedades periodontales. Por todo ello es imprescindible tener una excelente salud periodontal y en ocasiones conviene hacer estudios microbiológicos a los miembros de la familia.
Diagnóstico de Infecciones Periodontales
Para detectar la presencia de estas bacterias, existen diversos métodos clínicos que los dentistas pueden utilizar:
- Pruebas microbiológicas: Se toman muestras de la placa dental y se envían a un laboratorio para identificar las bacterias específicas presentes.
- Pruebas de ADN: Utilizan técnicas avanzadas para detectar la presencia de ADN bacteriano en las muestras de placa.
- Pruebas de sensibilidad a los antibióticos: Estas pruebas ayudan a determinar qué antibióticos serían más efectivos en el tratamiento de la infección periodontal.
Estas pruebas son cruciales para personalizar el tratamiento y asegurarse de que se están abordando las bacterias específicas presentes en cada paciente.
El estudio microbiológico es parte del estudio periodontal (periodontograma + radiografías + fotografías), resulta indoloro y sencillo de realizar. Consiste en obtener una muestra del fluido crevicular (entre la encía y el diente) con puntas de papel. A continuación, dichas puntas se introducen en un tubo eppendorf y se mandan a analizar al laboratorio correspondiente a la espera de los resultados. En el laboratorio analizan y cultivan las puntas de papel y especifican la presencia o no de bacterias, cuales son y si requieren tratamiento antibiótico.

En la actualidad se están creando numerosas resistencias a los antibióticos por el mal uso de los mismos. No es correcto que todo paciente periodontal requiera siempre antibiótico, ya sea previo o simultáneo al tratamiento periodontal. Es aquí donde los profesionales hacemos especial hincapié en los análisis microbiológicos para administrar el antibiótico y dosis necesaria acorde con las bacterias presentes tras los resultados del examen bacteriano.
Prevención de Infecciones Periodontales
La prevención es fundamental para evitar la aparición de enfermedades periodontales. Algunas medidas efectivas incluyen:
- Higiene bucal adecuada: Cepillarse los dientes al menos dos veces al día, usar hilo dental y enjuague bucal antibacteriano.
- Visitas regulares al dentista: Las limpiezas profesionales y los chequeos periódicos ayudan a identificar y tratar problemas a tiempo.
- Dieta balanceada: Evitar el consumo excesivo de azúcares y alimentos procesados que pueden favorecer el crecimiento bacteriano.
- No fumar: El tabaco es un factor de riesgo significativo para la enfermedad periodontal.
Tener muy buena higiene oral: hay que cepillarse 3 veces al día, después de cada comida y, en la edad adulta, es fundamental la higiene interdental, bien con seda o cepillos interdentales. Llevar control de enfermedades como la diabetes, que tiene una relación bidireccional con la periodontitis. Visitar al dentista o periodoncista con la frecuencia que te marquen.
El estudio microbiológico debe ser lo más exhaustivo posible y permitirá determinar el éxito del tratamiento junto con una correcta colaboración por parte del paciente, correcta técnica de higiene oral así como la puntualidad en los controles y mantenimientos periodontales posteriores.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Enfermedad Periodontal y Artritis Reumatoide
La enfermedad periodontal (EP) y la artritis reumatoide (AR) son enfermedades inflamatorias crónicas multifactoriales que tienen en común algunos factores etiopatogénicos y la destrucción de los tejidos dentoalveolares y de las articulaciones sinoviales, de tal forma que se han identificado anticuerpos contra microorganismos periodontales en el fluido crevicular, líquido sinovial y en la membrana sinovial.
Los estudios incluidos evidenciaron la presencia de microrganismos periodontales en el líquido sinovial en sujetos con EP y AR, asociando la prevalencia de P. gingivalis con el aumento de los niveles de anticuerpos anti-CCP, lo que podría exacerbar los procesos inflamatorios y producir reacciones autoinmunes en AR.
tags: #microorganismos #de #la #enfermedad #periodontal