Cada diente se compone de varias partes importantes, tanto visibles como invisibles. La estructura de un diente está compuesta por dos partes: una visible y otra invisible.
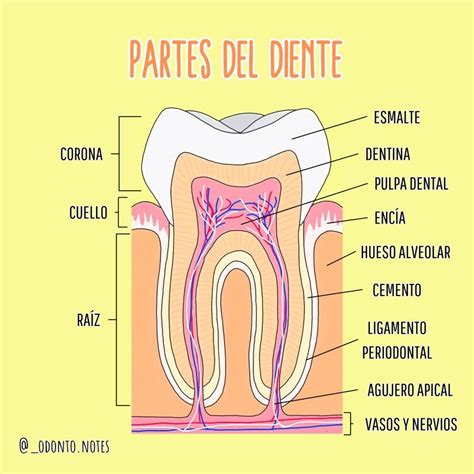
Anatomía del Diente
Para entender cómo la periodontitis afecta la salud dental, es crucial conocer las partes del diente y su función:
- Corona: Esta es la parte visible del diente que se encuentra por encima de la línea de las encías. Es la parte del diente que nos permite llevar a cabo las funciones de masticación de los alimentos.
- Raíz: Esta es la parte del diente que está debajo de la línea de las encías y que se inserta en el hueso de la mandíbula o el maxilar. Es la encargada de soportar el diente y se encuentra en el interior del maxilar.
- Cuello: Es la parte que supone la unión entre la corona y la raíz, podemos encontrarla en el borde de la encía. La raíz está unida a la corona a través del cuello y también del ligamento periodontal y está rodeada por el cemento.
- Esmalte dental: Es la capa más externa de la corona y es la sustancia más dura del cuerpo humano. El esmalte dental tiene la función de proteger la corona, y lo logra debido a que es el tejido más duro y resistente de todo el cuerpo humano.
- Dentina: Es la capa que se encuentra debajo del esmalte y del cemento dental. La dentina es la capa localizada por debajo del esmalte. Al igual que la anterior, también está formada por un material muy resistente y aporta el color de la corona.
- Pulpa: Es la parte más interna del diente y contiene el nervio y los vasos sanguíneos. Es una parte del diente muy sensible.
- Cámara pulpar: Es el espacio en el centro del diente donde se encuentra la pulpa.
- Conductos radiculares: Son los canales que conectan la cámara pulpar con las raíces del diente.
- Ligamento periodontal: Es el tejido que conecta la raíz del diente con el hueso de la mandíbula o el maxilar. Es una de las partes que forman las estructuras que soportan el diente.
- Hueso alveolar: Es el hueso que rodea las raíces de los dientes y los sostiene en su lugar.
Tipos de dientes
Los dientes se clasifican según su forma y función:
- Incisivos: Son los dientes frontales y están diseñados para cortar los alimentos. Incisivos: son los dientes frontales y se utilizan para cortar los alimentos.
- Caninos: Son los dientes puntiagudos que se encuentran entre los incisivos y los molares. Caninos: son los dientes que están justo al lado de los incisivos y se utilizan para rasgar y desgarrar los alimentos.
- Premolares: Son los dientes que se encuentran entre los caninos y los molares. Premolares: son los dientes que están entre los caninos y los molares y se utilizan para triturar y moler los alimentos.
- Molares: Son los dientes posteriores y tienen superficies planas y masticatorias que se utilizan para moler y triturar los alimentos. Molares: son los dientes más grandes en la boca y se utilizan para triturar y moler los alimentos.
La A la posición más cercana al centro de la boca y la D la más alejada.
Enfermedades Periodontales: La Periodontitis
La periodontitis -también llamada piorrea- forma parte de las llamadas enfermedades periodontales, unas patologías que afectan a las encías. La gingivitis es una patología que tiene lugar debido a una higiene bucodental insuficiente. Fruto de ella, aparece la placa bacteriana en los dientes, la cual se solidifica y se convierte en sarro. Si esta gingivitis no se trata, derivará en una periodontitis, un estado más avanzado de la patología y bastante más grave.
Si la piorrea no se trata adecuadamente, ocasiona problemas irreversibles en las encías, los dientes y el hueso que sujeta las piezas dentales. Entre dichos problemas, el más grave es la pérdida de dientes, ya que se caen al perder el soporte sobre el que se sujetaban.
Como decíamos, la enfermedad periodontal está provocada, principalmente, por unas bacterias que se acumulan en el sarro y la placa dental. Si no eliminamos adecuadamente la placa mediante el cepillado y el uso de hilo dental, esta endurece y se convierte en sarro, pudiendo además introducirse por debajo de la encía. El sarro es más difícil de eliminar y proporciona un ambiente propicio para el crecimiento bacteriano.
Diagnóstico de la Periodontitis
El primer estudio consiste en la realización de radiografías dentales, además de una medición de la profundidad del sarro alojado en el interior de las encías. Así, el periodoncista es capaz de determinar en qué grado se encuentra la enfermedad y establecer un diagnóstico para cada pieza afectada.
El color amarillo indica que la profundidad del sondaje es mayor que 5 milímetros, el rojo que se encuentra entre 4 y 5 y, por último, el color negro representa una profundidad de entre 1 y 3 milímetros. Por su parte, las encías sangrantes se representan con un rombo rojo en cada pieza dental.
Análisis Bacteriano
Como hemos dicho, la periodontitis está causada por la presencia de agentes patógenos en nuestra boca. Por ello, y con el fin de determinar cuáles son exactamente las bacterias, el dentista toma una muestra de las bolsas periodontales para proceder a su análisis. A través de este estudio, es posible detectar seis tipos de bacterias, de las cuales son dos las más peligrosas para las encías.
Así, si encontramos aggregatibacter actinomycetemcomitans, porphyromonas gingivalis o ambas, sabremos la gravedad de la enfermedad. Este paso es fundamental, pues solo sabiendo qué bacteria está dañando a nuestras encías es posible recetar un antibiótico realmente efectivo y adecuado.
Como prevenir la periodontitis y qué hacer si ya la tengo
Tratamiento de la Periodontitis
Curar la periodontitis es posible y, de hecho, hay varias maneras de llevar a cabo un tratamiento periodontal. Sea cual sea, lo cierto es que debe realizarse de una forma muy minuciosa y contemplar un seguimiento periódico del estado del paciente para evitar la recidiva.
El raspado y alisado es un proceso de limpieza periodontal muy profundo que consigue eliminar la placa bacteriana solidificada acumulado debajo de las encías. Por tanto, el raspado que llevamos a cabo en nuestra clínica está medido y planificado de manera muy minuciosa.
Tras ambas citas, nuestros profesionales incidirán mucho en explicar cómo debe ser la higiene oral del paciente para evitar la futura reaparición de la periodontitis. Entre cuatro y seis semanas después del tratamiento, volvemos a citar al paciente para realizar unas nuevas mediciones del sarro alojado en las encías y comprobar el estado de su salud bucal.
Dado que contamos con unos registros iniciales, podemos comparar ambas mediciones y determinar el éxito del tratamiento. Una vez que la periodontitis ha sido erradicada, pautamos un plan de mantenimiento periodontal y revisiones para evitar la recidiva. En el tratamiento de la periodontitis, el seguimiento posterior es tan importante como los propios curetajes.
Cada persona puede presentar la periodontitis en una fase diferente, es decir, no tiene por qué tener la misma profundidad en todos los dientes o en la boca completa. Por eso, es fundamental comprobar la profundidad del sarro y ver cuántos dientes están afectados por las bacterias.
En la mayoría de los casos, la piorrea se cura con el tratamiento periodontal que acabamos de describir. Sin embargo, en algunas ocasiones, la periodontitis ha avanzado tanto que no se puede eliminar mediante esta intervención. De darse esta situación, está indicada la realización de una cirugía de acceso periodontal.
Por tanto, es recomendable evitar llegar a este punto en el que la piorrea se encuentra tan avanzada que es necesaria una cirugía periodontal. Así, los profesionales podrán darte pautas para revertir sus efectos antes de desarrollar piorrea y no tener que recurrir a otro tipo de tratamientos más invasivos. De esta manera, no solamente nos aseguramos la correcta y rápida eliminación de la enfermedad. Además, evitamos que la periodontitis vuelva a aparecer con el paso del tiempo.
Factores de riesgo de la Periodontitis
- Tabaco: El tabaco es uno de los factores de riesgo más significativos en el desarrollo y progresión de la periodontitis. Fumar o usar productos de tabaco de cualquier forma puede tener un impacto negativo en la salud oral y aumentar la gravedad de la enfermedad periodontal.
- Compromete la respuesta inmune: fumar debilita el sistema inmunológico y disminuye la capacidad del cuerpo para combatir infecciones, incluidas las infecciones bacterianas que ocurren en las encías.
- Aumenta la acumulación de placa bacteriana: el tabaco afecta la composición de la saliva, reduciendo sus propiedades antimicrobianas.
- Enmascara los síntomas: fumar puede enmascarar los síntomas de la periodontitis, lo que dificulta su detección temprana. Las encías de los fumadores a menudo pueden parecer menos inflamadas debido a la vasoconstricción causada por el tabaco, lo que puede ocultar su enrojecimiento y sangrado.
- Genética: Si tienes antecedentes familiares de la enfermedad, es más probable que estés en riesgo, aunque no significa que uno desarrollará necesariamente la enfermedad. Los factores ambientales y el cuidado adecuado de la salud bucal desempeñan un papel fundamental en la prevención de la periodontitis, incluso en personas genéticamente susceptibles.
- Respuesta inflamatoria: los genes pueden influir en la respuesta inflamatoria del cuerpo ante la presencia de bacterias y placa bacteriana en las encías. Algunas personas pueden tener una respuesta inflamatoria más pronunciada, lo que conduce a una mayor destrucción de los tejidos periodontales.
- Interacción entre genes y factores ambientales: existe una interacción compleja entre los genes y los factores ambientales, como la higiene bucal, el tabaquismo y las enfermedades sistémicas.
- Estrés: El estrés es un factor que puede influir en la salud general del cuerpo, incluida la salud oral. Existe una relación bidireccional entre el estrés y la periodontitis, lo que significa que el estrés puede afectar el desarrollo y la progresión de la enfermedad periodontal, y a su vez, la presencia de periodontitis puede aumentar los niveles de estrés.
- Respuesta inmunológica: el estrés crónico puede debilitar el sistema inmunológico, lo que puede afectar la capacidad del cuerpo para combatir las infecciones, incluidas las infecciones bacterianas que ocurren en las encías.
- Cambios en los hábitos de cuidado oral: en situaciones de estrés, es posible que una persona descuide su higiene bucal, como olvidar cepillarse los dientes adecuadamente o dejar de usar hilo dental regularmente.
- Mayor sensibilidad a la enfermedad: el estrés crónico puede hacer que una persona sea más susceptible a enfermedades en general, incluida la periodontitis. El estrés puede alterar la respuesta inflamatoria del cuerpo y dificultar la capacidad de los tejidos periodontales para sanar y regenerarse.
- Bruxismo: El bruxismo es la acción involuntaria de rechinar o apretar los dientes sin propósitos funcionales, que genera tensión muscular en la mandíbula y la boca.
- Embarazo: Durante el embarazo, el cuerpo experimenta una serie de cambios hormonales que pueden afectar la salud bucal y aumentar el riesgo de desarrollar o empeorar la periodontitis.
- Diabetes: La diabetes y la periodontitis también tienen una relación bidireccional. Por un lado, la diabetes mal controlada puede aumentar el riesgo de desarrollar periodontitis debido a su impacto negativo en el sistema inmunológico y la capacidad de curación.
- Artritis Reumatoide: La artritis reumatoide, una enfermedad autoinmune que afecta las articulaciones, se ha relacionado con la periodontitis.
- Medicamentos: Algunos medicamentos pueden tener efectos secundarios que afectan la salud bucal y pueden aumentar el riesgo de desarrollar periodontitis. Estos pueden incluir alteraciones en la composición de la saliva, disminución del flujo salival, cambios en la respuesta inmunológica o mayor riesgo de infecciones.
- Anticonvulsivantes y antihipertensivos: algunos como la fenitoína, el ácido valproico o los inhibidores de la enzima convertidora de angiotensina (IECA) , se han relacionado con un mayor riesgo de desarrollar hiperplasia gingival.
- Inmunosupresores: medicamentos como los corticosteroides y otros utilizados en el tratamiento de enfermedades autoinmunes, pueden debilitar el sistema inmunológico.
- Medicamentos que reducen la producción de saliva: algunos medicamentos, como los antidepresivos tricíclicos, los antihistamínicos, los relajantes musculares y los medicamentos para la enfermedad de Parkinson, pueden reducir la producción de saliva. La saliva desempeña un papel crucial en la protección de los tejidos bucales y en la eliminación de bacterias y partículas de alimentos.
- Medicamentos que afectan el metabolismo óseo: medicamentos utilizados en el tratamiento de la osteoporosis y otras condiciones relacionadas con el metabolismo óseo, como los bifosfonatos, pueden tener efectos secundarios que afectan la salud bucal.
Prevención de la Periodontitis
La periodontitis puede prevenirse en gran medida con una buena higiene bucal. Cepilla tus dientes bien, como mínimo, dos veces al día . Esto hará que la película de bacterias se elimine. Lleva una dieta equilibrada. Elija una variedad de comidas de los grupos básicos de alimentos, tales como cereales, frutas, vegetales, carne, pescado, y productos lácteos, como leche, queso o yogur.
Relación con otras enfermedades
- Enfermedades cardiovasculares: La periodontitis se ha asociado con un mayor riesgo de enfermedades cardiovasculares, como enfermedades del corazón, accidente cerebrovascular y aterosclerosis.
- Enfermedades respiratorias: Se ha observado una asociación entre la periodontitis y enfermedades respiratorias como la neumonía y la enfermedad pulmonar obstructiva crónica (EPOC). La inhalación de bacterias provenientes de la cavidad bucal puede llegar a los pulmones y desencadenar infecciones respiratorias.
- Alzheimer: La relación entre la periodontitis y el Alzheimer es un área de investigación activa y aún se están explorando los posibles vínculos entre estas dos condiciones. Algunos estudios sugieren una asociación entre la enfermedad periodontal y un mayor riesgo de desarrollar enfermedad de Alzheimer o demencia. Tanto la periodontitis como el Alzheimer están asociados con la inflamación crónica y la respuesta inmunológica alterada. La periodontitis provoca una respuesta inflamatoria en las encías debido a la acumulación de bacterias en la placa dental.
Datos importantes sobre la Periodontitis
- La periodontitis no es una enfermedad contagiosa en el sentido de que no se transmite de una persona a otra mediante contacto directo.
- La periodontitis es una enfermedad crónica, lo que significa que no se puede “curar” por completo. Sin embargo, con el tratamiento adecuado y el cuidado continuo, es posible detener la progresión de la enfermedad y mantenerla bajo control.
- Si bien la periodontitis puede afectar a personas de todas las edades, es más común en adultos. La enfermedad generalmente se desarrolla con mayor frecuencia después de los 30 años. Sin embargo, la mala higiene oral y otros factores de riesgo pueden hacer que los adolescentes y adultos jóvenes también sean susceptibles a la enfermedad.
- Sí, la periodontitis puede afectar la estabilidad de los implantes dentales. La infección y la inflamación causadas por la enfermedad pueden debilitar los tejidos de soporte alrededor de los implantes, lo que puede resultar en la pérdida de los mismos.