El tejido pulpar es una parte vital de la anatomía dental, ubicada en el interior de los dientes y compuesta por nervios, vasos sanguíneos y tejido conectivo. El tejido pulpar, comúnmente conocido como «la pulpa», es la parte central de un diente que contiene nervios, vasos sanguíneos y tejido conectivo. La pulpa se encuentra en la cámara pulpar y los conductos radiculares, y es responsable de la formación del diente durante su desarrollo, así como de su nutrición y defensa. Las enfermedades del tejido pulpar pueden causar dolor significativo y, si no se tratan adecuadamente, pueden llevar a la pérdida del diente afectado.
¿Qué es la Pulpitis?
La pulpitis es una afección dental común que puede causar dolor significativo y complicaciones si no se trata adecuadamente. La pulpitis es una inflamación de la pulpa dental, el tejido blando en el interior de los dientes que contiene nervios y vasos sanguíneos. Es importante entender esta condición, ya que puede afectar tanto la salud dental como la calidad de vida general del individuo.
Causas Principales de la Pulpitis
La pulpitis puede ser provocada por diversas causas, entre ellas:
- Caries dentales: que penetran la capa externa del diente y alcanzan la pulpa. Con frecuencia, la pulpitis es la consecuencia inmediata del daño cariogénico. La caries es un proceso de destrucción de los dientes que provoca la desmineralización progresiva del esmalte y la dentina.
- Traumas dentales: como fracturas o golpes que afectan los dientes. Otras causas de pulpitis pueden ser las fracturas dentales que exponen la pulpa a las bacterias, pero también los traumatismos dentales crónicos como, por ejemplo, los provocados por el bruxismo (el hábito de rechinar los dientes mientras se duerme) o las maloclusiones que provocan una masticación desequilibrada.
- Infecciones bacterianas: que invaden la pulpa a través de cavidades o fisuras. El punto de partida y la causa principal de la pulpitis, una afección que puede ser muy dolorosa, es una infección microbiana que proviene habitualmente de una lesión de caries o de una lesión periodontal que afecte el ápice del diente que se extiende a la pulpa dental.
Factores de Riesgo
Algunos factores aumentan el riesgo de desarrollar pulpitis, incluyendo:
- Mala higiene dental: que facilita la acumulación de placa y caries.
- Historial de enfermedades dentales: como caries frecuentes o tratamientos dentales previos.
Síntomas Comunes de la Pulpitis
Los síntomas típicos de la pulpitis incluyen:
- Dolor dental intenso: especialmente al masticar o al exponerse a temperaturas extremas. El dolor suele ser de difícil localización y particularmente intenso, a menudo acompañado de la sensación de un diente palpitante, siendo este el síntoma más evidente de la patología. En algunos casos también puede producirse de forma espontánea y el paciente se esfuerza por localizar el diente que le causa dolor, llegando a confundir los arcos mandibulares y maxilares. El dolor de muelas puede extenderse al oído, la sien, la cara y el cuello de forma profunda y continua.
- Sensibilidad prolongada: al calor o al frío.
Tipos de Pulpitis
La pulpitis, dependiendo de la profundidad de la lesión y del nivel de inflamación, puede manifestarse de dos formas diferentes:
- Pulpitis reversible: Es una inflamación leve de la pulpa que puede revertirse si se elimina la causa del problema, como una caries temprana o un empaste defectuoso. Es una inflamación superficial de la pulpa con capacidad reparativa. Es la primera respuesta inflamatoria. La mayoría de pulpitis reversibles son asintomáticas. Si hay síntomas, estos son de dolor ante estímulos, como el frío, los dulces, los ácidos, el roce y la impactación alimentaria. Este dolor suele ser de escasa duración que cede en segundos y al desaparecer el estímulo.
- Pulpitis irreversible: Es una inflamación severa que no puede revertirse, y la pulpa está dañada de manera permanente. Los síntomas incluyen dolor intenso y constante, sensibilidad prolongada al frío y al calor, y dolor al morder. Generalmente es una pulpitis reversible que no recibe tratamiento. Las pulpitis irreversibles de tipo sintomático tienen una sintomatología de dolor intenso, espontáneo o provocado y de larga duración (unos minutos). En procesos purulentos, el frío calma el dolor (al provocar una contracción de forma temporal de los vasos). Las de tipo asintomático se encuentran la mayoría de las pulpitis irreversibles. Llegan a la clínica cuando se transforman en sintomáticas.
La Pulpitis
Necrosis Pulpar
La necrosis pulpar es una patología dental que se produce cuando el tejido pulpar del interior del diente muere de forma irreversible. La pulpa dental, compuesta por nervios, vasos sanguíneos y tejido conectivo, es esencial para la vitalidad y el desarrollo del diente. La etiología o causa de la necrosis es la presencia de bacterias o no. Cuando existe una caries o un traumatismo que deja la pulpa abierta, la necrosis es producida por bacterias. La necrosis es asintomática.
Causas de la Necrosis Pulpar
Una de las causas más comunes de necrosis pulpar es la caries dental profunda que, al no ser tratada a tiempo, alcanza el tejido pulpar e introduce bacterias en su interior. Los traumatismos dentales también representan una causa importante.
Diagnóstico de la Necrosis Pulpar
Identificar la necrosis pulpar en sus primeras fases no siempre resulta sencillo, ya que en ocasiones cursa de forma asintomática. El diagnóstico de la necrosis pulpar se realiza a través de una combinación de examen clínico, pruebas de sensibilidad dental y radiografías.
Tratamiento de la Necrosis Pulpar
El tratamiento de elección en la mayoría de los casos es la endodoncia, más conocida como tratamiento de conducto. Cuando el daño es demasiado extenso y la estructura dental no puede ser conservada, puede ser necesario realizar la extracción del diente afectado.
Otras Patologías Periapicales
Las lesiones periapicales son patologías que ocurren frecuentemente en el hueso alveolar, resultado de la necrosis de la pulpa dental. La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular.
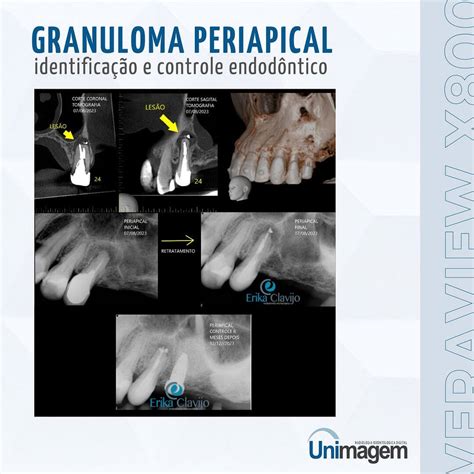
Absceso Periapical
Un absceso periapical es una acumulación de pus que se forma en la punta de la raíz de un diente infectado. Esta condición es el resultado de una infección bacteriana que se ha propagado desde la pulpa necrótica hasta el hueso circundante. Los síntomas incluyen dolor intenso, hinchazón, sensibilidad al tacto, fiebre y malestar general.
Granuloma Periapical
El granuloma periapical es una lesión inflamatoria crónica que se forma en el extremo de la raíz de un diente con necrosis pulpar. Aunque no es tan doloroso como un absceso, puede causar molestias y sensibilidad.
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar. Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial. Es el quiste más frecuente de los maxilares, representan más del 50%.
Tabla: Clasificación de Quistes Odontogénicos según la OMS
| Tipo de Quiste | Descripción |
|---|---|
| Quiste Radicular | Se desarrolla a partir de restos epiteliales en el ligamento periodontal debido a inflamación pulpar. |
| Quiste Dentígero | Asociado con la corona de un diente no erupcionado. |
| Quiste Odontogénico Queratinizante | Quiste con revestimiento epitelial característico y alto potencial de recurrencia. |
Tratamiento de las Enfermedades del Tejido Pulpar
El tratamiento de las enfermedades del tejido pulpar depende del tipo y la gravedad de la afección.
- Tratamiento de conducto (Endodoncia): El tratamiento de conducto es el procedimiento más común para tratar enfermedades del tejido pulpar, especialmente en casos de pulpitis irreversible, necrosis pulpar y abscesos periapicales. Este tratamiento implica la eliminación de la pulpa infectada o muerta, la limpieza y desinfección de los conductos radiculares, y el sellado de los mismos para prevenir futuras infecciones. Cuando la afectación pulpar es limitada, la pulpitis se trata simplemente eliminando la caries.
- Medicamentos: En casos de infección severa, como un absceso periapical, el dentista puede recetar antibióticos para controlar la infección antes de realizar el tratamiento de conducto. En primer lugar, el dolor puede controlarse mediante la administración de fármacos analgésicos que pueden enmascarar los síntomas y proporcionar alivio al paciente.
- Extracción dental: Si el diente está gravemente dañado y no puede salvarse mediante un tratamiento de conducto, puede ser necesario extraer el diente.
- Cirugía endodóntica: En algunos casos, puede ser necesaria una cirugía endodóntica, como una apicectomía, para tratar infecciones persistentes en el extremo de la raíz del diente.
- Tratamiento de la pulpitis reversible: El tratamiento de la pulpitis reversible es tratar la causa.
Prevención
La mejor estrategia frente a la necrosis pulpar es la prevención. La prevención es clave para mantener la salud del tejido pulpar y evitar complicaciones graves.
- Cepillarse los dientes al menos tres veces al día con dentífricos adecuados.
- Realizar revisiones periódicas en el dentista, al menos una o dos veces al año.
tags: #patologias #de #la #pulpa #dental