La periodontitis es una enfermedad asociada a la formación de biofilms subgingivales adheridos a las superficies dentarias. Estos biofilms generan una respuesta inflamatoria crónica que no es capaz de detener el proceso infeccioso y cursa con destrucción progresiva del aparato de soporte de los dientes.
Sus características principales incluyen la pérdida de soporte del tejido periodontal, que se manifiesta por pérdida de inserción clínica (CAL), la pérdida de hueso alveolar evaluada radiográficamente, la presencia de bolsas periodontales y el sangrado gingival (Papapanou y cols. 2018). Aunque en la mayoría de los casos es prevenible y tratable, su falta de tratamiento puede provocar la pérdida de dientes, lo que puede ocasionar una alteración de la función masticatoria y de la estética, y ser una fuente de desigualdad social que deteriora considerablemente la calidad de vida de los pacientes que la padecen.
Además, esta enfermedad es un importante problema de salud pública debido a su elevada prevalencia, al ser la enfermedad inflamatoria crónica no contagiosa más común en los seres humanos. Su prevalencia en las formas más leves de periodontitis puede llegar al 50 % de la población adulta (Billings y cols. 2018), mientras que la periodontitis avanzada, según el estudio Global Burden of Disease 2010, es de alrededor del 11%, lo que da lugar a una proporción sustancial del edentulismo y la disfunción masticatoria, generando un impacto negativo en la salud general y originando importantes costes de atención odontológica (Tonetti y cols. 2017).
Las infecciones periodontales están asociadas con una variedad de enfermedades sistémicas, incluida la diabetes (Sanz y cols. 2018), las enfermedades cardiovasculares (Tonetti y cols. 2013; Sanz y cols. 2020), enfermedades reumatoides o enfermedades neurodegenerativas (Genco y Sanz 2020). Estos datos confirman la necesidad de disponer de protocolos de tratamiento de la periodontitis que sean eficaces y que estén basados en la evidencia científica.
En 2019, la Federación Europea de Periodoncia elaboró y aprobó una Guía de Práctica Clínica de Nivel S3 para el tratamiento de la periodontitis es sus estadios I, II y III, que posteriormente fue adaptada por distintos países, entre ellos España a través de la Sociedad Española de Periodoncia, para su completa implementación a nivel nacional. El presente número de la revista Periodoncia Clínica tiene por objeto divulgar las principales recomendaciones de dicha Guía, tratando de ilustrar, a través de casos clínicos reales, los aspectos de más importancia y usabilidad del documento original.
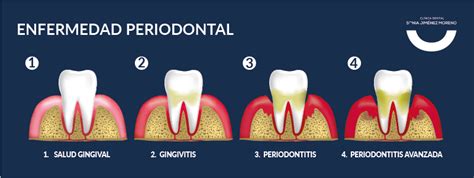
Provenza Clínica Dental - Periodontitis: Síntomas, Causas y Tratamiento
Objetivos de la Guía de Práctica Clínica
Esta GPC tiene por objeto destacar la importancia y la necesidad de la evidencia científica en la toma de decisiones clínicas en el tratamiento de los pacientes con periodontitis en los estadios I a III. Por lo tanto, su principal objetivo es respaldar las recomendaciones basadas en la evidencia para las diferentes intervenciones utilizadas en las distintas etapas del tratamiento periodontal, basándose en la mejor evidencia disponible y/o en el acuerdo de los expertos.
El proceso de desarrollo de la GPC fue dirigido por un Comité Organizador y un grupo de consultores metodológicos designados por la EFP y coordinados por una especialista en metodología de guías médicas (Profa. Dra. Ina Kopp, I.K.). Se realizaron 15 revisiones sistemáticas como material de apoyo para la toma de decisiones. Durante la reunión de consenso que tuvo lugar en La Granja de San Ildefonso (Segovia), los expertos divididos en grupos de trabajo, con el apoyo de los especialistas en metodología, debatieron ampliamente el contenido de las revisiones sistemáticas y generaron borradores de textos de argumentaciones y recomendaciones.
Las recomendaciones de esta guía de práctica clínica están basadas en las recomendaciones de la Asociación Alemana de Sociedades Médicas Científicas (AWMF), que tiene en cuenta no solo la calidad de la evidencia, que refleja el grado de certeza/incertidumbre de la evidencia y la solidez de los resultados de los estudios que avalan dicha evidencia, sino también el juicio de los participantes que define el grado de la recomendación, reflejado en el grado de acuerdo alcanzado por los participantes en los distintos grupos de trabajo y plasmado en el porcentaje del consenso alcanzado en el plenario.
De las diferentes opciones disponibles (comunicación, adopción, adaptación), SEPA optó por la adaptación, siguiendo el enfoque denominado Grade-Adolopment (Schunemann y cols. En el caso de España, el proceso de adaptación fue auspiciado por la Sociedad Española de Periodoncia, dirigido por los Dres. Mariano Sanz y David Herrera en la primavera de 2020, para cuya supervisión de los aspectos metodológicos se contactó y acordó con el Dr. Pablo Alonso Coello (Instituto para Excelencia Clínica y Sanitaria (INPECS)).
Problema: la evaluación del problema se hace de manera general para todas las recomendaciones, dado que el problema es la periodontitis en estadios I-III. Se considera que los condicionantes globales del problema son muy similares en el entorno español, como confirman recientes datos epidemiológicos (Carasol y cols.
Diagnóstico Periodontal
El diagnóstico periodontal se ha seguido de acuerdo con la clasificación definida en la reunión mundial (workshop) organizada en 2017 por la Federación Europea de Periodoncia y la Academia Americana de Periodoncia (Caton y cols. 2018; Chapple y cols. 2018; Jepsen y cols. 2018; Papapanou y cols.
Un caso de salud periodontal clínica se define por la ausencia de inflamación (medida como presencia de sangrado al sondaje (BOP) en menos del 10 % de sitios) y la ausencia de pérdida de inserción y ósea derivada de una periodontitis previa. Un caso de periodontitis se define por la pérdida de soporte del tejido periodontal, que comúnmente se evalúa mediante la pérdida ósea radiográfica o la pérdida interproximal de la inserción clínica medida por sondaje.
Cada caso individual definido como periodontitis debe clasificarse de acuerdo a la gravedad de la enfermedad en el momento de la presentación, así como a la complejidad anticipada del manejo del caso, describiendo el estadio de la periodontitis (I, II, III o IV), o información complementaria sobre las características biológicas de la enfermedad, incluido un análisis basado en el historial de la tasa de progresión de la periodontitis o evaluación del riesgo de una mayor progresión que definirá el grado de la enfermedad (A, B, C).
Los estadios deben ser la base del plan de tratamiento del paciente, basado en la evidencia científica ya que se basan en la gravedad de la enfermedad y la complejidad anticipada de su tratamiento. Sin embargo, el grado, al proporcionar información complementaria sobre los factores de riesgo del paciente y la tasa de progresión, debería ser la base para la planificación individual de la atención (Papapanou y cols. 2018; Tonetti y cols.
Fases del Tratamiento Periodontal
El primer paso en la terapia tiene como objetivo motivar y modificar el comportamiento del paciente con el objetivo de que consiga una eficaz remoción de su placa dental y un control de aquellos factores de riesgo con evidencia clara de influir en el inicio y progresión de la periodontitis. El segundo paso de la terapéutica de la periodontitis (terapia causal) tiene como objetivo controlar (reducir/eliminar) la biopelícula subgingival y el cálculo (instrumentación subgingival).
La respuesta individual al segundo paso de la terapia debe evaluarse una vez que los tejidos periodontales hayan cicatrizado (revaluación periodontal). En dicha revaluación se debe evaluar si el tratamiento ha conseguido alcanzar los objetivos del tratamiento (ausencia de bolsas periodontales de >4 mm con sangrado al sondaje o bolsas periodontales profundas (≥6 mm)).
La respuesta individual al tercer paso de la terapia debe revaluarse (revaluación periodontal) e idealmente se deben lograr los objetivos del tratamiento periodontal antes detallados. La atención periodontal de apoyo tiene como objetivo mantener la estabilidad periodontal en todos los pacientes tratados con periodontitis, combinando intervenciones preventivas y terapéuticas definidas en el primer y segundo paso de la terapéutica periodontal, dependiendo del estado gingival y periodontal de la dentición del paciente.
Este paso debe realizarse a intervalos regulares de acuerdo con las necesidades del paciente y, en cualquiera de estas visitas de revisión, cualquier paciente puede necesitar un nuevo tratamiento si se detecta una enfermedad recurrente, y en estas situaciones, se debe restablecer un diagnóstico y un plan de tratamiento adecuados.
Estudio Periodontal
El tratamiento de la periodontitis comienza con un análisis de la historia dental y médica del paciente, exámenes visuales, palpación de las encías, y medición de las bolsas periodontales. Además, es posible realizar radiografías para evaluar la pérdida ósea alrededor de los dientes. Con esto, y basándonos en los hallazgos clínicos y radiográficos, el experto determina el tipo y severidad de la periodontitis. Este paso es clave para optar por un tratamiento u otro.
Raspado y Alisado Radicular
A continuación, se deberá aplicar una limpieza profesional para remover placa y los tártaros o cálculos dentales, tanto por encima como por debajo de la línea de las encías. Para ello, se realizará un raspado y alisado radicular. Este procedimiento sirve para limpiar las raíces de los dientes, así como eliminar la placa bacteriana y el tártaro de las bolsas periodontales. Por otro lado, ayuda a reducir la inflamación de las encías y facilita la adherencia de las encías a los dientes. Y, después de la intervención, es clave aplicar todas las instrucciones de higiene que el profesional establezca.
Visita de Seguimiento
Pasados 30 o 45 días del plan de tratamiento de periodontitis aplicado, el paciente deberá volver a la clínica para evaluar la situación. Es decir, el profesional analizará si el tratamiento ha sido efectivo y si se están tomando las medidas de higiene recomendadas como es debido.
Eliminación de Cálculo Subgingival
Si fuera necesario, el paciente deberá someterse a una intervención más compleja para eliminar el cálculo subgingival o bolsas periodontales profundas. Esto sucederá en casos donde la terapia no quirúrgica no ha sido suficiente. Incluye procedimientos como colgajos periodontales para acceder y limpiar profundamente las bolsas periodontales, así como regeneración ósea o de tejidos cuando sea preciso. En casos de recesión severa de encías, se aplicará también injertos de tejido blando.
Visitas de Mantenimiento
Por último, es preciso realizar visitas periódicas al dentista o periodoncista para someterse a limpiezas profesionales y monitoreo del estado periodontal. En este tratamiento será fundamental, de nuevo, mantener una higiene oral rigurosa. Así, estas evaluaciones periódicas son especialmente útiles para determinar la efectividad del tratamiento y realizar ajustes si es necesario. También para establecer un tratamiento periodontal de mantenimiento y evitar la recurrencia de la enfermedad.
Antibioterapia en Periodoncia
En los últimos años nos hemos encontrado con una evolución significativa en el campo del tratamiento antimicrobíano en periodoncia. En efecto, las nuevas evidencias de la incapacidad del tratamiento mecánico y/o quirúrgico para eliminar toda la etiología bacteriana en algunas formas de enfermedad periodontal así como la necesidad de sustituir una antibioterapia muy empírica (basada en el sentido común y experiencia personal) por una científicamente fundamentada con base en datos de laboratorio, han venido motivando esta constante evolución.
Esto va a permitir una selección cada vez mas especifica y mejor orientada del fármaco a utilizar. Hoy en día disponemos ya de un arsenal considerable de fármacos de administración sistémica o local cuyo objetivo es eliminar las bacterias patógenas para el periodonto.
Antibióticos Sistémicos vs Antibióticos Locales
La facilidad de acceder al lugar de la infección en el tratamiento de la enfermedad periodontal nos permite escoger como forma de administrar antibióticos no solo la vía sistémica sino también la aplicación local. Cada uno de los métodos tiene ventajas y desventajas específicas. La utilización de la vía sistémica posibilita tratar múltiples bolsas simultáneamente y también alcanzar otros lugares de la cavidad bucal( dorso de lengua, mucosa bucal, pilares amigdalinos, etc) que pueden funcionar como reservorios de bacterias. (6, 7, 8).
Esta característica favorable tiene también desventajas como reacciones adversas más frecuentes (peligro de no utilización por parte del paciente) y un mayor riesgo de causar resistencias bacterianas, lo que se traduce por limitaciones a nivel de dosis y terapéutica a utilizar. (6, 7, 8). Los antibióticos administrados localmente permiten a su vez, alcanzar concentraciones dentro de la bolsa periodontal 10-100 veces superiores que las conseguidas con la vía sistémica y además con mucho menor riesgo de provocar reacciones adversas o resistencias bacterianas en otros lugares del organismo. Siendo así tenemos la posibilidad de usar fármacos de amplio espectro, cuya utilización sistémica no seria muy recomendable. (7, 9).
Analizando cuidadosamente los pros y los contras del uso de antibióticos en los tratamientos periodontales, la conclusión que se puede sacar es que solo se deben utilizar en situaciones de clara necesidad, independientemente de la vía escogida.
Tipos de Antibióticos Sistémicos
Algunos de los antibióticos sistémicos utilizados en el tratamiento de la periodontitis incluyen:
- Tetraciclinas: Doxiciclina y minociclina, eficaces contra bacterias Gram-negativas.
- Metronidazol: Bactericida que actúa contra bacterias anaerobias estrictas.
- Amoxicilina + Ácido Clavulánico: Amplio espectro de acción, incluyendo bacterias productoras de betas-lactamasas.
Medidas Preventivas y Mantenimiento
Tal y como hemos ido apuntando a lo largo de este artículo, la periodontitis es una patología controlable, siempre y cuando se sigan unas buenas rutinas de higiene.
- Buena higiene bucal: cepíllate los dientes después de cada comida durante, al menos, dos minutos. Sé ordenado en tu técnica de cepillado. Divide la boca en cuatro cuadrantes, sigue siempre el mismo orden y dedica a cada cuadrante el mismo tiempo.
- Complementa el cepillado: además de un cepillo, procura utilizar un pasta de dientes y un enjuague bucal específicos para el mantenimiento de la salud de las encías.
- Reduce el consumo de azúcar: los azúcares contribuyen a la proliferación de bacterias, especialmente si no nos cepillamos los dientes después.
- Evita el tabaco: las sustancias tóxicas que contienen los cigarros ejercen un efecto vasoconstrictor. Esto quiere decir que inhiben el sangrado, uno de los primeros síntomas de la gingivitis.
La periodontitis es una enfermedad crónica que, una vez que aparece, no se cura y tiene una alta recidiva. Es decir, tiende a reaparecer con el paso del tiempo.
Precios de Tratamientos Periodontales
Cada persona puede presentar la periodontitis en una fase diferente, es decir, no tiene por qué tener la misma profundidad en todos los dientes o en la boca completa. Por eso, es fundamental comprobar la profundidad del sarro y ver cuántos dientes están afectados por las bacterias. Aun así, podemos decir que en Ferrus & Bratos el precio del tratamiento periodontal va desde los 477 €.
tags: #periodontitis #aguda #tratamiento