Las intervenciones de cirugía oral y las simples extracciones dentales pueden ser objeto de complicaciones inmediatas y mediatas desde un punto de vista hemorrágico para el profesional que interviene sobre pacientes en tratamiento con anticoagulantes orales. Nuestro propósito es evaluar los protocolos descritos en la literatura y por las sociedades médicas con el fin de iniciar unas pautas aclaratorias actualizadas.
Se calcula que, en España, existen entre 600.000 y 700.000 pacientes en tratamiento con anticoagulantes orales, aumentando cada año en unos 100.000. Con la población en continuo envejecimiento en Europa y Norte América es un problema que preocupa y cada vez más en lo que a salud dental respecta.
Ante estos procedimientos quirúrgicos se han descrito varios protocolos en la literatura a fin de abordar médicamente a estos pacientes: suspensión del anticoagulante, reducción de la dosis, sustitución del principio activo e incluso el mantenimiento del fármaco anticoagulante.
Anticoagulantes Orales: Antagonistas de la Vitamina K
Los anticoagulantes orales son antagonistas de la vitamina K. La vitamina K es necesaria para la coagulación de la sangre dado que participa como cofactor en la síntesis de los factores de la coagulación II, VII, IX y X. La vitamina K se encuentra de forma natural y en cantidades importantes en vegetales de hoja verde y de forma farmacológica en fármacos como el (Konakion), de forma endógena ésta se consigue a expensas de la síntesis bacteriana en el tubo digestivo.
Los anticoagulantes orales son también conocidos como antivitamina K dado que su mecanismo de acción se basa en la inhibición de forma reversible del efecto de la vitamina K, bloqueando, por tanto, la síntesis de los factores de la coagulación antes descritos. Podemos decir que los anticoagulantes orales (AO) actúan alargando el tiempo de coagulación de la sangre.
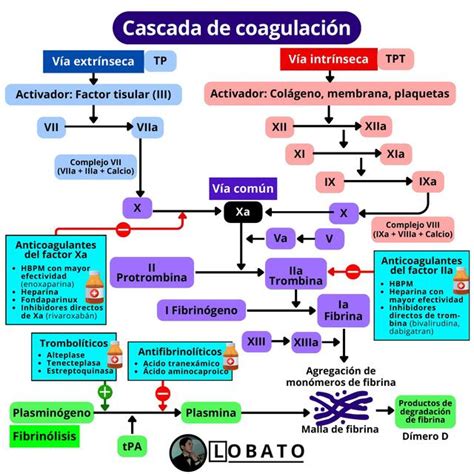
Cascada de Coagulación
De manera genérica definimos la hemostasia como "el mecanismo de defensa del organismo que tiene por objeto evitar la hemorragia, mantener la integridad de la pared vascular y restablecer la circulación sanguínea cuando se ha obstruido un vaso".
Consta de cuatro etapas:
- Vasoconstricción local.
- Formación del trombo plaquetario: Adhesión y agregación.
- Formación del trombo de fibrina: Coagulación.
- Disolución del coágulo o fibrinólisis.
La coagulación sanguínea es por tanto una fase más del proceso de la hemostasia cuya finalidad radica en la transformación del fibrinógeno (proteína soluble que actúa como punto de unión interplaquetario en el trombo primario) en fibrina, insoluble, estable y resistente frente al sangrado.
Según los datos publicados por industria farmacéutica en España los más vendidos son los derivados cumarínicos siendo el acenocumarol (sintrom) y la warfarina (aldocumar); la diferencia farmacológica principal entre ambos se encuentra en su farmacocinética, dado que el primero tiene una vida media plasmática más corta y por tanto su efecto puede revertirse con mayor rapidez.
Estos principios activos tienen como características principales: una buena absorción por vía oral, unión a proteínas plasmáticas en más de un 97%, metabolización hepática y excreción como metabolito inactivo vía urinaria. Tienen asimismo la característica de transplacentarios, atraviesan la barrera hematoencefálica (BHE) y pueden pasar a la leche materna.
Son muchos los fármacos que interactúan con los anticoagulantes orales y por tanto con el control del INR (International Normalized Ratio) que es la proporción entre el tiempo de protrombina (TP) del paciente y un (TP) control. Normalmente el INR se mantiene en un rango de 2-3, a mayor INR mayor será la anticoagulación del individuo.
Desde un punto de vista no farmacológico hay que destacar que: el consumo de alcohol, la disfunción hepática (disminución de la síntesis de los factores de coagulación), estados hipermetabólicos (fiebre e hipertiroidismo), el ambiente cálido y la disminución de la ingesta de vitamina K en la dieta potencian el efecto de los anticoagulantes orales y por el otro lado lo disminuyen la ingesta de vitamina K en exceso, alcoholismo e hipotiroidismo.
Los principales efectos adversos de los anticoagulantes orales son las hemorragias, en particular aquellas que pueden producir daños irreversibles como por ejemplo la hemorragia intracraneal o de cualquier estructura que produzca compresión de órganos vitales así como de otras que no puedan diagnosticarse de forma inmediata como son las hemorragias internas.
Protocolos Médicos de las Principales Áreas de Salud
El departamento de Sanidad y Seguridad social de Cataluña en la descripción del protocolo de actuación para el control de pacientes con tratamiento anticoagulante oral recomienda para la realización de extracciones dentales:
- Comprobación del INR previo a la extracción dental y su valoración dentro de unos márgenes o rangos terapéuticos.
- Maniobras Hemostáticas postoperatorias con la utilización de ácido tranexámico durante veinte minutos y compresión con gasa en la zona intervenida.
La consejería de salud del SAS (servicio andaluz de salud) establece el siguiente protocolo:
- El mismo día de la extracción se realizar un control del nivel de anticoagulación para asegurar que está dentro del rango terapéutico (INR<3)
- En caso de requerir profilaxis de endocarditis, ésta se pautará de forma convencional siguiendo el protocolo médico de la sociedad americana de cardiología.
- Después de la exodoncia se irriga la zona con una ampolla de 500 mg de ácido tranexámico (Amchafibrin®); se recomienda la aplicación de puntos de sutura. Compresión activa en la zona con gasa empapada 20 minutos
- Enjuagues cada 6 horas durante 2 días con ácido tranexámico sin tragar.
- No ingesta de alimentos duros ni calientes durante las primeras 48 H.
La sociedad Valenciana de medicina familiar y Comunitaria recomienda no suspender los ACO para una extracción dental si y siempre que el INR del paciente se encuentre entre 2-4; repetir las maniobras postoperatorias similares que en los dos casos anteriores; no prescribir fármacos antiinflamatorios no esteroideos no selectivos ni inhibidores de la COX-2. Asimismo preconizan el uso de esponjas hemostáticas, y suturas en todos los casos.
En los protocolos consultados del servicio Canario de Salud, establecen la siguiente pauta:
- Si INR<2 no modifican la pauta.
- Si INR 2-2,5 indican la no ingesta del medicamento la noche antes de la intervención.
- Si INR>2,5 establecer un tratamiento puente con heparina o disminuir más aun el ACO.
La sociedad española de Cirugía Oral y Maxilofacial recomienda, en aquellas cirugías limitadas a menos de tres extracciones dentales, no modificar el tratamiento con ACO siempre que el INR sea menor a 3,5 y sin otros factores moduladores del riesgo (entre otras interacciones medicamentosas, patologías...).
Los protocolos revisados por el SESCAM en relación a esta materia se basan en revisar el INR 7 días previos a la intervención para evaluar su situación dentro de los márgenes terapéuticos; se suspende éste el día anterior a la intervención y será atendido con HBPM en la tarde antes de la intervención en casos de alto riesgo tromboembólico.
Revisión de los Principales Estudios de Manejo de Pacientes en Tratamiento (ACO)
Autores, como Devani, Campbell y Beirne, estudiando la warfarina como ACO en un grupo de pacientes con unos INR 3-4 no encuentran diferencias significativas entre pacientes, a los que se les ha interrumpido la terapia anticoagulante y a los que no. Concluyen que si el tratamiento quirúrgico se prolongase o fuese más agresivo tendrían que revisar dichos ACO.
A los estudios de los anteriores se suman los descritos por Ramstrom con valores de INR entre 2 y 4 y Blinder con rango de 1,5 a 3,5. Souto en su estudio prospectivo randomizado con pacientes anticoagulados y con INR en rango de 2-4 tampoco observa diferencias estadísticamente significativas.
Bodner utilizó en su estudio sobre la eficacia de sellantes de fibrina en pacientes anticoagulados con distintos rangos de INR unos adhesivos de fibrina con los que concluyó que no existía relación entre INR, trauma quirúrgico y sangrado.
Autores como los anteriores y otros, como Webster y Scully, son partidarios de no modificar las pautas de tratamientos con ACO y potenciar las medidas procoagulantes locales así como los procedimientos posquirúrgicos necesarios para llevar a cabo después del tratamiento oral. Scully, recomienda realizar la cirugía por la mañana a fin de tener más tiempo durante todo el día para vigilar la hemostasia.
Autores, como Visintini, establecen, en sus estudios sobre extracciones dentales en pacientes en tratamiento con anticoagulantes orales y revisando la literatura en 2006, un mantenimiento del fármaco ACO así como una sustitución de éste por heparina de bajo peso molecular en aquellos casos en los que se vayan a realizar intervenciones más complejas.
Cerezuela y cols. en su guía clínica de cirugía bucodental ambulatoria en pacientes con terapia anticoagulante oral (2007) recomienda no suspender el ACO siempre que no vayan a realizarse procesos agresivos o invasivos y siempre que presenten un INR<3. excepto en pacientes portadores de prótesis valvulares cardíacas en los que se acepta un INR<3,5. Asimismo resalta una metodología clínica para abordar estos pacientes de la forma menos traumática posible, con la aplicación de ácido tranexámico irrigado en la zona e incluso introducir alguna esponja de fibrina o celulosa oxidada, en el lecho alveolar; asimismo destaca la necesidad de suturar la herida siempre que ésta sea posible.
En relación a la aplicación de antifibrinolíticos como es el ácido tranexámico, derivado sintético de la lisina que se une a los lugares de fijación de la misma en las moléculas de plasminógeno y plasmita bloqueando así de forma reversible esta unión e inhibiendo la fibrinólisis.
Su uso ha sido demostrado como muy satisfactorio en múltiples estudios entre los que destacamos los de Borea, Ramstrom y Sindet-Pedersen. (1991-1993), con la ventaja de no haber demostrado efectos sistémicos con su uso local. Cabe destacar que su uso no está aun legislado en algunos países como EEUU 7 Reino unido cuyo sustituto molecular es el ácido Epsilon aminocaproico (Caproamin®) al 25% (250 mg/ml) en enjuagues con 5-10 ml.
Conducta a seguir ante un paciente anticoagulado en la consulta dental
1. ENDODONCIAS, EMPASTES: NO ES NECESARIO SUSPENDER LA ANTICOAGULACIÓN. Si sangrado, realizar enjuagues con ácido tranexámico (AmchafibrinR 500 mg) cada 4 horas hasta que ceda.
2. EXTRACCIÓN DE UNA ÚNICA PIEZA DENTAL: NO ES NECESARIO SUSPENDER LA ANTICOAGULACIÓN. En las 72 horas previas a la extracción se debe realizar un control e INR para comprobar que este dentro del rango terapéutico, en la mayoría es 2-3, y en pacientes de alto riesgo es de 2,5-3,5. Tras efectuar el INR se introducirá el comentario de extracción dentaria simple y según el resultado el hematólogo dará el visto bueno o hará las recomendaciones necesarias. Si se produce hemorragia tras la extracción, el paciente realizará enjuagues de unos dos minutos de duración, cada 6 horas, con ácido tranexámico (AmchafibrinR). Evitará tragarse el contenido de la ampolla así como comer o beber en la hora siguiente a los enjuagues. Deben evitarse los alimentos duros y calientes durante esos días. El odontólogo determinará la necesidad y tipo de antibiótico profiláctico a cada paciente.
3. EXTRACCIONES MÚLTIPLES, CIRUGÍA PARA COLOCACIÓN DE IMPLANTES: En estos casos, dado el riesgo hemorrágico, será necesario suspender el anticoagulante oral unos días antes de la extracción y pasar a profilaxis con heparina de bajo peso molecular (HBPM), cuya dosis variará según el riesgo trombótico del paciente.
Infografía sobre Hemofilia
En general, la guía recomienda no interrumpir la anticoagulación oral en la mayoría de los los procedimientos quirúrgicos considerados de menor riesgo de sangrado y en aquellos procedimientos en los que el sangrado sea fácilmente controlable. Habitualmente, estos procedimientos pueden realizarse entre 12 y 24 h después de la última ingesta del NACO; puede ser práctico tener programada la intervención de 18 a 24 h después de la última ingesta del NACO, y luego reiniciarlo ≥ 6 h más tarde (por ejemplo, omitir una dosis de dabigatrán o apixabán o no administrar edoxabán o rivaroxabán el día de la intervención). Añade que el paciente solo puede abandonar la consulta ambulatoria/clínica ambulatoria u hospital si se ha detenido por completo cualquier tipo de sangrado perioperatorio.
La mayoría de los consensos profesionales sobre cirugía dental aconsejan no suspender el tratamiento con NACO y evitar el uso de AINE. En una GPC del British Committee for Standards in Haematology de 2016 sobre el manejo perioperatorio de la anticoagulación y del tratamiento antiagregante, se plantea que, en general, en el caso de ciertos procedimientos invasivos, como odontología, inyecciones intraarticulares, cirugía de cataratas, inserción de marcapasos y ciertos procedimientos endoscópicos, es posible que no sea necesario detener la anticoagulación.
Señalar que los autores de la guía consideran que aunque habitualmente se han agrupado los procedimientos en base al riesgo de sangrado mayor o menor, debería ser el cirujano, dentista o radiólogo intervencionista el que evaluase el riesgo de hemorragia para cada paciente individual y estableciese el plan de manejo perioperatorio de la anticoagulación de forma consensuada con dicho paciente.
En concreto sobre los pacientes anticoagulados con NACO, establecen que el enfoque terapéutico se basa en el cálculo aproximado de la vida media del fármaco y, por lo tanto, de su persistencia en la circulación, teniendo en cuenta la función renal.
En un documento informativo también elaborado por el Thrombosis Interest Group of Canada sobre preguntas frecuentes respecto al uso de los NACO incluye entre dichas preguntas la actitud ante un paciente que requiere atención dental y responde que en pacientes que necesitan procedimientos dentales menores, como la limpieza dental o la extracción de un diente, probablemente sea seguro continuar los NACO en el momento del procedimiento; también se puede considerar el uso del enjuague bucal con ácido tranexámico pro-hemostático antes y después del procedimiento. Utilizar medidas hemostáticas locales para lograr la hemostasia.
Los autores de una revisión de la evidencia de 2017 sobre los NACO y la exodoncia, tras evaluar la información que aportaban una GPC, una revisión sistemática y dos revisiones de la literatura, elaboraron un protocolo de actuación, basado en la evidencia, según el riesgo anticipado de hemorragia postoperatoria.
Similar información a la expuesta encontramos en los sumarios de evidencia de Uptodate y Dynamed Plus que abordan el manejo perioperatorio del paciente anticoagulado. En general, se considera que los procedimientos dentales confieren un bajo riesgo de sangrado, y la anticoagulación con cualquier NACO puede se continuar, en la mayoría de los pacientes, durante estos procedimientos.
En relación a la efectividad de las medidas hemostáticas en estos pacientes destacar que una reciente revisión sistemática de la Cochrane examina la evidencia acerca de si la medicación antifibrinolítica (como el ácido tranexámico), puede prevenir la hemorragia oral después de la cirugía oral menor o las extracciones dentales en pacientes que reciben anticoagulantes orales sin interrupción durante el procedimiento.
De forma global, los ensayos incluidos muestran una reducción en el número de hemorragias después de la extracción dental al utilizar una solución oral de ácido tranexámico. Al combinar los resultados de los ensayos separados se encontró que la medicación antifibrinolítica reduce la tasa de hemorragia después de las extracciones dentales en el 25% en comparación con placebo (tratamiento "simulado"). Sin embargo, no hubo diferencias en la tasa de hemorragia entre los pacientes tratados con ácido tranexámico y los que recibieron atención estándar (por ejemplo compresión con gasas o sutura).
Para un paciente anticoagulado acudir al dentista y someterse a un tratamiento odontológico puede tener grandes consecuencias. Actualmente, no existe un protocolo único de actuación para el manejo de las personas con riesgo hemorrágico en la consulta dental y, de hecho, los protocolos a seguir son distintos entre comunidades autónomas.
Por su parte, las hematólogas Cristina Pascual de la SEHH y Rosa Vidal de la SETH, apuntaron que limitando la terapia con heparina se puede reducir el sangrado postoperatorio.
Para Miguel Herrero del Servicio de Hematología del Hospital Universitario Sanitas La Zarzuela, la clave es no modificar la anticoagulación en pacientes que tengan bajo riesgo hemorrágico siempre y cuando la intervención se limite a tres extracciones o implantes; evitar el uso de antiinflamatorios no esteroides; tomar dieta blanda y excluir alimentos y bebidas calientes.
Sin embargo, normalizar el manejo de estos pacientes sigue siendo una tarea pendiente. Guillermo Schoendorff, jefe del Servicio de Cirugía Oral y Maxilofacial del Hospital Universitario Sanitas La Zarzuela, expone que algunas de las estrategias para lograrlo pueden ser realizar cirugías poco invasivas que hagan que el paciente se sienta cómodo y evitar, por ejemplo, las incisiones gingivales que suelen provocar una mayor hemorragia.
MANEJO ODONTOLÓGICO DE PACIENTES ANTICOAGULADOS FARMACOLÓGICAMENTE
tags: #protocolos #de #extraccion #dental #en #pacientes