La mayoría de las personas relaciona el dolor dental intenso o los problemas del nervio del diente con la presencia de caries. Sin embargo, existe una patología silenciosa, menos conocida y mucho más traicionera: la necrosis pulpar sin caries. Esta condición puede desarrollarse sin que haya una lesión visible en la superficie dental, y si no se detecta a tiempo, puede acarrear complicaciones graves.
La pulpa dental es el tejido blando ubicado en el interior del diente, compuesto por nervios, vasos sanguíneos y tejido conectivo. Su función es mantener al diente vivo, nutrido y sensible a los estímulos externos.
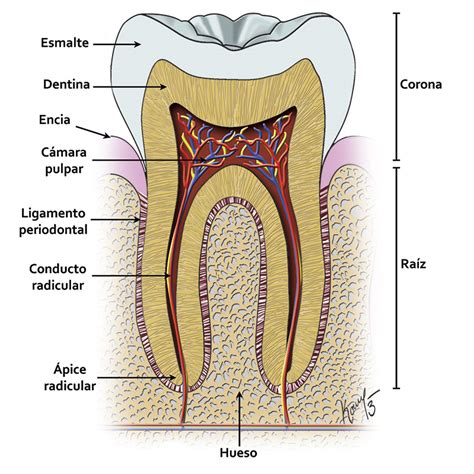
Estructura del diente mostrando la pulpa dental.
¿Qué es la Necrosis Pulpar sin Caries?
En la mayoría de los casos, la necrosis está provocada por una caries profunda no tratada. Pero, sorprendentemente, también puede aparecer en dientes sin una sola caries.
¿Qué es una endodoncia dental? Fácil y rápido
Esta es, quizás, la pregunta más frecuente: ¿cómo puede morir el nervio de un diente aparentemente sano?
Algunas de las causas de la necrosis pulpar sin caries incluyen:
- Traumatismos: Un golpe directo en la boca, aunque no llegue a fracturar el diente, puede interrumpir el riego sanguíneo hacia la pulpa. Si esto ocurre, el tejido comienza a morir lentamente. Es común en deportistas, personas que han sufrido caídas o accidentes de tráfico.
- Bruxismo: Apretar o rechinar los dientes de forma involuntaria puede generar un estrés constante sobre el tejido pulpar.
- Cambios de Temperatura: Exponer los dientes de forma repetida a temperaturas muy altas o muy bajas (por consumo excesivo de bebidas frías/calientes) puede irritar la pulpa.
- Procedimientos Dentales: Una reconstrucción dental muy cercana a la pulpa puede desencadenar una respuesta inflamatoria intensa.
Síntomas de la Necrosis Pulpar
Una de las razones por las que esta patología es tan peligrosa es que muchas veces no produce dolor en las primeras fases. Sin embargo, hay signos que pueden alertarte:
- ¿Has notado que uno de tus dientes ha oscurecido? Un diente negruzco, grisáceo o amarillento puede estar necrosado.
- Aunque la pulpa muerta no puede generar dolor como tal, sí puede causar molestias debido a la presión de los gases internos o a una inflamación residual.
- Cuando la necrosis progresa, los tejidos muertos pueden liberar sustancias que causan halitosis o mal sabor.
- En los casos más avanzados, puede aparecer una pequeña burbuja de pus (fístula) en la encía.
- Puede que el diente afectado no duela en reposo, pero sí al masticar.
Diagnóstico de la Necrosis Pulpar
Detectar la necrosis pulpar en dientes aparentemente sanos requiere una evaluación minuciosa y pruebas específicas.
Los dentistas aplican estímulos térmicos o eléctricos para comprobar la respuesta del nervio. Consiste en aplicar un estímulo frío con una sustancia volátil. Se utiliza un aparato que emite una corriente de baja intensidad.

Pulpómetro utilizado para la prueba eléctrica en endodoncia.
Riesgos de Ignorar la Necrosis Pulpar
Ignorar una necrosis pulpar es jugar con fuego. La aparición de fístulas (esas burbujas con pus en la encía) puede volverse crónica. En fases avanzadas, el único tratamiento posible es la extracción.
Tratamientos Disponibles
Afortunadamente, existe solución, y en la mayoría de los casos se puede conservar el diente afectado si se actúa a tiempo. Es el tratamiento de elección. Si el tratamiento de conductos no es suficiente o la infección persiste, puede ser necesario realizar una apicectomía.
Cuando el diente está demasiado deteriorado o la infección ha destruido gran parte de la estructura, no queda más remedio que extraerlo.
Pulpitis Reversible
La inflamación pulpar conocida como pulpitis reversible aparece por la exposición a diferentes componentes irritantes. Se caracteriza por formar un cuadro de hipersensibilidad en la pulpa. Las bacterias y/o agentes nocivos externos suelen ser el principal factor causante de pulpitis.
Una vez que se consigue diagnosticar a tiempo, se puede recuperar y sanar la pieza afectada. En casos más extremos, existe la posibilidad de derivar en una necrosis pulpar, es decir, la muerte total del nervio.
Para poder determinar si padeces esta afección, lo principal es que tu odontólogo lo determine. Es una prueba que se usa para verificar de forma definida el área afectada. El odontólogo realizará un empaste, de manera que logre eliminar principalmente el tejido afectado y después situar un empaste en dicho espacio.
No obstante, es imprescindible presentarse a las citas programadas. Si tienes cualquier duda sobre la pulpitis reversible, no dudes en pedir una cita en la clínica dental.
Lesiones Periapicales
Las lesiones periapicales resultado de la necrosis de la pulpa dental son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular.
Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento. Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática.
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática.
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece.
En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares. Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
Tipos de Lesiones Periapicales Crónicas
- Periodontitis Periapical Crónica (Granuloma Periapical): Es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T.
- Quiste Radicular: Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
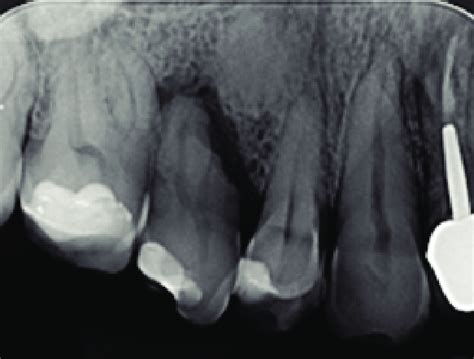
Imagen radiográfica de un quiste radicular.
Tratamiento de Conducto (Endodoncia)
La endodoncia es uno de los procedimientos más utilizados en odontología. La pulpa puede acabar dañada por diferentes causas y el objetivo de la endodoncia es preservar la función dental y evitar la pérdida o extracción de la pieza.
Pruebas Diagnósticas
- Anamnesis
- Palpación
- Percusión
- Pruebas de sensibilidad (térmicas o eléctricas)
- Pruebas radiográficas
- Sondaje periodontal u oclusión
Mediante una sonda milimetrada se valora el estado periodontal del diente a explorar y del paciente en general para determinar si el problema es endodóntico, periodontal o combinado.
Pasos del Tratamiento de Endodoncia
- Preparación: Se administra anestesia local para adormecer el diente y el tejido circundante.
- Acceso a la pulpa: Se realiza una pequeña apertura en la corona del diente para acceder a la pulpa.
- Limpieza y conformación de los conductos radiculares: Se utiliza una serie de limas endodónticas para limpiar y dar forma a los conductos radiculares.
- Secado de los conductos radiculares: Los conductos radiculares han sido limpiados y conformados, se secan con puntas de papel.
- Relleno de los conductos radiculares: Los conductos radiculares secos se llenan con un material llamado gutapercha.
- Restauración del diente: La apertura en la corona del diente se rellena con un material de restauración temporal.
Cuidados Post-Tratamiento
Después del tratamiento, es importante seguir una buena higiene oral y visitar al dentista regularmente para asegurarse de que el diente se mantiene sano. Es importante mantener una buena higiene oral después del tratamiento, incluyendo el cepillado y el uso de hilo dental regularmente. También se recomienda evitar masticar con el diente tratado hasta que se haya completado la restauración final.
Prevención
La mejor manera de prevenir la necesidad de endodoncia es mantener una buena higiene oral y visitar al dentista regularmente para exámenes y limpiezas.
Conclusión
La endodoncia es un tratamiento dental valioso que puede salvar dientes que de otro modo tendrían que ser extraídos. Aunque el procedimiento tiene una reputación de ser doloroso, la mayoría de los pacientes encuentran que el tratamiento es manejable con anestesia local y medicamentos para el dolor.
| Condición | Dolor | Cambios Radiográficos |
|---|---|---|
| Pulpitis Reversible | No espontáneo, presente solo ante estímulo de frío o dulce, desaparece segundos después. | Generalmente no hay cambios. |
| Pulpitis Irreversible | Agudo con el estímulo térmico, persistente, espontáneo y referido. | Puede observarse ensanchamiento del ligamento periodontal. |
| Necrosis Pulpar | La pulpa no responde a las pruebas pulpares y es asintomática. | Zona radiolúcida en región periapical. |
| Periodontitis Apical | Al morder, con la percusión y/o palpación. | Zona radiolúcida en la región periapical. |
Recuerda que cualquier dolor de la cavidad bucal es dental, hasta que se demuestre lo contrario.
¿Notas un cambio de color en un diente, una molestia persistente o simplemente algo “raro” sin explicación? No lo dejes pasar. La ausencia de dolor no significa que esté todo bien. Una visita de control cada seis meses puede marcar la diferencia entre salvar o perder un diente.
tags: #prueba #electrica #endodoncia