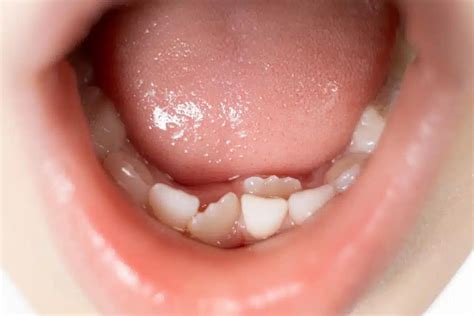
La erupción dental no es un proceso exclusivo de la infancia; también puede ocurrir en adultos, a menudo asociada con complicaciones y condiciones específicas. En el ámbito dental, uno de los problemas más frecuentes es el del diente ectópico. Un diente ectópico es aquel que sale fuera del sitio donde debe erupcionar, pero está cerca. Los dientes ectópicos pueden manifestarse de diversas formas: paladar, encía, o incluso un diente encima de otro. Esta condición puede causar que los dientes se vean apiñados.
Un diente heterotópico o ectópico salen fuera de su lugar porque el sitio está bloqueado por un diente de leche. Esto puede deberse a diferentes factores como la genética, crecimiento del maxilar, tamaño de los arcos dentales, la dieta, tamaño grande de los dientes definitivos o extracciones tempranas.
La erupción ectópica es más común en los caninos superiores, seguida por los molares, especialmente los segundos molares inferiores. También puede ocurrir, aunque con menor frecuencia, en los incisivos.
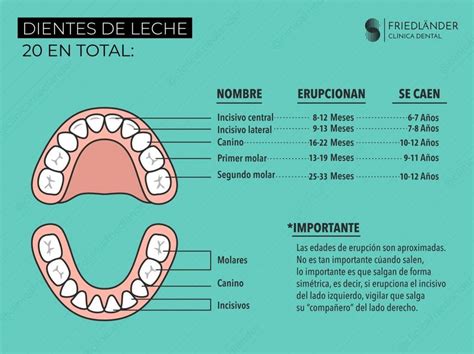
Comprender el ciclo de vida dental es fundamental para contextualizar el problema de los dientes ectópicos. Los niños comienzan a desarrollar sus primeros dientes, conocidos como dientes de leche, entre los 6 y 8 meses de edad. Aunque existen variaciones, el conjunto inicial consta de 20 piezas dentales. Estos eventos destacan la necesidad de una vigilancia dental constante en estos años. Con la ayuda de herramientas como la radiografía dental, un odontopediatra puede vigilar el desarrollo dental. El más común suele ser un tratamiento de ortodoncia.
Un diente ectópico puede ser motivo de preocupación, pero con la información adecuada y el tratamiento oportuno, se pueden prevenir complicaciones y asegurar una salud bucodental óptima.
La erupción ectópica dental, un fenómeno que afecta a un número considerable de personas, se caracteriza por la emergencia de los dientes en ubicaciones distintas a las que les corresponden anatómicamente. Las causas que subyacen a este trastorno son multifactoriales y abarcan desde predisposiciones genéticas hasta factores ambientales. En primer lugar, la herencia juega un papel crucial, ya que se ha observado una mayor incidencia de erupción ectópica en familias con antecedentes de esta condición. Asimismo, el crecimiento y desarrollo óseo también desempeñan un papel fundamental. Un maxilar superior de dimensiones reducidas o con un desarrollo insuficiente puede generar un espacio limitado para la erupción dental, obligando a los dientes a buscar vías alternativas y emerger en posiciones ectópicas.
Otro factor a considerar es la longitud y forma de la arcada dental. Una arcada dental estrecha o con una forma irregular puede dificultar la erupción adecuada de los dientes, especialmente aquellos de mayor tamaño, como los molares. Además de los factores mencionados, existen otros elementos que pueden contribuir a la erupción ectópica dental. La presencia de dientes supernumerarios, es decir, dientes adicionales a los que corresponden normalmente, puede alterar el patrón de erupción y provocar la emergencia de los dientes en lugares inusuales.
Es importante destacar que, en muchos casos, la erupción ectópica no se debe a una única causa, sino a la interacción de múltiples factores. La combinación de predisposiciones genéticas, alteraciones en el desarrollo óseo y factores ambientales puede crear un entorno propicio para la aparición de esta condición.
Pericoronaritis: Inflamación Asociada a la Erupción
La pericoronaritis es una inflamación que afecta los tejidos alrededor de la corona de un diente, comúnmente asociada con la erupción de las muelas del juicio (terceros molares). Este problema dental es frecuente en adultos jóvenes y puede causar un dolor significativo e incomodidad. La pericoronaritis es una condición inflamatoria que ocurre cuando los tejidos blandos alrededor de un diente parcialmente erupcionado, normalmente una muela del juicio, se infectan o irritan.
Un diente parcialmente erupcionado es aquel que no ha terminado de salir del todo de la encía. Los dientes parcialmente erupcionados son especialmente difíciles de limpiar y pueden desarrollar gingivitis. En particular, si las muelas del juicio del maxilar superior salen antes que las del maxilar inferior, la muela superior puede morder la pieza impactada, lo que puede provocar irritación e incrementar las probabilidades de infección.
Cuando se desarrolla gingivitis en la zona que rodea un diente parcialmente erupcionado, se produce una afección conocida como pericoronaritis. Es más común en las muelas del juicio, que suelen estar impactadas y pueden apenas sobresalir de la línea gingival.
Como veremos en el siguiente apartado, los fenómenos inflamatorios que subyacen a la pericoronaritis también pueden ser inducidos por la presión sobre el diente en erupción, los traumatismos mecánicos y la acumulación de residuos alimenticios en el hueco pericoronal o bajo el opérculo.
Causas de la Pericoronaritis
- Infecciones: La pericoronaritis puede ser desencadenada y sostenida por una infección. Las bacterias normalmente presentes en la cavidad oral pueden penetrar en el espacio entre el diente y la encía, colonizándolo y provocando la inflamación de los tejidos adyacentes. En algunos casos, la infección activa asociada a la pericoronaritis puede evolucionar hacia un absceso pericoronal (pus) o una celulitis facial odontógena.
- Residuos de alimentos: La acumulación de restos de comida en el área del diente en erupción puede irritar los tejidos y fomentar el crecimiento bacteriano.
- Traumatismos y factores irritantes: Si la muela del juicio superior sale antes que la inferior, puede impactar en el opérculo, aumentando la irritación.
- Posición de los dientes y razones anatómicas: La pericoronaritis también puede producirse cuando la distancia entre el germen del diente y la zona de erupción es demasiado amplia.
Síntomas de la Pericoronaritis
En el lugar de la erupción del diente, es típico que se produzca dolor en la mandíbula, molestia que aumenta con la masticación. Al mismo tiempo, la encía se enrojece y se hincha.
En el caso de la pericoronaritis, la encía aparece hinchada, enrojecida y dolorosa en el lugar afectado. Además, la encía inflamada y enrojecida suele provocar dolor en la zona afectada. A menudo, el dolor se extiende a toda la zona angular de la mandíbula y se hace especialmente intenso durante la masticación. En el caso de la pericoronaritis, hay un enrojecimiento gingival.
La pericoronaritis aguda se produce casi siempre de forma repentina y es de corta duración. La pericoronaritis crónica se produce periódicamente alternando con largas remisiones.

Tratamientos contra la Pericoronaritis
El tratamiento de la pericoronaritis depende de la severidad de los síntomas y la causa subyacente. Existen tres tipos de tratamiento para la pericoronaritis, según el estadio de la patología: primero, se controla el dolor y luego se trata la inflamación o la infección pericoronal.
Si desarrollas pericoronaritis, tu dentista podría comenzar limpiando la zona que rodea la muela impactada. A continuación, podría obtener una radiografía para comprobar si la muela presenta probabilidades de salir. Si parece que la muela va a permanecer impactada, probablemente tu dentista recomiende extraer las muelas del juicio superior e inferior. En algunos casos, ambas muelas se extraerán en la misma intervención, aunque algunos dentistas aconsejan realizar las extracciones en sesiones distintas.
En general, se recomienda extraer las muelas del juicio superior e inferior si alguna tiene probabilidades de permanecer impactada y desea evitarse que aumente el riesgo de gingivitis debido a una alineación incorrecta de las piezas.
- Analgésicos y antiinflamatorios: Se pueden tomar analgésicos a base de ibuprofeno para tratar los síntomas y aliviar el dolor. Por lo general, se utilizan antibióticos y antiinflamatorios en la fase aguda, combinados también con técnicas específicas de cuidado bucal como enjuagues con colutorios a base de clorhexidina, limpieza con un cepillo, etc.
- Limpieza dental: Si la infección está localizada y no está extendida, el dentista suele realizar una limpieza dental completa de la zona con anestesia local.
- Cirugía menor: Cuando se quiere mantener el tercer molar en boca, se puede realizar una cirugía menor para eliminar el colgajo de carne superpuesto. De este modo, se limpiará la zona con mayor eficacia y se evitará la acumulación de restos de comida y bacterias.
El pronóstico suele ser bueno: los síntomas pueden durar días o semanas dependiendo de la gravedad, pero con los remedios y el tratamiento oportunos, el problema puede controlarse y eliminarse fácilmente. La afección debería resolverse en una o dos semanas después del tratamiento.
Prevención de la Pericoronaritis
La odontología ofrece muchos remedios para la prevención de la pericoronaritis. El uso de un enjuague bucal con clorhexidina para aliviar las molestias y cuidar la salud de los dientes, especialmente en caso de encías inflamadas o a menudo sangrantes.
Únete a una comunidad dedicada a mejorar tu bienestar bucodental. Porque una boca sana es el inicio de un cuerpo saludable.
Erupción Pasiva Alterada (EPA)
La erupción dentaria consta de dos fases bien diferenciadas: la erupción activa y la erupción pasiva. La erupción activa es el movimiento que realiza el diente en sentido oclusal hasta contactar con su antagonista. Este proceso es seguido de la erupción pasiva, que consiste en la migración apical del complejo dentogingival hasta llegar al límite amelocementario (LAC). Así pues, según se produce el proceso de erupción pasiva, aumenta la longitud de la corona clínica.
El proceso de erupción pasiva se ha dividido clásicamente en cuatro fases:
- La unión dentogingival se encuentra en el esmalte.
- La unión dentogingival se encuentra tanto en el esmalte como en el cemento.
- La unión dentogingival se localiza en el cemento, extendiéndose coronalmente hasta el LAC.
- La unión dentogingival se localiza en el cemento y la superficie radicular se encuentra expuesta por la migración apical de la unión dentogingival.
Hoy en día se considera que el margen gingival ha de estar situado en condiciones «normales» a nivel o 1 milímetro coronal al LAC en un individuo adulto sin pérdida de inserción.
La erupción pasiva alterada (EPA) se desarrolla cuando el margen gingival se encuentra colocado incisal u oclusalmente sobre la corona anatómica en la edad adulta y no migra apicalmente a una situación próxima al límite amelocementario, pudiendo ser la causa de la existencia de sonrisa gingival en gran número de pacientes.
Actualmente la clasificación mas utilizada es la propuesta por Coslet y cols. en la que se divide a la EPA en función de la cantidad de encía queratinizada y la distancia existente entre la cresta ósea y el LAC:
- Tipo 1: Existe una banda más ancha de encía queratinizada y la línea mucogingival se encuentra apical a la cresta ósea.
- Tipo 2: Las dimensiones de la encía queratinizada parecen normales, encontrándose ésta sobre la corona anatómica, por lo que la línea mucogingival se sitúa a nivel o próxima al LAC.
Ambos tipos pueden subdividirse a su vez según la relación existente entre la cresta ósea alveolar y el LAC de la siguiente manera:
- Subgrupo A: La distancia fisiológica de la cresta ósea alveolar al LAC es de 1,5 a 2 mm. Esta distancia permite una correcta inserción del tejido conectivo supraalveolar y del epitelio de unión sobre el cemento.
- Subgrupo B: La cresta ósea alveolar se encuentra próxima o al nivel del LAC. Este tipo es el más frecuente según Coslet.
La prevalencia de la EPA es aproximadamente del 12%. Se asocia frecuentemente a biotipos periodontales gruesos y fibrosos aunque su etiología es desconocida.
Existe controversia sobre la edad a la que se puede realizar el diagnóstico y posterior tratamiento de esta entidad. Se sabe que el proceso de erupción pasiva continúa a lo largo de la adolescencia, aunque de forma casi inapreciable, pudiendo extenderse hasta los 20 años.
Esto tiene gran importancia tanto a la hora de realizar tratamientos restauradores en el sector anterior debido a la posible exposición de los márgenes de las restauraciones como consecuencia de la erupción pasiva como a la hora de diagnosticar y tratar esta entidad que si bien apenas presenta connotaciones patológicas, es responsable de gran número de consultas debido a las alteraciones que el exceso de encía puede producir en la estética de la sonrisa.
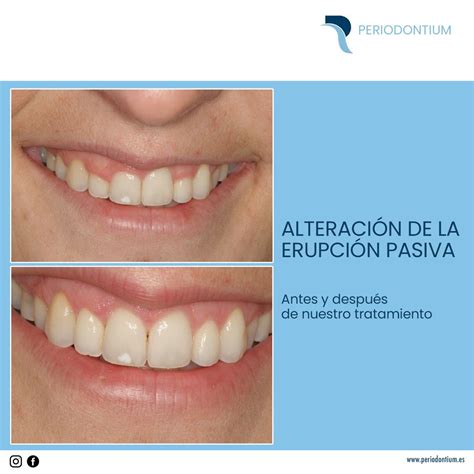
Diagnóstico de la Erupción Pasiva Alterada
El estado médico del paciente es determinante para saber si es susceptible de tratamiento y si debemos o no tomar algún tipo de precauciones. Por ejemplo, algunos medicamentos como la fenitoina, la ciclosporina y los antagonistas del calcio pueden afectar al estado periodontal del paciente, provocando agrandamientos gingivales que deben tenerse muy en cuenta en esta entidad.
La exploración clínica ha de comenzar por el examen extraoral. Debe prestarse atención especial a la altura facial, las asimetrías del rostro y la longitud del labio superior. Una minuciosa observación del paciente en reposo y al sonreír ayudará a cuantificar la cantidad de encía que muestra. En reposo, una persona adulta joven expone 2-3 mm del borde incisal de los incisivos superiores; en el caso de las mujeres, se puede llegar a los 4 mm de exposición, tendiendo estas cifras a disminuir con la edad.
Durante una sonrisa amplia, el labio superior debería quedar a nivel de los márgenes gingivales de los dientes anterosuperiores, mientras que el inferior habría de discurrir a nivel de los bordes incisales de los dientes anterosuperiores, paralelo a los mismos. La forma de las coronas clínicas también es importante ya que unas coronas cortas nos van a poner en alerta de las posibles causas de la sonrisa gingival.
En la exploración intraoral se mide la anchura y el grosor de la encía insertada, la longitud de la corona clínica y su relación con la anchura de la misma. Se debe realizar un sondaje periodontal, siendo su objetivo la localización del LAC y la medición de la corona anatómica (distancia de LAC al borde incisal). La comparación entre ambas medidas determinará si las coronas clínicas cortas se deben a un desgaste incisal excesivo o a una alteración en la erupción pasiva. La profundidad del surco ha de medir en condiciones normales alrededor de 1 mm y el LAC ha de situarse en el fondo del surco gingival.
Existen casos en que en presencia de una encía fibrosa sin inflamación, la profundidad del surco es mayor de 3 mm, encontrándose a ese nivel el LAC. En otras situaciones es necesario aplicar técnicas anestésicas infiltrativas para la localización del LAC al encontrarse éste apical al epitelio de unión. En estos casos se procede a realizar un sondaje a la cresta ósea para medir la distancia de la cresta ósea al margen gingival y al LAC respectivamente.
Para la localización de la cresta ósea a nivel interproximal se pueden emplear radiografías periapicales mediante el empleo de una técnica paralela. En la mayoría de los casos la distancia del margen gingival a la cresta ósea es de 3 mm, de los cuales 1 mm corresponde al surco gingival, 1mm al epitelio de unión y 1mm al tejido conectivo supraalveolar. El tipo de cirugía para tratar estas situaciones depende fundamentalmente de la relación entre la cresta ósea alveolar y el LAC, estando separados en condiciones normales de 1 a 2 mm.
La simetría de los márgenes gingivales entre dientes contralaterales es muy importante a la hora de obtener una sonrisa armoniosa. Los márgenes gingivales de los incisivos centrales y caninos se han de situar al mismo nivel, quedando el margen gingival de los incisivos laterales de 1 a 2 mm oclusal al de los dientes adyacentes. El punto más apical del margen gingival de los incisivos centrales y los caninos se debe situar ligeramente hacia distal, siguiendo la angulación de la raíz y de la unión amelocementaria, mientras que en los incisivos laterales ésta permanecerá centrada mesiodistalmente.
Opciones Terapéuticas
El tratamiento de la EPA pasa inevitablemente por el empleo de la cirugía y su objetivo es el de exponer toda la corona anatómica. El tipo de técnica depende fundamentalmente de la relación entre la cresta ósea y el LAC.
- Gingivectomía a bisel interno: Esta técnica se emplea cuando existe espacio suficiente entre la cresta ósea y el LAC; como ya se ha comentado, el espacio entre ambos ha de ser de unos 2 mm. Para determinar la posición de la cresta ósea se realizará un sondaje a hueso. Además, es necesario tener una banda de encía queratinizada lo suficientemente ancha para mantener la posición de dicha encía una vez realizada la técnica. La incisión debe situarse a nivel del LAC y paralela a éste con un bisel de unos 45º hacia el diente; antes de realizarla marcaremos con la sonda periodontal el punto mas apical de la futura incisión festoneada. En el caso de que se guarde simetría y que la relación con los dientes adyacentes sea la correcta se marcarán las incisiones a bisel interno y se procederá a la eliminación del rodete gingival. La cicatrización de la zona cruenta va a ser contra la superficie del diente debido al bisel interno de la incisión. Esta técnica no suele requerir sutura puesto que no se eleva colgajo.
- Cirugía a colgajo: Cuando exista una banda estrecha de encía queratinizada o la cresta ósea se encuentre a menos de 2 mm del LAC estará indicada la realización de un colgajo a espesor total. La incisión inicial se puede diseñar como la descrita para la gingivectomía. En el caso de que exista poca encía insertada, se hará intrasulcular. Se realiza un colgajo mucoperióstico que se elevará por encima de la línea mucogingival. En el caso de que la cresta ósea se encuentre próxima al LAC se realizará cirugía ósea resectiva hasta dejar dicha cresta a una distancia de 2-2,5 mm del LAC. Para la realización de esta técnica se procederá primero al adelgazamiento de la cresta ósea con instrumental rotatorio, eliminando con cinceles el hueso adyacente a la superficie radicular. El colgajo es reubicado apicalmente a una posición próxima al LAC. En caso de que la adaptación del colgajo no sea buena se procederá a su adelgazamiento. La sutura se realiza mediante puntos simples.
Los cuidados postoperatorios en ambas técnicas se limitan a favorecer el control de placa mediante el empleo de clorhexidina durante las primeras 2-4 semanas tras la intervención y cepillado suave a partir de la primera semana.
En circunstancias normales, los dientes de leche deberían caerse naturalmente a medida que los dientes permanentes están listos para emerger.
Causas de la Retención de Dientes de Leche
- Falta de reemplazo: En algunos casos, los dientes permanentes no llegan a empujar los dientes de leche hacia afuera como parte del proceso natural de erupción dental.
- Anomalías en el desarrollo dental: Algunas condiciones genéticas o problemas durante el desarrollo dental pueden llevar a la retención de dientes de leche en adultos.
- Falta de estímulo para la caída natural: En casos menos comunes, los dientes de leche pueden no caerse naturalmente debido a la falta de estímulo por parte de los dientes permanentes.
Consecuencias de la Retención de Dientes de Leche
- Maloclusión: La presencia continua de dientes de leche puede interferir con la erupción adecuada de los dientes permanentes, lo que a su vez puede resultar en maloclusión.
- Problemas de masticación: La maloclusión causada por la retención de dientes de leche puede dificultar la masticación adecuada de los alimentos.
- Dificultades en la higiene dental: La presencia de dientes de leche en adultos puede hacer que sea más difícil mantener una higiene dental efectiva.
- Problemas estéticos: La retención de dientes de leche puede afectar la estética de la sonrisa, lo que podría tener un impacto en la autoestima y la confianza de la persona.
- Complicaciones dentales adicionales: La presencia continua de dientes de leche puede aumentar el riesgo de otras complicaciones dentales, como infecciones, cistos o problemas de raíz.
Estas consecuencias pueden variar según la gravedad de la retención y la estructura bucal única de cada persona.
Entre los tratamientos que puede sugerir tu dentista está la extracción de los dientes de leche persistentes para permitir que los dientes permanentes emerjan correctamente.
Para aquellas personas que experimentan retención de dientes de leche en la edad adulta, es crucial seguir un cuidado dental adecuado para mantener una buena salud bucal.
Consejos para el Cuidado Dental
- Cepillado regular: Cepíllate los dientes al menos dos veces al día con un cepillo de dientes de cerdas suaves y pasta dental con fluoruro.
- Hilo dental diario: Utiliza hilo dental o un limpiador interdental diariamente para limpiar entre los dientes y alrededor de los dientes de leche retenidos.
- Visitas regulares al dentista: Programa revisiones dentales periódicas para un chequeo completo.
- Dieta equilibrada: Mantén una dieta equilibrada y limita el consumo de alimentos y bebidas azucaradas.
Recuerda que estos consejos son generales y que la orientación específica de un dentista es fundamental.
La erupción dental en adultos puede ser un indicativo de diversas condiciones que requieren atención y tratamiento adecuados. La vigilancia y el cuidado dental continuo son esenciales para mantener una buena salud bucodental.
Este blog ha sido revisado y autorizado por el Dr. Pedro Pablo Martínez, licenciado en Odontología por la Universidad Alfonso X el Sabio. Se especializó a través del Máster en Odontología Integrada de la Universidad Rey Juan Carlos de Madrid y del Máster en Endodoncia de la Universidad Alfonso X el Sabio. Combina su actividad profesional con la investigación, ya que es autor de diversos artículos aparecidos en publicaciones científicas como Journal of Dentistry o Journal of Clinical Periodontogy.